ОПУБЛИКОВАНА ОБНОВЛЕННАЯ ВЕРСИЯ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ СЕПСИС (У ВЗРОСЛЫХ) - ВЕРСИЯ ОТ 04 ИЮЛЯ 2024
Array
(
[NAME] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[~NAME] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[PREVIEW_PICTURE] => Array
(
[ID] => 5439
[TIMESTAMP_X] => 29.11.2023 13:03:26
[MODULE_ID] => iblock
[HEIGHT] => 667
[WIDTH] => 1000
[FILE_SIZE] => 48153
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0
[FILE_NAME] => paper-made-lungs-isolated-orange.jpg
[ORIGINAL_NAME] => paper-made-lungs-isolated-orange.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => d9698cff0a522f74254276073b25a3aa
[VERSION_ORIGINAL_ID] =>
[META] =>
[SRC] => /upload/iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0/paper-made-lungs-isolated-orange.jpg
[UNSAFE_SRC] => /upload/iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0/paper-made-lungs-isolated-orange.jpg
[SAFE_SRC] => /upload/iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0/paper-made-lungs-isolated-orange.jpg
[ALT] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[TITLE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
)
[~PREVIEW_PICTURE] => 5439
[DETAIL_TEXT] =>
Ignacio Martin Loeches, Pedro Povoa and Saad Nseir
Ventilator associated tracheobronchitis and pneumonia: one infection with two faces
Intensive Care Med 2023
doi.org/10.1007/s00134-023-07086-9
Пациенты, поступающие в отделение интенсивной терапии (ОИТ), часто нуждаются в инвазивной механической вентиляции (ИВЛ). Хотя ИВЛ является спасительным вмешательством, она также сопряжена с определенными рисками, такими как индуцированное вентилятором повреждение легких и развитие связанных с вентилятором инфекций нижних дыхательных путей (ИВЛ-ИНДП) [1]. Последние явно связаны с потреблением ресурсов здравоохранения, в связи с длительным использованием ИВЛ в результате длительного отлучения от аппарата и длительного пребывания в ОИТ [2]. Совсем недавно врачи ОИТ осознали, что нозокомиальные инфекции могут не только продлить пребывание в больнице, но и ассоциируются с худшими долгосрочными исходами по сравнению с внебольничными инфекциями [3].
Исследования ИВЛ-ИНДП традиционно сосредоточены на вентилятор-ассоциированной пневмонии (ВАП). Промежуточный процесс называется вентилятор-ассоциированным трахеобронхитом (ВАТ). Это заболевание вызвало множество дискуссий, а в различных опубликованных рукописях оно рассматривается как запущенная болезнь.
ВАТ и ВАП имеют сходную микробиологию, а С-реактивный белок и прокальцитонин показали значительное совпадение уровней как при ВАП, так и при ВАТ, что не позволяет провести адекватную их дифференциацию [4]. Основная проблема, связанная с ВАТ, заключается в том, что эта клиническая единица используется для "маскировки" истинных показателей ВАП и, следовательно, для снижения заболеваемости ВАП в некоторых системах здравоохранения, где пневмония считается осложнением, которого можно избежать, без какого-либо реального изменения в потреблении антибиотиков [5].
Что касается патофизиологии, ВАТ может представлять собой промежуточный процесс между колонизацией и пневмонией, и стратегии профилактики ВАП применимы и к ВАТ [2]. Кроме того, у некоторых взрослых, находящихся на вентиляции легких, в раннем периоде течения заболевания в легких может развиваться высокая бактериальная нагрузка, но бактериальная колонизация может исчезнуть из легких без развития признаков инфекции в виде как ВАТ так и ВАП. Также после лечения ВАП может сохраняться положительные результаты микробиологического исследования, однако это всего лишь колонизация, и лечить ее не следует. Пневмония - это не черное или белое заболевание; существует континуум между колонизацией и пневмонией, который возникает в результате взаимодействия между хозяином, бактериями и ИВЛ. Легко понять, что пневмония начинается с колонизации дыхательных путей, и когда местные защитные силы преодолеваются, происходит консолидация легких и инфицирование альвеолярного пространства [6]. Недавно было сообщено, что ВАП представляет собой временной период иммунопаралича, и ВАТ может быть использован для поиска подходящего варианта решения иммунологической головоломки [7].
Ключевой вопрос заключается в том, какова частота встречаемости ВАТ в различных регистрах. В литературе отмечается высокая вариабельность при сравнении опубликованных наблюдательных исследований [8]. Вероятно, это связано с различными определениями, которые были предложены разными авторами [9]. Определения должны обеспечивать баланс между специфичностью и чувствительностью, как это происходит при многих других заболеваниях и клинических проявлениях. Авторы этой статьи считают, что одним из факторов путаницы, который привел к сообщениям о необычайно высоких показателях заболеваемости в некоторых популяциях, является отсутствие микробиологической верификации [10]. Мы выступаем за использование надлежащей оценки состояния дыхательных путей с помощью бронхоскопии. Это позволит повысить специфичность диагностики и избежать ненужного лечения антибиотиками [11].
Дополнительная сложность связана с проблемой визуализации. Наиболее широко используемым диагностическим инструментом было и, вероятно, еще будет в течение многих лет использование портативных рентгеновских снимков грудной клетки. Единственное отличие от VAP заключается в том, что ВАТ - это ВА-ИНДП, не затрагивающая паренхиму легкого. Широко признано, что портативные рентгеновские снимки обладают низкой чувствительностью и специфичностью по сравнению с компьютерной томографией (КТ). Как уже упоминалось, КТ считается золотым стандартом для академических целей, однако этот метод не лишен потенциальных осложнений во время транспортировки, которые были неоднократно зафиксированы. Потенциальным решением, требующим дальнейшего подтверждения, является применение ультразвукового исследования легких. Эта процедура удобна в использовании, не инвазивна и может повторяться столько раз, сколько необходимо у постели больного. Хотя УЗИ легких недостаточно для постановки диагноза ВАП, появление субплевральных уплотнений, по-видимому, является наиболее ранним сонографическим признаком, который может побудить врача более активно искать симптомы ВАП в последующие дни [12].
Кроме того, включение результатов УЗИ легких в шкалы может помочь в диагностике ВАП, хотя требуется дальнейшая валидация метода. Важным ограничением для УЗИ легких является высокая вариабельность работы оператора и отсутствие однозначных моделей консолидации, особенно у пациентов с острым респираторным дистресс-синдромом (ОРДС) - состоянием, при котором нарушается архитектоника легких [13] (Fig.1).
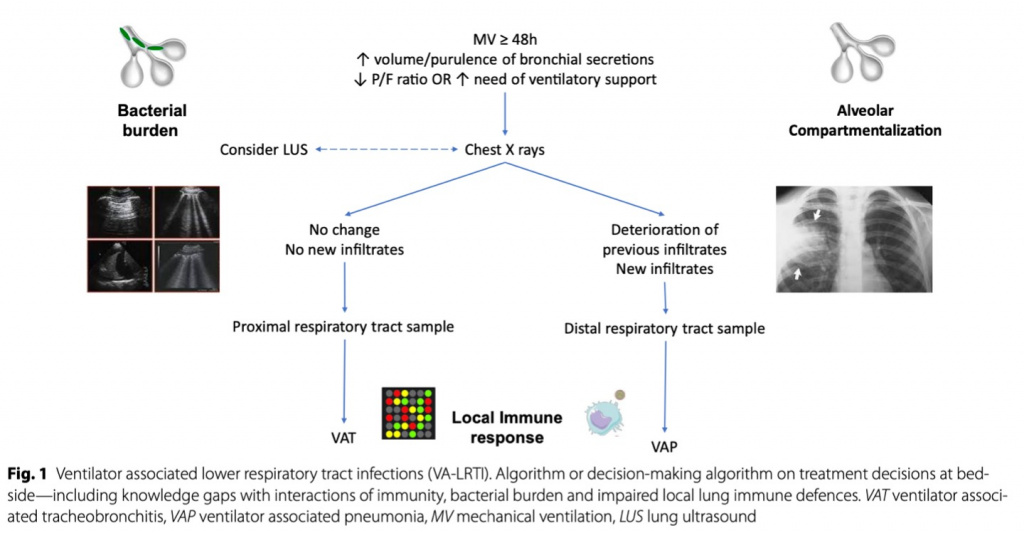
Некоторые авторы рассматривают возможность использования термина ВА-ИДНП, как он был введен в начале этой рукописи. Это позволит рассматривать ВАТ и ВАП как парное явление, а также оставить обсуждение определений и сосредоточиться на практическом ведении пациентов. Эти заболевания не будут лечиться с одинаковой продолжительностью антибиотикотерапии. Однако это позволит нам избежать ненужных задержек в диагностике и лечении, которые негативно скажутся на пациенте.
При использовании врачами стратегий диагностики ВА-ИНДП возникают противоречивые ситуации, требующие решения. Возможно, одним из способов является уменьшение продолжительности приема антибиотиков у пациентов с ВАТ по сравнению с ВАП. Возможным вариантом рандомизированного исследования может быть включение разных групп с разной продолжительностью лечения, однако доказательств не хватает, и продолжающиеся исследования прольют свет на окончательные действия. Это строгий и обоснованный подход, но мы видели много примеров того, что "один размер не подходит всем"[14].
Использование короткого курса антибиотиков широко рассматривается у пациентов с внебольничной пневмонией, что свидетельствует о его безопасности и простоте применения. Потенциальное использование коротких режимов было бы идеальным для ВАТ и, вероятно, поддерживалось бы использованием биомаркеров для определения продолжительности лечения и благоприятного течения инфекции.
Другая стратегия, которая потенциально может обеспечить хорошие результаты - это использование антибиотиков с помощью небулайзеров, которое рассматривается уже почти 20-30 лет, но недавние негативные исследования у пациентов с ВАП заставили вновь убедиться в высокой сложности применения таких антибиотиков у пациентов на ИВЛ.
Поскольку различные небулайзеры, разные настройки вентиляции и несоответствие перфузионной вентиляции в некоторых участках легких создают огромный диапазон вариабельности и фактор путаницы в вопросе о том, являются ли небулайзерные методы введения антибиотиков решением проблемы и как ихиспользовать [15].
В целом, ВАТ и ВАП имеют одинаковый процесс развития: патоген колонизирует проксимальные дыхательные пути и продвигается в более глубокие дыхательные пути (ВАТ), пока местные защитные силы не будут подавлены и не произойдет повреждение альвеол и инфекция на этом уровне (ВАП). Используя термин ВА-ИНДП, мы можем упростить эту патофизиологическую картину и определить общую причину. Для лечения ВАП был успешно применен курс антибиотиков продолжительностью от 7 до 10 дней, и, вероятно, более короткие курсы и введение антибиотиокв с помощью небулайзера могли бы стать средством лечения ВАТ. Переход ВАТ в ВАП определяется местными защитными силами организма, и отказ от лечения этого промежуточного процесса подвергает пациента случайному риску. Мы стремимся к валидированному и универсальному определению ВАТ, где протоколы УЗИ легких могут предоставить дополнительную информацию об отсутствии инфильтратов в легочной паренхиме и терапевтических стратегиях, основанных на небулайзерных и коротких курсах антибиотиков. ВАТ - это клиническое заболевание, а не административная проблема у тяжелобольного пациента.
References
1. Zakharkina T, Martin Loeches I, Matamoros S, Povoa P, Torres A, Kastelijn JB, Hofstra JJ, de Wever B, de Jong M, Schultz MJ, Sterk PJ, Artigas A, Bos LDJ (2017) The dynamics of the pulmonary microbiome during mechanical ventilation in the intensive care unit and the association with occurrence of pneumonia. Thorax 72:803–810
2. Martin Loeches I, Povoa P, Rodríguez A, Curcio D, Suarez D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Valles J, Coelho L, Rabello L, Lisboa T, Collins D, Torres A, Salluh J, Nseir S (2015) Incidence and prognosis of ventilatorassociated tracheobronchitis (TAVeM): a multicentre, prospective, observational study. Lancet Respir Med 3:859–868
3. Martin‑Loeches I, Torres A, Povoa P, Zampieri FG, Salluh J, Nseir S, Ferrer M, Rodriguez A, Martin‑Loeches I, Povoa P, Zampieri F, Salluh J, Nseir S, Rodríguez A, Curcio D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Coelho L, Rabello L, Lisboa T, Torres A, Salluh J, Nseir S, Fernández RO, Arroyo J, Gabriela M, Alvarez R, Reyes AT, Dellera C, Molina F, Franco DM, Parada EG, Yepez ES, Oña FP, Tutillo DM, Barahona D, Lerma FA, Álvarez AA, Gallego JM, Morillas FJ, Aguilar AL, Lorenzana ML, Iniesta RS, Almirall J, Albaya A, Santana SR, Fernandez C, Potro MA, Cortes PV, Jimenez B, Sierra R, Del Valle Ortiz M, Cruza N, Olaechea PM, Zirena AC, Gonzalez PP, Gomez TR, Crespi LS, Galleymore PR, Marcos RJ, Palazón C, Rueda BG, Ballesteros JC, Arnilla MP, Socias A, Amador J, Silvero EM, Redín LM, Elson MZ, Pericas LC, Rodríguez JÁ, Nieto M, Torres A, Molinos E, Josefi A, Catorze N, Póvoa P, Candeias C, Coelho L, André P, Ángel M, García G, Ramirez CS, Calizaya M, Estella A, Albis A, Aguilar G, Torrents E, Puente MG, Sanchez AG, Lisboa T, Azambuja P, Knibel MF, Ranzani O, Camargo LD, Junior AP, Ferreira CB, Lobo S, Rabello L, Park M, de Carvalho AG, Valencia M, Castro AG, López AA, Caballero JM, Nseir S, Jaffal K, Parmentier‑Decrucq E, Préau S, Rousselin C, Blazejewski C, Masse J, Robriquet L, Satre‑Buisson L, Mira JP, Martin N, Lepecq R, Mentec H, Girault C, Marchalot A, Messika J, Ricard JD, Seguin P, Mégarbane B, Valade S, Azoulay E, Boussekey N, Leroy O, Reignier J, Clavel M, Pichon N, Baudry T, Argaud L, Beuret P, Hssain AA, Nyunga M, Alves I, Dewavrin F, Brunin G, Mérat S, Pasquier P, Brun F, Palud A, Voisin B, Grenot R, Van Grunderbeeck N, Thévenin D, Misset B, Philippart F, Frat JP, Coudroy R, Cabaret P, Ledein M, Slimane FZ, Miguel‑Montanes R, Weiss N, Bolgert F, Just B, Group TAs (2019) The association of cardiovascular failure with treatment for ventilator‑associated lower respiratory tract infection. Intensive Care Med 45:1753–1762
4. Coelho L, Rabello L, Salluh J, Martin Loeches I, Rodriguez A, Nseir S, Gomes JA, Povoa P (2018) C-reactive protein and procalcitonin profile in ventilatorassociated lower respiratory infections. J Crit Care 48:385–389
5. Colombo SM, Palomeque AC, Li Bassi G (2020) The zero VAP sophistry and controversies surrounding prevention of ventilatorassociated pneumonia. Intensive Care Med 46:368–371
6. Keane S, Martin Loeches I (2019) Host pathogen interaction during mechanical ventilation: systemic or compartmentalized response? Crit Care 23:134
7. Almansa R, Nogales L, Martín Fernández M, Batlle M, Villareal E, Rico L, Ortega A, López Campos G, Andaluz Ojeda D, Ramírez P, Socias L, Tamayo L, Vallés J, Bermejo Martín JF, Martín Loeches I (2018) Transcriptomic depression of immunological synapse as a signature of ventilatorassociated pneumonia. Ann Transl Med 6:415
8. Nseir S, Povoa P, Salluh J, Rodriguez A, Martin Loeches I (2016) Is there a continuum between ventilatorassociated tracheobronchitis and ventilatorassociated pneumonia? Intensive Care Med 42:1190–1192
9. Craven DE, Hjalmarson KI (2010) Ventilatorassociated tracheobronchitis and pneumonia: thinking outside the box. Clin Infect Dis 51:S59–S66
10. Keane S, Vallecoccia MS, Nseir S, Martin Loeches I (2018) How can we distinguish ventilatorassociated tracheobronchitis from pneumonia? Clin Chest Med 39:785–796
11. Martin Loeches I, Chastre J, Wunderink RG (2023) Bronchoscopy for diagnosis of ventilatorassociated pneumonia. Intensive Care Med 49:79–82
12. Bouhemad B, Dransart Rayé O, Mojoli F, Mongodi S (2018) Lung ultrasound for diagnosis and monitoring of ventilatorassociated pneumonia. Ann Transl Med 6:418
13. Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Mar‑ tin‑Loeches I, Istrate GM, Duška F, Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Martin Loeches I, Istrate GM, Duška F, on behalf of ECCUG (2020) Recommendations for core critical care ultrasound competencies as a part of specialist training in multidisciplinary intensive care: a framework proposed by the European society of intensive care medicine (ESICM). Crit Care 24:393
14. Martin Loeches I, Coakley JD, Nseir S (2017) Should we treat ventilator‑ associated tracheobronchitis with antibiotics? Semin Respir Crit Care Med 38:264–270
15. Ehrmann S, Chastre J, Diot P, Lu Q (2017) Nebulized antibiotics in mechanically ventilated patients: a challenge for translational research from technology to clinical care. Ann Intensive Care 7:78
[~DETAIL_TEXT] =>
Ignacio Martin Loeches, Pedro Povoa and Saad Nseir
Ventilator associated tracheobronchitis and pneumonia: one infection with two faces
Intensive Care Med 2023
doi.org/10.1007/s00134-023-07086-9
Пациенты, поступающие в отделение интенсивной терапии (ОИТ), часто нуждаются в инвазивной механической вентиляции (ИВЛ). Хотя ИВЛ является спасительным вмешательством, она также сопряжена с определенными рисками, такими как индуцированное вентилятором повреждение легких и развитие связанных с вентилятором инфекций нижних дыхательных путей (ИВЛ-ИНДП) [1]. Последние явно связаны с потреблением ресурсов здравоохранения, в связи с длительным использованием ИВЛ в результате длительного отлучения от аппарата и длительного пребывания в ОИТ [2]. Совсем недавно врачи ОИТ осознали, что нозокомиальные инфекции могут не только продлить пребывание в больнице, но и ассоциируются с худшими долгосрочными исходами по сравнению с внебольничными инфекциями [3].
Исследования ИВЛ-ИНДП традиционно сосредоточены на вентилятор-ассоциированной пневмонии (ВАП). Промежуточный процесс называется вентилятор-ассоциированным трахеобронхитом (ВАТ). Это заболевание вызвало множество дискуссий, а в различных опубликованных рукописях оно рассматривается как запущенная болезнь.
ВАТ и ВАП имеют сходную микробиологию, а С-реактивный белок и прокальцитонин показали значительное совпадение уровней как при ВАП, так и при ВАТ, что не позволяет провести адекватную их дифференциацию [4]. Основная проблема, связанная с ВАТ, заключается в том, что эта клиническая единица используется для "маскировки" истинных показателей ВАП и, следовательно, для снижения заболеваемости ВАП в некоторых системах здравоохранения, где пневмония считается осложнением, которого можно избежать, без какого-либо реального изменения в потреблении антибиотиков [5].
Что касается патофизиологии, ВАТ может представлять собой промежуточный процесс между колонизацией и пневмонией, и стратегии профилактики ВАП применимы и к ВАТ [2]. Кроме того, у некоторых взрослых, находящихся на вентиляции легких, в раннем периоде течения заболевания в легких может развиваться высокая бактериальная нагрузка, но бактериальная колонизация может исчезнуть из легких без развития признаков инфекции в виде как ВАТ так и ВАП. Также после лечения ВАП может сохраняться положительные результаты микробиологического исследования, однако это всего лишь колонизация, и лечить ее не следует. Пневмония - это не черное или белое заболевание; существует континуум между колонизацией и пневмонией, который возникает в результате взаимодействия между хозяином, бактериями и ИВЛ. Легко понять, что пневмония начинается с колонизации дыхательных путей, и когда местные защитные силы преодолеваются, происходит консолидация легких и инфицирование альвеолярного пространства [6]. Недавно было сообщено, что ВАП представляет собой временной период иммунопаралича, и ВАТ может быть использован для поиска подходящего варианта решения иммунологической головоломки [7].
Ключевой вопрос заключается в том, какова частота встречаемости ВАТ в различных регистрах. В литературе отмечается высокая вариабельность при сравнении опубликованных наблюдательных исследований [8]. Вероятно, это связано с различными определениями, которые были предложены разными авторами [9]. Определения должны обеспечивать баланс между специфичностью и чувствительностью, как это происходит при многих других заболеваниях и клинических проявлениях. Авторы этой статьи считают, что одним из факторов путаницы, который привел к сообщениям о необычайно высоких показателях заболеваемости в некоторых популяциях, является отсутствие микробиологической верификации [10]. Мы выступаем за использование надлежащей оценки состояния дыхательных путей с помощью бронхоскопии. Это позволит повысить специфичность диагностики и избежать ненужного лечения антибиотиками [11].
Дополнительная сложность связана с проблемой визуализации. Наиболее широко используемым диагностическим инструментом было и, вероятно, еще будет в течение многих лет использование портативных рентгеновских снимков грудной клетки. Единственное отличие от VAP заключается в том, что ВАТ - это ВА-ИНДП, не затрагивающая паренхиму легкого. Широко признано, что портативные рентгеновские снимки обладают низкой чувствительностью и специфичностью по сравнению с компьютерной томографией (КТ). Как уже упоминалось, КТ считается золотым стандартом для академических целей, однако этот метод не лишен потенциальных осложнений во время транспортировки, которые были неоднократно зафиксированы. Потенциальным решением, требующим дальнейшего подтверждения, является применение ультразвукового исследования легких. Эта процедура удобна в использовании, не инвазивна и может повторяться столько раз, сколько необходимо у постели больного. Хотя УЗИ легких недостаточно для постановки диагноза ВАП, появление субплевральных уплотнений, по-видимому, является наиболее ранним сонографическим признаком, который может побудить врача более активно искать симптомы ВАП в последующие дни [12].
Кроме того, включение результатов УЗИ легких в шкалы может помочь в диагностике ВАП, хотя требуется дальнейшая валидация метода. Важным ограничением для УЗИ легких является высокая вариабельность работы оператора и отсутствие однозначных моделей консолидации, особенно у пациентов с острым респираторным дистресс-синдромом (ОРДС) - состоянием, при котором нарушается архитектоника легких [13] (Fig.1).

Некоторые авторы рассматривают возможность использования термина ВА-ИДНП, как он был введен в начале этой рукописи. Это позволит рассматривать ВАТ и ВАП как парное явление, а также оставить обсуждение определений и сосредоточиться на практическом ведении пациентов. Эти заболевания не будут лечиться с одинаковой продолжительностью антибиотикотерапии. Однако это позволит нам избежать ненужных задержек в диагностике и лечении, которые негативно скажутся на пациенте.
При использовании врачами стратегий диагностики ВА-ИНДП возникают противоречивые ситуации, требующие решения. Возможно, одним из способов является уменьшение продолжительности приема антибиотиков у пациентов с ВАТ по сравнению с ВАП. Возможным вариантом рандомизированного исследования может быть включение разных групп с разной продолжительностью лечения, однако доказательств не хватает, и продолжающиеся исследования прольют свет на окончательные действия. Это строгий и обоснованный подход, но мы видели много примеров того, что "один размер не подходит всем"[14].
Использование короткого курса антибиотиков широко рассматривается у пациентов с внебольничной пневмонией, что свидетельствует о его безопасности и простоте применения. Потенциальное использование коротких режимов было бы идеальным для ВАТ и, вероятно, поддерживалось бы использованием биомаркеров для определения продолжительности лечения и благоприятного течения инфекции.
Другая стратегия, которая потенциально может обеспечить хорошие результаты - это использование антибиотиков с помощью небулайзеров, которое рассматривается уже почти 20-30 лет, но недавние негативные исследования у пациентов с ВАП заставили вновь убедиться в высокой сложности применения таких антибиотиков у пациентов на ИВЛ.
Поскольку различные небулайзеры, разные настройки вентиляции и несоответствие перфузионной вентиляции в некоторых участках легких создают огромный диапазон вариабельности и фактор путаницы в вопросе о том, являются ли небулайзерные методы введения антибиотиков решением проблемы и как ихиспользовать [15].
В целом, ВАТ и ВАП имеют одинаковый процесс развития: патоген колонизирует проксимальные дыхательные пути и продвигается в более глубокие дыхательные пути (ВАТ), пока местные защитные силы не будут подавлены и не произойдет повреждение альвеол и инфекция на этом уровне (ВАП). Используя термин ВА-ИНДП, мы можем упростить эту патофизиологическую картину и определить общую причину. Для лечения ВАП был успешно применен курс антибиотиков продолжительностью от 7 до 10 дней, и, вероятно, более короткие курсы и введение антибиотиокв с помощью небулайзера могли бы стать средством лечения ВАТ. Переход ВАТ в ВАП определяется местными защитными силами организма, и отказ от лечения этого промежуточного процесса подвергает пациента случайному риску. Мы стремимся к валидированному и универсальному определению ВАТ, где протоколы УЗИ легких могут предоставить дополнительную информацию об отсутствии инфильтратов в легочной паренхиме и терапевтических стратегиях, основанных на небулайзерных и коротких курсах антибиотиков. ВАТ - это клиническое заболевание, а не административная проблема у тяжелобольного пациента.
References
1. Zakharkina T, Martin Loeches I, Matamoros S, Povoa P, Torres A, Kastelijn JB, Hofstra JJ, de Wever B, de Jong M, Schultz MJ, Sterk PJ, Artigas A, Bos LDJ (2017) The dynamics of the pulmonary microbiome during mechanical ventilation in the intensive care unit and the association with occurrence of pneumonia. Thorax 72:803–810
2. Martin Loeches I, Povoa P, Rodríguez A, Curcio D, Suarez D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Valles J, Coelho L, Rabello L, Lisboa T, Collins D, Torres A, Salluh J, Nseir S (2015) Incidence and prognosis of ventilatorassociated tracheobronchitis (TAVeM): a multicentre, prospective, observational study. Lancet Respir Med 3:859–868
3. Martin‑Loeches I, Torres A, Povoa P, Zampieri FG, Salluh J, Nseir S, Ferrer M, Rodriguez A, Martin‑Loeches I, Povoa P, Zampieri F, Salluh J, Nseir S, Rodríguez A, Curcio D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Coelho L, Rabello L, Lisboa T, Torres A, Salluh J, Nseir S, Fernández RO, Arroyo J, Gabriela M, Alvarez R, Reyes AT, Dellera C, Molina F, Franco DM, Parada EG, Yepez ES, Oña FP, Tutillo DM, Barahona D, Lerma FA, Álvarez AA, Gallego JM, Morillas FJ, Aguilar AL, Lorenzana ML, Iniesta RS, Almirall J, Albaya A, Santana SR, Fernandez C, Potro MA, Cortes PV, Jimenez B, Sierra R, Del Valle Ortiz M, Cruza N, Olaechea PM, Zirena AC, Gonzalez PP, Gomez TR, Crespi LS, Galleymore PR, Marcos RJ, Palazón C, Rueda BG, Ballesteros JC, Arnilla MP, Socias A, Amador J, Silvero EM, Redín LM, Elson MZ, Pericas LC, Rodríguez JÁ, Nieto M, Torres A, Molinos E, Josefi A, Catorze N, Póvoa P, Candeias C, Coelho L, André P, Ángel M, García G, Ramirez CS, Calizaya M, Estella A, Albis A, Aguilar G, Torrents E, Puente MG, Sanchez AG, Lisboa T, Azambuja P, Knibel MF, Ranzani O, Camargo LD, Junior AP, Ferreira CB, Lobo S, Rabello L, Park M, de Carvalho AG, Valencia M, Castro AG, López AA, Caballero JM, Nseir S, Jaffal K, Parmentier‑Decrucq E, Préau S, Rousselin C, Blazejewski C, Masse J, Robriquet L, Satre‑Buisson L, Mira JP, Martin N, Lepecq R, Mentec H, Girault C, Marchalot A, Messika J, Ricard JD, Seguin P, Mégarbane B, Valade S, Azoulay E, Boussekey N, Leroy O, Reignier J, Clavel M, Pichon N, Baudry T, Argaud L, Beuret P, Hssain AA, Nyunga M, Alves I, Dewavrin F, Brunin G, Mérat S, Pasquier P, Brun F, Palud A, Voisin B, Grenot R, Van Grunderbeeck N, Thévenin D, Misset B, Philippart F, Frat JP, Coudroy R, Cabaret P, Ledein M, Slimane FZ, Miguel‑Montanes R, Weiss N, Bolgert F, Just B, Group TAs (2019) The association of cardiovascular failure with treatment for ventilator‑associated lower respiratory tract infection. Intensive Care Med 45:1753–1762
4. Coelho L, Rabello L, Salluh J, Martin Loeches I, Rodriguez A, Nseir S, Gomes JA, Povoa P (2018) C-reactive protein and procalcitonin profile in ventilatorassociated lower respiratory infections. J Crit Care 48:385–389
5. Colombo SM, Palomeque AC, Li Bassi G (2020) The zero VAP sophistry and controversies surrounding prevention of ventilatorassociated pneumonia. Intensive Care Med 46:368–371
6. Keane S, Martin Loeches I (2019) Host pathogen interaction during mechanical ventilation: systemic or compartmentalized response? Crit Care 23:134
7. Almansa R, Nogales L, Martín Fernández M, Batlle M, Villareal E, Rico L, Ortega A, López Campos G, Andaluz Ojeda D, Ramírez P, Socias L, Tamayo L, Vallés J, Bermejo Martín JF, Martín Loeches I (2018) Transcriptomic depression of immunological synapse as a signature of ventilatorassociated pneumonia. Ann Transl Med 6:415
8. Nseir S, Povoa P, Salluh J, Rodriguez A, Martin Loeches I (2016) Is there a continuum between ventilatorassociated tracheobronchitis and ventilatorassociated pneumonia? Intensive Care Med 42:1190–1192
9. Craven DE, Hjalmarson KI (2010) Ventilatorassociated tracheobronchitis and pneumonia: thinking outside the box. Clin Infect Dis 51:S59–S66
10. Keane S, Vallecoccia MS, Nseir S, Martin Loeches I (2018) How can we distinguish ventilatorassociated tracheobronchitis from pneumonia? Clin Chest Med 39:785–796
11. Martin Loeches I, Chastre J, Wunderink RG (2023) Bronchoscopy for diagnosis of ventilatorassociated pneumonia. Intensive Care Med 49:79–82
12. Bouhemad B, Dransart Rayé O, Mojoli F, Mongodi S (2018) Lung ultrasound for diagnosis and monitoring of ventilatorassociated pneumonia. Ann Transl Med 6:418
13. Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Mar‑ tin‑Loeches I, Istrate GM, Duška F, Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Martin Loeches I, Istrate GM, Duška F, on behalf of ECCUG (2020) Recommendations for core critical care ultrasound competencies as a part of specialist training in multidisciplinary intensive care: a framework proposed by the European society of intensive care medicine (ESICM). Crit Care 24:393
14. Martin Loeches I, Coakley JD, Nseir S (2017) Should we treat ventilator‑ associated tracheobronchitis with antibiotics? Semin Respir Crit Care Med 38:264–270
15. Ehrmann S, Chastre J, Diot P, Lu Q (2017) Nebulized antibiotics in mechanically ventilated patients: a challenge for translational research from technology to clinical care. Ann Intensive Care 7:78
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] => 29.11.2023
[~DATE_ACTIVE_FROM] => 29.11.2023
[ACTIVE_FROM_X] => 2023-11-29 00:00:00
[~ACTIVE_FROM_X] => 2023-11-29 00:00:00
[ACTIVE_FROM] => 29.11.2023
[~ACTIVE_FROM] => 29.11.2023
[SHOW_COUNTER] => 590
[~SHOW_COUNTER] => 590
[ID] => 8391
[~ID] => 8391
[IBLOCK_ID] => 2
[~IBLOCK_ID] => 2
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_TEXT_TYPE] => html
[~DETAIL_TEXT_TYPE] => html
[PREVIEW_TEXT] =>
[~PREVIEW_TEXT] =>
[PREVIEW_TEXT_TYPE] => text
[~PREVIEW_TEXT_TYPE] => text
[TIMESTAMP_X] => 29.11.2023 13:03:26
[~TIMESTAMP_X] => 29.11.2023 13:03:26
[LIST_PAGE_URL] => /library/articles/
[~LIST_PAGE_URL] => /library/articles/
[DETAIL_PAGE_URL] => /library/articles/ventilyator-assotsiirovannye-trakheobronkhit-i-pnevmoniya-odna-infektsiya-s-dvumya-litsami/
[~DETAIL_PAGE_URL] => /library/articles/ventilyator-assotsiirovannye-trakheobronkhit-i-pnevmoniya-odna-infektsiya-s-dvumya-litsami/
[LANG_DIR] => /
[~LANG_DIR] => /
[CODE] => ventilyator-assotsiirovannye-trakheobronkhit-i-pnevmoniya-odna-infektsiya-s-dvumya-litsami
[~CODE] => ventilyator-assotsiirovannye-trakheobronkhit-i-pnevmoniya-odna-infektsiya-s-dvumya-litsami
[EXTERNAL_ID] => 8391
[~EXTERNAL_ID] => 8391
[IBLOCK_TYPE_ID] => articles
[~IBLOCK_TYPE_ID] => articles
[IBLOCK_CODE] => articles
[~IBLOCK_CODE] => articles
[IBLOCK_EXTERNAL_ID] => content-articles
[~IBLOCK_EXTERNAL_ID] => content-articles
[LID] => s1
[~LID] => s1
[NAV_RESULT] =>
[NAV_CACHED_DATA] =>
[DISPLAY_ACTIVE_FROM] => 29 ноября 2023
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[NAME] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[PREVIEW_PICTURE] => Array
(
[ID] => 5439
[TIMESTAMP_X] => 29.11.2023 13:03:26
[MODULE_ID] => iblock
[HEIGHT] => 667
[WIDTH] => 1000
[FILE_SIZE] => 48153
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0
[FILE_NAME] => paper-made-lungs-isolated-orange.jpg
[ORIGINAL_NAME] => paper-made-lungs-isolated-orange.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => d9698cff0a522f74254276073b25a3aa
[VERSION_ORIGINAL_ID] =>
[META] =>
[SRC] => /upload/iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0/paper-made-lungs-isolated-orange.jpg
[UNSAFE_SRC] => /upload/iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0/paper-made-lungs-isolated-orange.jpg
[SAFE_SRC] => /upload/iblock/80e/lfklfo0s7rnknpn2yyrevuyb6wt3irw0/paper-made-lungs-isolated-orange.jpg
[ALT] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[TITLE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
)
[DETAIL_TEXT] =>
Ignacio Martin Loeches, Pedro Povoa and Saad Nseir
Ventilator associated tracheobronchitis and pneumonia: one infection with two faces
Intensive Care Med 2023
doi.org/10.1007/s00134-023-07086-9
Пациенты, поступающие в отделение интенсивной терапии (ОИТ), часто нуждаются в инвазивной механической вентиляции (ИВЛ). Хотя ИВЛ является спасительным вмешательством, она также сопряжена с определенными рисками, такими как индуцированное вентилятором повреждение легких и развитие связанных с вентилятором инфекций нижних дыхательных путей (ИВЛ-ИНДП) [1]. Последние явно связаны с потреблением ресурсов здравоохранения, в связи с длительным использованием ИВЛ в результате длительного отлучения от аппарата и длительного пребывания в ОИТ [2]. Совсем недавно врачи ОИТ осознали, что нозокомиальные инфекции могут не только продлить пребывание в больнице, но и ассоциируются с худшими долгосрочными исходами по сравнению с внебольничными инфекциями [3].
Исследования ИВЛ-ИНДП традиционно сосредоточены на вентилятор-ассоциированной пневмонии (ВАП). Промежуточный процесс называется вентилятор-ассоциированным трахеобронхитом (ВАТ). Это заболевание вызвало множество дискуссий, а в различных опубликованных рукописях оно рассматривается как запущенная болезнь.
ВАТ и ВАП имеют сходную микробиологию, а С-реактивный белок и прокальцитонин показали значительное совпадение уровней как при ВАП, так и при ВАТ, что не позволяет провести адекватную их дифференциацию [4]. Основная проблема, связанная с ВАТ, заключается в том, что эта клиническая единица используется для "маскировки" истинных показателей ВАП и, следовательно, для снижения заболеваемости ВАП в некоторых системах здравоохранения, где пневмония считается осложнением, которого можно избежать, без какого-либо реального изменения в потреблении антибиотиков [5].
Что касается патофизиологии, ВАТ может представлять собой промежуточный процесс между колонизацией и пневмонией, и стратегии профилактики ВАП применимы и к ВАТ [2]. Кроме того, у некоторых взрослых, находящихся на вентиляции легких, в раннем периоде течения заболевания в легких может развиваться высокая бактериальная нагрузка, но бактериальная колонизация может исчезнуть из легких без развития признаков инфекции в виде как ВАТ так и ВАП. Также после лечения ВАП может сохраняться положительные результаты микробиологического исследования, однако это всего лишь колонизация, и лечить ее не следует. Пневмония - это не черное или белое заболевание; существует континуум между колонизацией и пневмонией, который возникает в результате взаимодействия между хозяином, бактериями и ИВЛ. Легко понять, что пневмония начинается с колонизации дыхательных путей, и когда местные защитные силы преодолеваются, происходит консолидация легких и инфицирование альвеолярного пространства [6]. Недавно было сообщено, что ВАП представляет собой временной период иммунопаралича, и ВАТ может быть использован для поиска подходящего варианта решения иммунологической головоломки [7].
Ключевой вопрос заключается в том, какова частота встречаемости ВАТ в различных регистрах. В литературе отмечается высокая вариабельность при сравнении опубликованных наблюдательных исследований [8]. Вероятно, это связано с различными определениями, которые были предложены разными авторами [9]. Определения должны обеспечивать баланс между специфичностью и чувствительностью, как это происходит при многих других заболеваниях и клинических проявлениях. Авторы этой статьи считают, что одним из факторов путаницы, который привел к сообщениям о необычайно высоких показателях заболеваемости в некоторых популяциях, является отсутствие микробиологической верификации [10]. Мы выступаем за использование надлежащей оценки состояния дыхательных путей с помощью бронхоскопии. Это позволит повысить специфичность диагностики и избежать ненужного лечения антибиотиками [11].
Дополнительная сложность связана с проблемой визуализации. Наиболее широко используемым диагностическим инструментом было и, вероятно, еще будет в течение многих лет использование портативных рентгеновских снимков грудной клетки. Единственное отличие от VAP заключается в том, что ВАТ - это ВА-ИНДП, не затрагивающая паренхиму легкого. Широко признано, что портативные рентгеновские снимки обладают низкой чувствительностью и специфичностью по сравнению с компьютерной томографией (КТ). Как уже упоминалось, КТ считается золотым стандартом для академических целей, однако этот метод не лишен потенциальных осложнений во время транспортировки, которые были неоднократно зафиксированы. Потенциальным решением, требующим дальнейшего подтверждения, является применение ультразвукового исследования легких. Эта процедура удобна в использовании, не инвазивна и может повторяться столько раз, сколько необходимо у постели больного. Хотя УЗИ легких недостаточно для постановки диагноза ВАП, появление субплевральных уплотнений, по-видимому, является наиболее ранним сонографическим признаком, который может побудить врача более активно искать симптомы ВАП в последующие дни [12].
Кроме того, включение результатов УЗИ легких в шкалы может помочь в диагностике ВАП, хотя требуется дальнейшая валидация метода. Важным ограничением для УЗИ легких является высокая вариабельность работы оператора и отсутствие однозначных моделей консолидации, особенно у пациентов с острым респираторным дистресс-синдромом (ОРДС) - состоянием, при котором нарушается архитектоника легких [13] (Fig.1).

Некоторые авторы рассматривают возможность использования термина ВА-ИДНП, как он был введен в начале этой рукописи. Это позволит рассматривать ВАТ и ВАП как парное явление, а также оставить обсуждение определений и сосредоточиться на практическом ведении пациентов. Эти заболевания не будут лечиться с одинаковой продолжительностью антибиотикотерапии. Однако это позволит нам избежать ненужных задержек в диагностике и лечении, которые негативно скажутся на пациенте.
При использовании врачами стратегий диагностики ВА-ИНДП возникают противоречивые ситуации, требующие решения. Возможно, одним из способов является уменьшение продолжительности приема антибиотиков у пациентов с ВАТ по сравнению с ВАП. Возможным вариантом рандомизированного исследования может быть включение разных групп с разной продолжительностью лечения, однако доказательств не хватает, и продолжающиеся исследования прольют свет на окончательные действия. Это строгий и обоснованный подход, но мы видели много примеров того, что "один размер не подходит всем"[14].
Использование короткого курса антибиотиков широко рассматривается у пациентов с внебольничной пневмонией, что свидетельствует о его безопасности и простоте применения. Потенциальное использование коротких режимов было бы идеальным для ВАТ и, вероятно, поддерживалось бы использованием биомаркеров для определения продолжительности лечения и благоприятного течения инфекции.
Другая стратегия, которая потенциально может обеспечить хорошие результаты - это использование антибиотиков с помощью небулайзеров, которое рассматривается уже почти 20-30 лет, но недавние негативные исследования у пациентов с ВАП заставили вновь убедиться в высокой сложности применения таких антибиотиков у пациентов на ИВЛ.
Поскольку различные небулайзеры, разные настройки вентиляции и несоответствие перфузионной вентиляции в некоторых участках легких создают огромный диапазон вариабельности и фактор путаницы в вопросе о том, являются ли небулайзерные методы введения антибиотиков решением проблемы и как ихиспользовать [15].
В целом, ВАТ и ВАП имеют одинаковый процесс развития: патоген колонизирует проксимальные дыхательные пути и продвигается в более глубокие дыхательные пути (ВАТ), пока местные защитные силы не будут подавлены и не произойдет повреждение альвеол и инфекция на этом уровне (ВАП). Используя термин ВА-ИНДП, мы можем упростить эту патофизиологическую картину и определить общую причину. Для лечения ВАП был успешно применен курс антибиотиков продолжительностью от 7 до 10 дней, и, вероятно, более короткие курсы и введение антибиотиокв с помощью небулайзера могли бы стать средством лечения ВАТ. Переход ВАТ в ВАП определяется местными защитными силами организма, и отказ от лечения этого промежуточного процесса подвергает пациента случайному риску. Мы стремимся к валидированному и универсальному определению ВАТ, где протоколы УЗИ легких могут предоставить дополнительную информацию об отсутствии инфильтратов в легочной паренхиме и терапевтических стратегиях, основанных на небулайзерных и коротких курсах антибиотиков. ВАТ - это клиническое заболевание, а не административная проблема у тяжелобольного пациента.
References
1. Zakharkina T, Martin Loeches I, Matamoros S, Povoa P, Torres A, Kastelijn JB, Hofstra JJ, de Wever B, de Jong M, Schultz MJ, Sterk PJ, Artigas A, Bos LDJ (2017) The dynamics of the pulmonary microbiome during mechanical ventilation in the intensive care unit and the association with occurrence of pneumonia. Thorax 72:803–810
2. Martin Loeches I, Povoa P, Rodríguez A, Curcio D, Suarez D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Valles J, Coelho L, Rabello L, Lisboa T, Collins D, Torres A, Salluh J, Nseir S (2015) Incidence and prognosis of ventilatorassociated tracheobronchitis (TAVeM): a multicentre, prospective, observational study. Lancet Respir Med 3:859–868
3. Martin‑Loeches I, Torres A, Povoa P, Zampieri FG, Salluh J, Nseir S, Ferrer M, Rodriguez A, Martin‑Loeches I, Povoa P, Zampieri F, Salluh J, Nseir S, Rodríguez A, Curcio D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Coelho L, Rabello L, Lisboa T, Torres A, Salluh J, Nseir S, Fernández RO, Arroyo J, Gabriela M, Alvarez R, Reyes AT, Dellera C, Molina F, Franco DM, Parada EG, Yepez ES, Oña FP, Tutillo DM, Barahona D, Lerma FA, Álvarez AA, Gallego JM, Morillas FJ, Aguilar AL, Lorenzana ML, Iniesta RS, Almirall J, Albaya A, Santana SR, Fernandez C, Potro MA, Cortes PV, Jimenez B, Sierra R, Del Valle Ortiz M, Cruza N, Olaechea PM, Zirena AC, Gonzalez PP, Gomez TR, Crespi LS, Galleymore PR, Marcos RJ, Palazón C, Rueda BG, Ballesteros JC, Arnilla MP, Socias A, Amador J, Silvero EM, Redín LM, Elson MZ, Pericas LC, Rodríguez JÁ, Nieto M, Torres A, Molinos E, Josefi A, Catorze N, Póvoa P, Candeias C, Coelho L, André P, Ángel M, García G, Ramirez CS, Calizaya M, Estella A, Albis A, Aguilar G, Torrents E, Puente MG, Sanchez AG, Lisboa T, Azambuja P, Knibel MF, Ranzani O, Camargo LD, Junior AP, Ferreira CB, Lobo S, Rabello L, Park M, de Carvalho AG, Valencia M, Castro AG, López AA, Caballero JM, Nseir S, Jaffal K, Parmentier‑Decrucq E, Préau S, Rousselin C, Blazejewski C, Masse J, Robriquet L, Satre‑Buisson L, Mira JP, Martin N, Lepecq R, Mentec H, Girault C, Marchalot A, Messika J, Ricard JD, Seguin P, Mégarbane B, Valade S, Azoulay E, Boussekey N, Leroy O, Reignier J, Clavel M, Pichon N, Baudry T, Argaud L, Beuret P, Hssain AA, Nyunga M, Alves I, Dewavrin F, Brunin G, Mérat S, Pasquier P, Brun F, Palud A, Voisin B, Grenot R, Van Grunderbeeck N, Thévenin D, Misset B, Philippart F, Frat JP, Coudroy R, Cabaret P, Ledein M, Slimane FZ, Miguel‑Montanes R, Weiss N, Bolgert F, Just B, Group TAs (2019) The association of cardiovascular failure with treatment for ventilator‑associated lower respiratory tract infection. Intensive Care Med 45:1753–1762
4. Coelho L, Rabello L, Salluh J, Martin Loeches I, Rodriguez A, Nseir S, Gomes JA, Povoa P (2018) C-reactive protein and procalcitonin profile in ventilatorassociated lower respiratory infections. J Crit Care 48:385–389
5. Colombo SM, Palomeque AC, Li Bassi G (2020) The zero VAP sophistry and controversies surrounding prevention of ventilatorassociated pneumonia. Intensive Care Med 46:368–371
6. Keane S, Martin Loeches I (2019) Host pathogen interaction during mechanical ventilation: systemic or compartmentalized response? Crit Care 23:134
7. Almansa R, Nogales L, Martín Fernández M, Batlle M, Villareal E, Rico L, Ortega A, López Campos G, Andaluz Ojeda D, Ramírez P, Socias L, Tamayo L, Vallés J, Bermejo Martín JF, Martín Loeches I (2018) Transcriptomic depression of immunological synapse as a signature of ventilatorassociated pneumonia. Ann Transl Med 6:415
8. Nseir S, Povoa P, Salluh J, Rodriguez A, Martin Loeches I (2016) Is there a continuum between ventilatorassociated tracheobronchitis and ventilatorassociated pneumonia? Intensive Care Med 42:1190–1192
9. Craven DE, Hjalmarson KI (2010) Ventilatorassociated tracheobronchitis and pneumonia: thinking outside the box. Clin Infect Dis 51:S59–S66
10. Keane S, Vallecoccia MS, Nseir S, Martin Loeches I (2018) How can we distinguish ventilatorassociated tracheobronchitis from pneumonia? Clin Chest Med 39:785–796
11. Martin Loeches I, Chastre J, Wunderink RG (2023) Bronchoscopy for diagnosis of ventilatorassociated pneumonia. Intensive Care Med 49:79–82
12. Bouhemad B, Dransart Rayé O, Mojoli F, Mongodi S (2018) Lung ultrasound for diagnosis and monitoring of ventilatorassociated pneumonia. Ann Transl Med 6:418
13. Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Mar‑ tin‑Loeches I, Istrate GM, Duška F, Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Martin Loeches I, Istrate GM, Duška F, on behalf of ECCUG (2020) Recommendations for core critical care ultrasound competencies as a part of specialist training in multidisciplinary intensive care: a framework proposed by the European society of intensive care medicine (ESICM). Crit Care 24:393
14. Martin Loeches I, Coakley JD, Nseir S (2017) Should we treat ventilator‑ associated tracheobronchitis with antibiotics? Semin Respir Crit Care Med 38:264–270
15. Ehrmann S, Chastre J, Diot P, Lu Q (2017) Nebulized antibiotics in mechanically ventilated patients: a challenge for translational research from technology to clinical care. Ann Intensive Care 7:78
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] => 29.11.2023
[ACTIVE_FROM] => 29.11.2023
[SHOW_COUNTER] => 590
)
[PROPERTIES] => Array
(
[KEYWORDS] => Array
(
[ID] => 1
[TIMESTAMP_X] => 2017-07-31 16:04:44
[IBLOCK_ID] => 2
[NAME] => Ключевые слова
[ACTIVE] => Y
[SORT] => 100
[CODE] => KEYWORDS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] => 102
[FILE_TYPE] => jpg, gif, bmp, png, jpeg
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 829177
[VALUE] => Трахеобронхит, пневмония
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Трахеобронхит, пневмония
[~DESCRIPTION] =>
[~NAME] => Ключевые слова
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 64
[TIMESTAMP_X] => 2017-08-02 11:16:15
[IBLOCK_ID] => 2
[NAME] => Описание
[ACTIVE] => Y
[SORT] => 200
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 829179
[VALUE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[~DESCRIPTION] =>
[~NAME] => Описание
[~DEFAULT_VALUE] =>
)
[BROWSER_TITLE] => Array
(
[ID] => 9
[TIMESTAMP_X] => 2017-08-02 11:18:27
[IBLOCK_ID] => 2
[NAME] => Заголовок окна браузера
[ACTIVE] => Y
[SORT] => 300
[CODE] => BROWSER_TITLE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] => content-articles-property-browser_title
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => Y
[FILTRABLE] => Y
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 829178
[VALUE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[~DESCRIPTION] =>
[~NAME] => Заголовок окна браузера
[~DEFAULT_VALUE] =>
)
[MAIN] => Array
(
[ID] => 65
[TIMESTAMP_X] => 2017-08-02 11:18:51
[IBLOCK_ID] => 2
[NAME] => Показывать на главной странице
[ACTIVE] => Y
[SORT] => 500
[CODE] => MAIN
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => L
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => C
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 829225
[VALUE] => да
[DESCRIPTION] =>
[VALUE_ENUM] => да
[VALUE_XML_ID] => Y
[VALUE_SORT] => 500
[VALUE_ENUM_ID] => 1
[~VALUE] => да
[~DESCRIPTION] =>
[~NAME] => Показывать на главной странице
[~DEFAULT_VALUE] =>
)
[vote_count] => Array
(
[ID] => 100
[TIMESTAMP_X] => 2017-08-29 13:04:27
[IBLOCK_ID] => 2
[NAME] => Количество проголосовавших
[ACTIVE] => Y
[SORT] => 500
[CODE] => vote_count
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Количество проголосовавших
[~DEFAULT_VALUE] =>
)
[vote_sum] => Array
(
[ID] => 101
[TIMESTAMP_X] => 2017-08-29 13:04:27
[IBLOCK_ID] => 2
[NAME] => Сумма оценок
[ACTIVE] => Y
[SORT] => 500
[CODE] => vote_sum
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Сумма оценок
[~DEFAULT_VALUE] =>
)
[rating] => Array
(
[ID] => 102
[TIMESTAMP_X] => 2017-08-29 13:04:27
[IBLOCK_ID] => 2
[NAME] => Рейтинг
[ACTIVE] => Y
[SORT] => 500
[CODE] => rating
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Рейтинг
[~DEFAULT_VALUE] =>
)
[FAVORITES] => Array
(
[ID] => 148
[TIMESTAMP_X] => 2017-09-15 12:05:50
[IBLOCK_ID] => 2
[NAME] => Избранное
[ACTIVE] => Y
[SORT] => 500
[CODE] => FAVORITES
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Избранное
[~DEFAULT_VALUE] =>
)
[LIKE] => Array
(
[ID] => 153
[TIMESTAMP_X] => 2017-09-19 10:40:01
[IBLOCK_ID] => 2
[NAME] => Понравилось
[ACTIVE] => Y
[SORT] => 500
[CODE] => LIKE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Понравилось
[~DEFAULT_VALUE] =>
)
[SUBTITLE] => Array
(
[ID] => 93
[TIMESTAMP_X] => 2017-08-22 15:43:39
[IBLOCK_ID] => 2
[NAME] => Подзаголовок
[ACTIVE] => Y
[SORT] => 501
[CODE] => SUBTITLE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Подзаголовок
[~DEFAULT_VALUE] =>
)
[AUTHOR] => Array
(
[ID] => 94
[TIMESTAMP_X] => 2017-09-07 12:12:40
[IBLOCK_ID] => 2
[NAME] => Автор
[ACTIVE] => Y
[SORT] => 502
[CODE] => AUTHOR
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 829184
)
[VALUE] => Array
(
[0] => 8
)
[DESCRIPTION] => Array
(
[0] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => 8
)
[~DESCRIPTION] => Array
(
[0] =>
)
[~NAME] => Автор
[~DEFAULT_VALUE] =>
)
[QUOTE] => Array
(
[ID] => 95
[TIMESTAMP_X] => 2017-08-22 16:30:23
[IBLOCK_ID] => 2
[NAME] => Цитата
[ACTIVE] => Y
[SORT] => 503
[CODE] => QUOTE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Цитата
[~DEFAULT_VALUE] =>
)
[SLIDER] => Array
(
[ID] => 98
[TIMESTAMP_X] => 2017-08-23 13:50:37
[IBLOCK_ID] => 2
[NAME] => Слайдер
[ACTIVE] => Y
[SORT] => 503
[CODE] => SLIDER
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => F
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] => jpg, gif, bmp, png, jpeg
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => Y
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Слайдер
[~DEFAULT_VALUE] =>
)
[SLIDER_DESC] => Array
(
[ID] => 99
[TIMESTAMP_X] => 2017-08-23 13:50:37
[IBLOCK_ID] => 2
[NAME] => Слайдер описание
[ACTIVE] => Y
[SORT] => 503
[CODE] => SLIDER_DESC
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Слайдер описание
[~DEFAULT_VALUE] =>
)
[INFO_SOURCES] => Array
(
[ID] => 96
[TIMESTAMP_X] => 2017-08-23 10:51:22
[IBLOCK_ID] => 2
[NAME] => Информация и источники
[ACTIVE] => Y
[SORT] => 504
[CODE] => INFO_SOURCES
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => Y
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Информация и источники
[~DEFAULT_VALUE] =>
)
[MATERIALS] => Array
(
[ID] => 97
[TIMESTAMP_X] => 2017-08-23 11:05:12
[IBLOCK_ID] => 2
[NAME] => Материалы к статье
[ACTIVE] => Y
[SORT] => 505
[CODE] => MATERIALS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => F
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => Y
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Материалы к статье
[~DEFAULT_VALUE] =>
)
[SUBJECTS] => Array
(
[ID] => 66
[TIMESTAMP_X] => 2017-09-07 12:12:40
[IBLOCK_ID] => 2
[NAME] => Тематика
[ACTIVE] => Y
[SORT] => 1000
[CODE] => SUBJECTS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => directory
[USER_TYPE_SETTINGS] => Array
(
[size] => 1
[width] => 0
[group] => N
[multiple] => N
[TABLE_NAME] => b_hlbd_subjects
)
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 829181
[1] => 829182
[2] => 829183
)
[VALUE] => Array
(
[0] => statia
[1] => Pnevmoniya
[2] => Trakheobronkhit
)
[DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => statia
[1] => Pnevmoniya
[2] => Trakheobronkhit
)
[~DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
)
[~NAME] => Тематика
[~DEFAULT_VALUE] =>
)
[COMMENTS_COUNT] => Array
(
[ID] => 103
[TIMESTAMP_X] => 2017-08-29 13:04:27
[IBLOCK_ID] => 2
[NAME] => Количество комментариев
[ACTIVE] => Y
[SORT] => 5010
[CODE] => COMMENTS_COUNT
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Количество комментариев
[~DEFAULT_VALUE] =>
)
[FB2] => Array
(
[ID] => 173
[TIMESTAMP_X] => 2017-10-12 14:43:36
[IBLOCK_ID] => 2
[NAME] => FB2
[ACTIVE] => Y
[SORT] => 5020
[CODE] => FB2
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => F
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] => fb2
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => FB2
[~DEFAULT_VALUE] =>
)
[ADD_DATES] => Array
(
[ID] => 207
[TIMESTAMP_X] => 2018-05-11 11:01:14
[IBLOCK_ID] => 2
[NAME] => Дата добавления материалов
[ACTIVE] => Y
[SORT] => 5030
[CODE] => ADD_DATES
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] => Date
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Дата добавления материалов
[~DEFAULT_VALUE] =>
)
[LENGHT] =>
[VIDEO_PREVIEW] =>
[VIDEO_FULL] =>
)
[DISPLAY_PROPERTIES] => Array
(
[MAIN] => Array
(
[ID] => 65
[TIMESTAMP_X] => 2017-08-02 11:18:51
[IBLOCK_ID] => 2
[NAME] => Показывать на главной странице
[ACTIVE] => Y
[SORT] => 500
[CODE] => MAIN
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => L
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => C
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 829225
[VALUE] => да
[DESCRIPTION] =>
[VALUE_ENUM] => да
[VALUE_XML_ID] => Y
[VALUE_SORT] => 500
[VALUE_ENUM_ID] => 1
[~VALUE] => да
[~DESCRIPTION] =>
[~NAME] => Показывать на главной странице
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => да
)
[AUTHOR] => Array
(
[ID] => 94
[TIMESTAMP_X] => 2017-09-07 12:12:40
[IBLOCK_ID] => 2
[NAME] => Автор
[ACTIVE] => Y
[SORT] => 502
[CODE] => AUTHOR
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 829184
)
[VALUE] => Array
(
[0] => 8
)
[DESCRIPTION] => Array
(
[0] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => 8
)
[~DESCRIPTION] => Array
(
[0] =>
)
[~NAME] => Автор
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => [8] (info@sepsisforum.ru) Команда Сепсис Форума
)
[SUBJECTS] => Array
(
[ID] => 66
[TIMESTAMP_X] => 2017-09-07 12:12:40
[IBLOCK_ID] => 2
[NAME] => Тематика
[ACTIVE] => Y
[SORT] => 1000
[CODE] => SUBJECTS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => directory
[USER_TYPE_SETTINGS] => Array
(
[size] => 1
[width] => 0
[group] => N
[multiple] => N
[TABLE_NAME] => b_hlbd_subjects
)
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 829181
[1] => 829182
[2] => 829183
)
[VALUE] => Array
(
[0] => statia
[1] => Pnevmoniya
[2] => Trakheobronkhit
)
[DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => statia
[1] => Pnevmoniya
[2] => Trakheobronkhit
)
[~DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
)
[~NAME] => Тематика
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Array
(
[0] => Статья
[1] => Пневмония
[2] => Трахеобронхит
)
)
)
[IBLOCK] => Array
(
[ID] => 2
[~ID] => 2
[TIMESTAMP_X] => 26.08.2022 14:38:28
[~TIMESTAMP_X] => 26.08.2022 14:38:28
[IBLOCK_TYPE_ID] => articles
[~IBLOCK_TYPE_ID] => articles
[LID] => s1
[~LID] => s1
[CODE] => articles
[~CODE] => articles
[API_CODE] =>
[~API_CODE] =>
[NAME] => Статьи
[~NAME] => Статьи
[ACTIVE] => Y
[~ACTIVE] => Y
[SORT] => 200
[~SORT] => 200
[LIST_PAGE_URL] => /library/articles/
[~LIST_PAGE_URL] => /library/articles/
[DETAIL_PAGE_URL] => /library/articles/#ELEMENT_CODE#/
[~DETAIL_PAGE_URL] => /library/articles/#ELEMENT_CODE#/
[SECTION_PAGE_URL] => /articles/#SECTION_CODE#/
[~SECTION_PAGE_URL] => /articles/#SECTION_CODE#/
[CANONICAL_PAGE_URL] =>
[~CANONICAL_PAGE_URL] =>
[PICTURE] =>
[~PICTURE] =>
[DESCRIPTION] => Статьи
[~DESCRIPTION] => Статьи
[DESCRIPTION_TYPE] => html
[~DESCRIPTION_TYPE] => html
[RSS_TTL] => 24
[~RSS_TTL] => 24
[RSS_ACTIVE] => Y
[~RSS_ACTIVE] => Y
[RSS_FILE_ACTIVE] => N
[~RSS_FILE_ACTIVE] => N
[RSS_FILE_LIMIT] =>
[~RSS_FILE_LIMIT] =>
[RSS_FILE_DAYS] =>
[~RSS_FILE_DAYS] =>
[RSS_YANDEX_ACTIVE] => N
[~RSS_YANDEX_ACTIVE] => N
[XML_ID] => content-articles
[~XML_ID] => content-articles
[TMP_ID] => 79a4a50658ff380feeea3c1c690acaa8
[~TMP_ID] => 79a4a50658ff380feeea3c1c690acaa8
[INDEX_ELEMENT] => Y
[~INDEX_ELEMENT] => Y
[INDEX_SECTION] => Y
[~INDEX_SECTION] => Y
[WORKFLOW] => N
[~WORKFLOW] => N
[BIZPROC] => N
[~BIZPROC] => N
[SECTION_CHOOSER] => L
[~SECTION_CHOOSER] => L
[LIST_MODE] =>
[~LIST_MODE] =>
[RIGHTS_MODE] => S
[~RIGHTS_MODE] => S
[SECTION_PROPERTY] => Y
[~SECTION_PROPERTY] => Y
[PROPERTY_INDEX] => I
[~PROPERTY_INDEX] => I
[VERSION] => 1
[~VERSION] => 1
[LAST_CONV_ELEMENT] => 0
[~LAST_CONV_ELEMENT] => 0
[SOCNET_GROUP_ID] =>
[~SOCNET_GROUP_ID] =>
[EDIT_FILE_BEFORE] =>
[~EDIT_FILE_BEFORE] =>
[EDIT_FILE_AFTER] =>
[~EDIT_FILE_AFTER] =>
[SECTIONS_NAME] => Разделы статей
[~SECTIONS_NAME] => Разделы статей
[SECTION_NAME] => Раздел статей
[~SECTION_NAME] => Раздел статей
[ELEMENTS_NAME] => Статьи
[~ELEMENTS_NAME] => Статьи
[ELEMENT_NAME] => Статья
[~ELEMENT_NAME] => Статья
[REST_ON] => N
[~REST_ON] => N
[EXTERNAL_ID] => content-articles
[~EXTERNAL_ID] => content-articles
[LANG_DIR] => /
[~LANG_DIR] => /
[SERVER_NAME] => sepsisforum.ru
[~SERVER_NAME] => sepsisforum.ru
)
[SECTION] => Array
(
[PATH] => Array
(
)
)
[SECTION_URL] =>
[META_TAGS] => Array
(
[TITLE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[BROWSER_TITLE] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
[KEYWORDS] => Трахеобронхит, пневмония
[DESCRIPTION] => Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
)
)
29 ноября 2023
Вентилятор-ассоциированные трахеобронхит и пневмония: одна инфекция с двумя лицами
#Статья
#Пневмония
#Трахеобронхит
Ventilator associated tracheobronchitis and pneumonia: one infection with two faces
Intensive Care Med 2023
doi.org/10.1007/s00134-023-07086-9
Пациенты, поступающие в отделение интенсивной терапии (ОИТ), часто нуждаются в инвазивной механической вентиляции (ИВЛ). Хотя ИВЛ является спасительным вмешательством, она также сопряжена с определенными рисками, такими как индуцированное вентилятором повреждение легких и развитие связанных с вентилятором инфекций нижних дыхательных путей (ИВЛ-ИНДП) [1]. Последние явно связаны с потреблением ресурсов здравоохранения, в связи с длительным использованием ИВЛ в результате длительного отлучения от аппарата и длительного пребывания в ОИТ [2]. Совсем недавно врачи ОИТ осознали, что нозокомиальные инфекции могут не только продлить пребывание в больнице, но и ассоциируются с худшими долгосрочными исходами по сравнению с внебольничными инфекциями [3].
Исследования ИВЛ-ИНДП традиционно сосредоточены на вентилятор-ассоциированной пневмонии (ВАП). Промежуточный процесс называется вентилятор-ассоциированным трахеобронхитом (ВАТ). Это заболевание вызвало множество дискуссий, а в различных опубликованных рукописях оно рассматривается как запущенная болезнь.
ВАТ и ВАП имеют сходную микробиологию, а С-реактивный белок и прокальцитонин показали значительное совпадение уровней как при ВАП, так и при ВАТ, что не позволяет провести адекватную их дифференциацию [4]. Основная проблема, связанная с ВАТ, заключается в том, что эта клиническая единица используется для "маскировки" истинных показателей ВАП и, следовательно, для снижения заболеваемости ВАП в некоторых системах здравоохранения, где пневмония считается осложнением, которого можно избежать, без какого-либо реального изменения в потреблении антибиотиков [5].
Что касается патофизиологии, ВАТ может представлять собой промежуточный процесс между колонизацией и пневмонией, и стратегии профилактики ВАП применимы и к ВАТ [2]. Кроме того, у некоторых взрослых, находящихся на вентиляции легких, в раннем периоде течения заболевания в легких может развиваться высокая бактериальная нагрузка, но бактериальная колонизация может исчезнуть из легких без развития признаков инфекции в виде как ВАТ так и ВАП. Также после лечения ВАП может сохраняться положительные результаты микробиологического исследования, однако это всего лишь колонизация, и лечить ее не следует. Пневмония - это не черное или белое заболевание; существует континуум между колонизацией и пневмонией, который возникает в результате взаимодействия между хозяином, бактериями и ИВЛ. Легко понять, что пневмония начинается с колонизации дыхательных путей, и когда местные защитные силы преодолеваются, происходит консолидация легких и инфицирование альвеолярного пространства [6]. Недавно было сообщено, что ВАП представляет собой временной период иммунопаралича, и ВАТ может быть использован для поиска подходящего варианта решения иммунологической головоломки [7].
Ключевой вопрос заключается в том, какова частота встречаемости ВАТ в различных регистрах. В литературе отмечается высокая вариабельность при сравнении опубликованных наблюдательных исследований [8]. Вероятно, это связано с различными определениями, которые были предложены разными авторами [9]. Определения должны обеспечивать баланс между специфичностью и чувствительностью, как это происходит при многих других заболеваниях и клинических проявлениях. Авторы этой статьи считают, что одним из факторов путаницы, который привел к сообщениям о необычайно высоких показателях заболеваемости в некоторых популяциях, является отсутствие микробиологической верификации [10]. Мы выступаем за использование надлежащей оценки состояния дыхательных путей с помощью бронхоскопии. Это позволит повысить специфичность диагностики и избежать ненужного лечения антибиотиками [11].
Дополнительная сложность связана с проблемой визуализации. Наиболее широко используемым диагностическим инструментом было и, вероятно, еще будет в течение многих лет использование портативных рентгеновских снимков грудной клетки. Единственное отличие от VAP заключается в том, что ВАТ - это ВА-ИНДП, не затрагивающая паренхиму легкого. Широко признано, что портативные рентгеновские снимки обладают низкой чувствительностью и специфичностью по сравнению с компьютерной томографией (КТ). Как уже упоминалось, КТ считается золотым стандартом для академических целей, однако этот метод не лишен потенциальных осложнений во время транспортировки, которые были неоднократно зафиксированы. Потенциальным решением, требующим дальнейшего подтверждения, является применение ультразвукового исследования легких. Эта процедура удобна в использовании, не инвазивна и может повторяться столько раз, сколько необходимо у постели больного. Хотя УЗИ легких недостаточно для постановки диагноза ВАП, появление субплевральных уплотнений, по-видимому, является наиболее ранним сонографическим признаком, который может побудить врача более активно искать симптомы ВАП в последующие дни [12].
Кроме того, включение результатов УЗИ легких в шкалы может помочь в диагностике ВАП, хотя требуется дальнейшая валидация метода. Важным ограничением для УЗИ легких является высокая вариабельность работы оператора и отсутствие однозначных моделей консолидации, особенно у пациентов с острым респираторным дистресс-синдромом (ОРДС) - состоянием, при котором нарушается архитектоника легких [13] (Fig.1).

Некоторые авторы рассматривают возможность использования термина ВА-ИДНП, как он был введен в начале этой рукописи. Это позволит рассматривать ВАТ и ВАП как парное явление, а также оставить обсуждение определений и сосредоточиться на практическом ведении пациентов. Эти заболевания не будут лечиться с одинаковой продолжительностью антибиотикотерапии. Однако это позволит нам избежать ненужных задержек в диагностике и лечении, которые негативно скажутся на пациенте.
При использовании врачами стратегий диагностики ВА-ИНДП возникают противоречивые ситуации, требующие решения. Возможно, одним из способов является уменьшение продолжительности приема антибиотиков у пациентов с ВАТ по сравнению с ВАП. Возможным вариантом рандомизированного исследования может быть включение разных групп с разной продолжительностью лечения, однако доказательств не хватает, и продолжающиеся исследования прольют свет на окончательные действия. Это строгий и обоснованный подход, но мы видели много примеров того, что "один размер не подходит всем"[14].
Использование короткого курса антибиотиков широко рассматривается у пациентов с внебольничной пневмонией, что свидетельствует о его безопасности и простоте применения. Потенциальное использование коротких режимов было бы идеальным для ВАТ и, вероятно, поддерживалось бы использованием биомаркеров для определения продолжительности лечения и благоприятного течения инфекции.
Другая стратегия, которая потенциально может обеспечить хорошие результаты - это использование антибиотиков с помощью небулайзеров, которое рассматривается уже почти 20-30 лет, но недавние негативные исследования у пациентов с ВАП заставили вновь убедиться в высокой сложности применения таких антибиотиков у пациентов на ИВЛ.
Поскольку различные небулайзеры, разные настройки вентиляции и несоответствие перфузионной вентиляции в некоторых участках легких создают огромный диапазон вариабельности и фактор путаницы в вопросе о том, являются ли небулайзерные методы введения антибиотиков решением проблемы и как ихиспользовать [15].
В целом, ВАТ и ВАП имеют одинаковый процесс развития: патоген колонизирует проксимальные дыхательные пути и продвигается в более глубокие дыхательные пути (ВАТ), пока местные защитные силы не будут подавлены и не произойдет повреждение альвеол и инфекция на этом уровне (ВАП). Используя термин ВА-ИНДП, мы можем упростить эту патофизиологическую картину и определить общую причину. Для лечения ВАП был успешно применен курс антибиотиков продолжительностью от 7 до 10 дней, и, вероятно, более короткие курсы и введение антибиотиокв с помощью небулайзера могли бы стать средством лечения ВАТ. Переход ВАТ в ВАП определяется местными защитными силами организма, и отказ от лечения этого промежуточного процесса подвергает пациента случайному риску. Мы стремимся к валидированному и универсальному определению ВАТ, где протоколы УЗИ легких могут предоставить дополнительную информацию об отсутствии инфильтратов в легочной паренхиме и терапевтических стратегиях, основанных на небулайзерных и коротких курсах антибиотиков. ВАТ - это клиническое заболевание, а не административная проблема у тяжелобольного пациента.
References
1. Zakharkina T, Martin Loeches I, Matamoros S, Povoa P, Torres A, Kastelijn JB, Hofstra JJ, de Wever B, de Jong M, Schultz MJ, Sterk PJ, Artigas A, Bos LDJ (2017) The dynamics of the pulmonary microbiome during mechanical ventilation in the intensive care unit and the association with occurrence of pneumonia. Thorax 72:803–810
2. Martin Loeches I, Povoa P, Rodríguez A, Curcio D, Suarez D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Valles J, Coelho L, Rabello L, Lisboa T, Collins D, Torres A, Salluh J, Nseir S (2015) Incidence and prognosis of ventilatorassociated tracheobronchitis (TAVeM): a multicentre, prospective, observational study. Lancet Respir Med 3:859–868
3. Martin‑Loeches I, Torres A, Povoa P, Zampieri FG, Salluh J, Nseir S, Ferrer M, Rodriguez A, Martin‑Loeches I, Povoa P, Zampieri F, Salluh J, Nseir S, Rodríguez A, Curcio D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Coelho L, Rabello L, Lisboa T, Torres A, Salluh J, Nseir S, Fernández RO, Arroyo J, Gabriela M, Alvarez R, Reyes AT, Dellera C, Molina F, Franco DM, Parada EG, Yepez ES, Oña FP, Tutillo DM, Barahona D, Lerma FA, Álvarez AA, Gallego JM, Morillas FJ, Aguilar AL, Lorenzana ML, Iniesta RS, Almirall J, Albaya A, Santana SR, Fernandez C, Potro MA, Cortes PV, Jimenez B, Sierra R, Del Valle Ortiz M, Cruza N, Olaechea PM, Zirena AC, Gonzalez PP, Gomez TR, Crespi LS, Galleymore PR, Marcos RJ, Palazón C, Rueda BG, Ballesteros JC, Arnilla MP, Socias A, Amador J, Silvero EM, Redín LM, Elson MZ, Pericas LC, Rodríguez JÁ, Nieto M, Torres A, Molinos E, Josefi A, Catorze N, Póvoa P, Candeias C, Coelho L, André P, Ángel M, García G, Ramirez CS, Calizaya M, Estella A, Albis A, Aguilar G, Torrents E, Puente MG, Sanchez AG, Lisboa T, Azambuja P, Knibel MF, Ranzani O, Camargo LD, Junior AP, Ferreira CB, Lobo S, Rabello L, Park M, de Carvalho AG, Valencia M, Castro AG, López AA, Caballero JM, Nseir S, Jaffal K, Parmentier‑Decrucq E, Préau S, Rousselin C, Blazejewski C, Masse J, Robriquet L, Satre‑Buisson L, Mira JP, Martin N, Lepecq R, Mentec H, Girault C, Marchalot A, Messika J, Ricard JD, Seguin P, Mégarbane B, Valade S, Azoulay E, Boussekey N, Leroy O, Reignier J, Clavel M, Pichon N, Baudry T, Argaud L, Beuret P, Hssain AA, Nyunga M, Alves I, Dewavrin F, Brunin G, Mérat S, Pasquier P, Brun F, Palud A, Voisin B, Grenot R, Van Grunderbeeck N, Thévenin D, Misset B, Philippart F, Frat JP, Coudroy R, Cabaret P, Ledein M, Slimane FZ, Miguel‑Montanes R, Weiss N, Bolgert F, Just B, Group TAs (2019) The association of cardiovascular failure with treatment for ventilator‑associated lower respiratory tract infection. Intensive Care Med 45:1753–1762
4. Coelho L, Rabello L, Salluh J, Martin Loeches I, Rodriguez A, Nseir S, Gomes JA, Povoa P (2018) C-reactive protein and procalcitonin profile in ventilatorassociated lower respiratory infections. J Crit Care 48:385–389
5. Colombo SM, Palomeque AC, Li Bassi G (2020) The zero VAP sophistry and controversies surrounding prevention of ventilatorassociated pneumonia. Intensive Care Med 46:368–371
6. Keane S, Martin Loeches I (2019) Host pathogen interaction during mechanical ventilation: systemic or compartmentalized response? Crit Care 23:134
7. Almansa R, Nogales L, Martín Fernández M, Batlle M, Villareal E, Rico L, Ortega A, López Campos G, Andaluz Ojeda D, Ramírez P, Socias L, Tamayo L, Vallés J, Bermejo Martín JF, Martín Loeches I (2018) Transcriptomic depression of immunological synapse as a signature of ventilatorassociated pneumonia. Ann Transl Med 6:415
8. Nseir S, Povoa P, Salluh J, Rodriguez A, Martin Loeches I (2016) Is there a continuum between ventilatorassociated tracheobronchitis and ventilatorassociated pneumonia? Intensive Care Med 42:1190–1192
9. Craven DE, Hjalmarson KI (2010) Ventilatorassociated tracheobronchitis and pneumonia: thinking outside the box. Clin Infect Dis 51:S59–S66
10. Keane S, Vallecoccia MS, Nseir S, Martin Loeches I (2018) How can we distinguish ventilatorassociated tracheobronchitis from pneumonia? Clin Chest Med 39:785–796
11. Martin Loeches I, Chastre J, Wunderink RG (2023) Bronchoscopy for diagnosis of ventilatorassociated pneumonia. Intensive Care Med 49:79–82
12. Bouhemad B, Dransart Rayé O, Mojoli F, Mongodi S (2018) Lung ultrasound for diagnosis and monitoring of ventilatorassociated pneumonia. Ann Transl Med 6:418
13. Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Mar‑ tin‑Loeches I, Istrate GM, Duška F, Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Martin Loeches I, Istrate GM, Duška F, on behalf of ECCUG (2020) Recommendations for core critical care ultrasound competencies as a part of specialist training in multidisciplinary intensive care: a framework proposed by the European society of intensive care medicine (ESICM). Crit Care 24:393
14. Martin Loeches I, Coakley JD, Nseir S (2017) Should we treat ventilator‑ associated tracheobronchitis with antibiotics? Semin Respir Crit Care Med 38:264–270
15. Ehrmann S, Chastre J, Diot P, Lu Q (2017) Nebulized antibiotics in mechanically ventilated patients: a challenge for translational research from technology to clinical care. Ann Intensive Care 7:78
Intensive Care Med 2023
doi.org/10.1007/s00134-023-07086-9
Пациенты, поступающие в отделение интенсивной терапии (ОИТ), часто нуждаются в инвазивной механической вентиляции (ИВЛ). Хотя ИВЛ является спасительным вмешательством, она также сопряжена с определенными рисками, такими как индуцированное вентилятором повреждение легких и развитие связанных с вентилятором инфекций нижних дыхательных путей (ИВЛ-ИНДП) [1]. Последние явно связаны с потреблением ресурсов здравоохранения, в связи с длительным использованием ИВЛ в результате длительного отлучения от аппарата и длительного пребывания в ОИТ [2]. Совсем недавно врачи ОИТ осознали, что нозокомиальные инфекции могут не только продлить пребывание в больнице, но и ассоциируются с худшими долгосрочными исходами по сравнению с внебольничными инфекциями [3].
Исследования ИВЛ-ИНДП традиционно сосредоточены на вентилятор-ассоциированной пневмонии (ВАП). Промежуточный процесс называется вентилятор-ассоциированным трахеобронхитом (ВАТ). Это заболевание вызвало множество дискуссий, а в различных опубликованных рукописях оно рассматривается как запущенная болезнь.
ВАТ и ВАП имеют сходную микробиологию, а С-реактивный белок и прокальцитонин показали значительное совпадение уровней как при ВАП, так и при ВАТ, что не позволяет провести адекватную их дифференциацию [4]. Основная проблема, связанная с ВАТ, заключается в том, что эта клиническая единица используется для "маскировки" истинных показателей ВАП и, следовательно, для снижения заболеваемости ВАП в некоторых системах здравоохранения, где пневмония считается осложнением, которого можно избежать, без какого-либо реального изменения в потреблении антибиотиков [5].
Что касается патофизиологии, ВАТ может представлять собой промежуточный процесс между колонизацией и пневмонией, и стратегии профилактики ВАП применимы и к ВАТ [2]. Кроме того, у некоторых взрослых, находящихся на вентиляции легких, в раннем периоде течения заболевания в легких может развиваться высокая бактериальная нагрузка, но бактериальная колонизация может исчезнуть из легких без развития признаков инфекции в виде как ВАТ так и ВАП. Также после лечения ВАП может сохраняться положительные результаты микробиологического исследования, однако это всего лишь колонизация, и лечить ее не следует. Пневмония - это не черное или белое заболевание; существует континуум между колонизацией и пневмонией, который возникает в результате взаимодействия между хозяином, бактериями и ИВЛ. Легко понять, что пневмония начинается с колонизации дыхательных путей, и когда местные защитные силы преодолеваются, происходит консолидация легких и инфицирование альвеолярного пространства [6]. Недавно было сообщено, что ВАП представляет собой временной период иммунопаралича, и ВАТ может быть использован для поиска подходящего варианта решения иммунологической головоломки [7].
Ключевой вопрос заключается в том, какова частота встречаемости ВАТ в различных регистрах. В литературе отмечается высокая вариабельность при сравнении опубликованных наблюдательных исследований [8]. Вероятно, это связано с различными определениями, которые были предложены разными авторами [9]. Определения должны обеспечивать баланс между специфичностью и чувствительностью, как это происходит при многих других заболеваниях и клинических проявлениях. Авторы этой статьи считают, что одним из факторов путаницы, который привел к сообщениям о необычайно высоких показателях заболеваемости в некоторых популяциях, является отсутствие микробиологической верификации [10]. Мы выступаем за использование надлежащей оценки состояния дыхательных путей с помощью бронхоскопии. Это позволит повысить специфичность диагностики и избежать ненужного лечения антибиотиками [11].
Дополнительная сложность связана с проблемой визуализации. Наиболее широко используемым диагностическим инструментом было и, вероятно, еще будет в течение многих лет использование портативных рентгеновских снимков грудной клетки. Единственное отличие от VAP заключается в том, что ВАТ - это ВА-ИНДП, не затрагивающая паренхиму легкого. Широко признано, что портативные рентгеновские снимки обладают низкой чувствительностью и специфичностью по сравнению с компьютерной томографией (КТ). Как уже упоминалось, КТ считается золотым стандартом для академических целей, однако этот метод не лишен потенциальных осложнений во время транспортировки, которые были неоднократно зафиксированы. Потенциальным решением, требующим дальнейшего подтверждения, является применение ультразвукового исследования легких. Эта процедура удобна в использовании, не инвазивна и может повторяться столько раз, сколько необходимо у постели больного. Хотя УЗИ легких недостаточно для постановки диагноза ВАП, появление субплевральных уплотнений, по-видимому, является наиболее ранним сонографическим признаком, который может побудить врача более активно искать симптомы ВАП в последующие дни [12].
Кроме того, включение результатов УЗИ легких в шкалы может помочь в диагностике ВАП, хотя требуется дальнейшая валидация метода. Важным ограничением для УЗИ легких является высокая вариабельность работы оператора и отсутствие однозначных моделей консолидации, особенно у пациентов с острым респираторным дистресс-синдромом (ОРДС) - состоянием, при котором нарушается архитектоника легких [13] (Fig.1).

Некоторые авторы рассматривают возможность использования термина ВА-ИДНП, как он был введен в начале этой рукописи. Это позволит рассматривать ВАТ и ВАП как парное явление, а также оставить обсуждение определений и сосредоточиться на практическом ведении пациентов. Эти заболевания не будут лечиться с одинаковой продолжительностью антибиотикотерапии. Однако это позволит нам избежать ненужных задержек в диагностике и лечении, которые негативно скажутся на пациенте.
При использовании врачами стратегий диагностики ВА-ИНДП возникают противоречивые ситуации, требующие решения. Возможно, одним из способов является уменьшение продолжительности приема антибиотиков у пациентов с ВАТ по сравнению с ВАП. Возможным вариантом рандомизированного исследования может быть включение разных групп с разной продолжительностью лечения, однако доказательств не хватает, и продолжающиеся исследования прольют свет на окончательные действия. Это строгий и обоснованный подход, но мы видели много примеров того, что "один размер не подходит всем"[14].
Использование короткого курса антибиотиков широко рассматривается у пациентов с внебольничной пневмонией, что свидетельствует о его безопасности и простоте применения. Потенциальное использование коротких режимов было бы идеальным для ВАТ и, вероятно, поддерживалось бы использованием биомаркеров для определения продолжительности лечения и благоприятного течения инфекции.
Другая стратегия, которая потенциально может обеспечить хорошие результаты - это использование антибиотиков с помощью небулайзеров, которое рассматривается уже почти 20-30 лет, но недавние негативные исследования у пациентов с ВАП заставили вновь убедиться в высокой сложности применения таких антибиотиков у пациентов на ИВЛ.
Поскольку различные небулайзеры, разные настройки вентиляции и несоответствие перфузионной вентиляции в некоторых участках легких создают огромный диапазон вариабельности и фактор путаницы в вопросе о том, являются ли небулайзерные методы введения антибиотиков решением проблемы и как ихиспользовать [15].
В целом, ВАТ и ВАП имеют одинаковый процесс развития: патоген колонизирует проксимальные дыхательные пути и продвигается в более глубокие дыхательные пути (ВАТ), пока местные защитные силы не будут подавлены и не произойдет повреждение альвеол и инфекция на этом уровне (ВАП). Используя термин ВА-ИНДП, мы можем упростить эту патофизиологическую картину и определить общую причину. Для лечения ВАП был успешно применен курс антибиотиков продолжительностью от 7 до 10 дней, и, вероятно, более короткие курсы и введение антибиотиокв с помощью небулайзера могли бы стать средством лечения ВАТ. Переход ВАТ в ВАП определяется местными защитными силами организма, и отказ от лечения этого промежуточного процесса подвергает пациента случайному риску. Мы стремимся к валидированному и универсальному определению ВАТ, где протоколы УЗИ легких могут предоставить дополнительную информацию об отсутствии инфильтратов в легочной паренхиме и терапевтических стратегиях, основанных на небулайзерных и коротких курсах антибиотиков. ВАТ - это клиническое заболевание, а не административная проблема у тяжелобольного пациента.
References
1. Zakharkina T, Martin Loeches I, Matamoros S, Povoa P, Torres A, Kastelijn JB, Hofstra JJ, de Wever B, de Jong M, Schultz MJ, Sterk PJ, Artigas A, Bos LDJ (2017) The dynamics of the pulmonary microbiome during mechanical ventilation in the intensive care unit and the association with occurrence of pneumonia. Thorax 72:803–810
2. Martin Loeches I, Povoa P, Rodríguez A, Curcio D, Suarez D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Valles J, Coelho L, Rabello L, Lisboa T, Collins D, Torres A, Salluh J, Nseir S (2015) Incidence and prognosis of ventilatorassociated tracheobronchitis (TAVeM): a multicentre, prospective, observational study. Lancet Respir Med 3:859–868
3. Martin‑Loeches I, Torres A, Povoa P, Zampieri FG, Salluh J, Nseir S, Ferrer M, Rodriguez A, Martin‑Loeches I, Povoa P, Zampieri F, Salluh J, Nseir S, Rodríguez A, Curcio D, Mira JP, Cordero ML, Lepecq R, Girault C, Candeias C, Seguin P, Paulino C, Messika J, Castro AG, Coelho L, Rabello L, Lisboa T, Torres A, Salluh J, Nseir S, Fernández RO, Arroyo J, Gabriela M, Alvarez R, Reyes AT, Dellera C, Molina F, Franco DM, Parada EG, Yepez ES, Oña FP, Tutillo DM, Barahona D, Lerma FA, Álvarez AA, Gallego JM, Morillas FJ, Aguilar AL, Lorenzana ML, Iniesta RS, Almirall J, Albaya A, Santana SR, Fernandez C, Potro MA, Cortes PV, Jimenez B, Sierra R, Del Valle Ortiz M, Cruza N, Olaechea PM, Zirena AC, Gonzalez PP, Gomez TR, Crespi LS, Galleymore PR, Marcos RJ, Palazón C, Rueda BG, Ballesteros JC, Arnilla MP, Socias A, Amador J, Silvero EM, Redín LM, Elson MZ, Pericas LC, Rodríguez JÁ, Nieto M, Torres A, Molinos E, Josefi A, Catorze N, Póvoa P, Candeias C, Coelho L, André P, Ángel M, García G, Ramirez CS, Calizaya M, Estella A, Albis A, Aguilar G, Torrents E, Puente MG, Sanchez AG, Lisboa T, Azambuja P, Knibel MF, Ranzani O, Camargo LD, Junior AP, Ferreira CB, Lobo S, Rabello L, Park M, de Carvalho AG, Valencia M, Castro AG, López AA, Caballero JM, Nseir S, Jaffal K, Parmentier‑Decrucq E, Préau S, Rousselin C, Blazejewski C, Masse J, Robriquet L, Satre‑Buisson L, Mira JP, Martin N, Lepecq R, Mentec H, Girault C, Marchalot A, Messika J, Ricard JD, Seguin P, Mégarbane B, Valade S, Azoulay E, Boussekey N, Leroy O, Reignier J, Clavel M, Pichon N, Baudry T, Argaud L, Beuret P, Hssain AA, Nyunga M, Alves I, Dewavrin F, Brunin G, Mérat S, Pasquier P, Brun F, Palud A, Voisin B, Grenot R, Van Grunderbeeck N, Thévenin D, Misset B, Philippart F, Frat JP, Coudroy R, Cabaret P, Ledein M, Slimane FZ, Miguel‑Montanes R, Weiss N, Bolgert F, Just B, Group TAs (2019) The association of cardiovascular failure with treatment for ventilator‑associated lower respiratory tract infection. Intensive Care Med 45:1753–1762
4. Coelho L, Rabello L, Salluh J, Martin Loeches I, Rodriguez A, Nseir S, Gomes JA, Povoa P (2018) C-reactive protein and procalcitonin profile in ventilatorassociated lower respiratory infections. J Crit Care 48:385–389
5. Colombo SM, Palomeque AC, Li Bassi G (2020) The zero VAP sophistry and controversies surrounding prevention of ventilatorassociated pneumonia. Intensive Care Med 46:368–371
6. Keane S, Martin Loeches I (2019) Host pathogen interaction during mechanical ventilation: systemic or compartmentalized response? Crit Care 23:134
7. Almansa R, Nogales L, Martín Fernández M, Batlle M, Villareal E, Rico L, Ortega A, López Campos G, Andaluz Ojeda D, Ramírez P, Socias L, Tamayo L, Vallés J, Bermejo Martín JF, Martín Loeches I (2018) Transcriptomic depression of immunological synapse as a signature of ventilatorassociated pneumonia. Ann Transl Med 6:415
8. Nseir S, Povoa P, Salluh J, Rodriguez A, Martin Loeches I (2016) Is there a continuum between ventilatorassociated tracheobronchitis and ventilatorassociated pneumonia? Intensive Care Med 42:1190–1192
9. Craven DE, Hjalmarson KI (2010) Ventilatorassociated tracheobronchitis and pneumonia: thinking outside the box. Clin Infect Dis 51:S59–S66
10. Keane S, Vallecoccia MS, Nseir S, Martin Loeches I (2018) How can we distinguish ventilatorassociated tracheobronchitis from pneumonia? Clin Chest Med 39:785–796
11. Martin Loeches I, Chastre J, Wunderink RG (2023) Bronchoscopy for diagnosis of ventilatorassociated pneumonia. Intensive Care Med 49:79–82
12. Bouhemad B, Dransart Rayé O, Mojoli F, Mongodi S (2018) Lung ultrasound for diagnosis and monitoring of ventilatorassociated pneumonia. Ann Transl Med 6:418
13. Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Mar‑ tin‑Loeches I, Istrate GM, Duška F, Wong A, Galarza L, Forni L, De Backer D, Slama M, Cholley B, Mayo P, McLean A, Vieillard Baron A, Lichtenstein D, Volpicelli G, Arntfield R, Martin Loeches I, Istrate GM, Duška F, on behalf of ECCUG (2020) Recommendations for core critical care ultrasound competencies as a part of specialist training in multidisciplinary intensive care: a framework proposed by the European society of intensive care medicine (ESICM). Crit Care 24:393
14. Martin Loeches I, Coakley JD, Nseir S (2017) Should we treat ventilator‑ associated tracheobronchitis with antibiotics? Semin Respir Crit Care Med 38:264–270
15. Ehrmann S, Chastre J, Diot P, Lu Q (2017) Nebulized antibiotics in mechanically ventilated patients: a challenge for translational research from technology to clinical care. Ann Intensive Care 7:78
Новые публикации
Все публикации
8 июля 2024
Использование вазопрессоров и инотропов при ЭКМО
3 июня 2024
Когда повреждены почки, страдают другие органы
12 марта 2024
Самое время: циркадная медицина в отделении реанимации
12 февраля 2024
Гемоперфузия в отделении интенсивной терапии
7 марта 2024
Поздравление с 8 Марта!
12 февраля 2024
Паллиативная помощь в отделениях интенсивной терапии