Array
(
[NAME] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[~NAME] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[PREVIEW_PICTURE] => Array
(
[ID] => 6038
[TIMESTAMP_X] => 19.03.2025 16:02:12
[MODULE_ID] => iblock
[HEIGHT] => 762
[WIDTH] => 1001
[FILE_SIZE] => 80460
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7
[FILE_NAME] => 2149191363.jpg
[ORIGINAL_NAME] => 2149191363.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => c0ea72fba3a72f37c2870b97cc39d6fd
[VERSION_ORIGINAL_ID] =>
[META] =>
[SRC] => /upload/iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7/2149191363.jpg
[UNSAFE_SRC] => /upload/iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7/2149191363.jpg
[SAFE_SRC] => /upload/iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7/2149191363.jpg
[ALT] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[TITLE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
)
[~PREVIEW_PICTURE] => 6038
[DETAIL_TEXT] =>
Kim et al. Impact of the timing of invasive mechanical ventilation in patients with sepsis: a multicenter cohort study
Critical Care (2024) 28:297 doi.org/10.1186/s13054-024-05064-1
Абстракт
Потенциальные побочные эффекты, связанные с инвазивной искусственной вентиляцией легких (MV), могут привести к задержке принятия решений о начале MV. Мы стремились изучить связь между сроками MV и клиническими исходами у пациентов с сепсисом, находящихся на MV в отделении интенсивной терапии (ОРИТ). Проанализировали данные взрослых пациентов с сепсисом в период с сентября 2019 года по декабрь 2021 года. Данные были собраны через Korean Sepsis Alliance из 20 госпиталей в Корее. Пациенты, поступившие в ОРИТ и получившие MV , были включены в исследование. Пациенты были разделены на группы «ранней MV » и «отсроченной MV » в зависимости от того, находились ли они на MV в первый день поступления в ОРИТ или позже. Применялось сопоставление баллов склонности, и пациенты в двух группах сравнивались в соотношении 1:1 для устранения смещения между группами. Сравнивались результаты, включая смертность в ОРИТ и стационаре, продолжительность пребывания в стационаре и ОРИТ и органную недостаточность при переводе из ОРИТ. Из 2440 пациентов на MV во время пребывания в ОРИТ были проанализированы 2119 случаев «ранней MV » и 321 случай «отсроченной MV ». Сопоставление баллов склонности выявило 295 пациентов в каждой группе со схожими исходными характеристиками. Смертность в ОРИТ была ниже в группе «ранней MV », чем в группе «отсроченной MV » (36,3% против 46,4%; отношение шансов 0,66; 95% ДИ 0,47–0,93; p = 0,015). Группа «ранней MV » имела более низкую внутрибольничную смертность, более короткое пребывание в ОРИТ и требовала трахеостомии реже, чем группа «отсроченной MV ». Многофакторная логистическая регрессионная модель определила, что «ранняя MV » связана с более низкой смертностью в ОРИТ (отношение шансов 0,38; 95% ДИ 0,29–0,50; p < 0,001). У пациентов с сепсисом, находящихся на MV в ОРИТ, более раннее начало (первый день поступления в ОРИТ) MV х может быть связано с более низкой смертностью.
Введение
Искусственная вентиляция легких (MV) — палка о двух концах для пациентов в критическом состоянии. Она улучшает газообмен, снижает работу дыхания и минимизирует риск самоповреждения легких пациентом [1, 2]. Поскольку MV обычно начинается с седативных средств и/или нейромышечных блокаторов, она может снизить общее потребление кислорода и, следовательно, выработку углекислого газа у этих пациентов [3]. У пациентов с сердечными осложнениями повышенное внутригрудное давление из-за MV снижает венозный возврат и снижает постнагрузку левого желудочка [4], что может улучшить функцию сердца. Эти эффекты в совокупности могут помочь стабилизировать гемодинамику и улучшить нарушения кислотно-щелочногобаланса у пациентов с сепсисом. С другой стороны, MV связана с повреждением легких, вызванным вентилятором [5] или дисфункцией диафрагмы [6].
Эндотрахеальная интубация при MV может вызвать травмы гортани [7]. Кроме того, использование седативных средств во время MV может привести к делирию и длительному пребыванию в ОРИТ [8, 9]. Эти недостатки могут помешать принятию решения о ранней интубации и MV . Таким образом, врачи прибегают к альтернативным методам, таким как неинвазивная вентиляция легких (NIV) или высокопоточная носовая канюля (HFNC), чтобы избежать опасностей MV. Однако эта практика, как правило, задерживает использование инвазивной MV и иногда приводит к худшим результатам [10]. Сообщается, что частота неэффективности NIV достигает 51% [11], а HFNC возникает примерно у 30% пациентов [12, 13]. Кроме того, начало MV после более, чем 48 часов HFNC, связано с высоким уровнем смертности в ОРИТ [14].
Существующая литература о сроках интубации у пациентов с сепсисом имеет противоречивые результаты. Хотя некоторые исследования сообщали о полезных эффектах ранней , MV [15, 16], другие исследования не показали существенных преимуществ [17]. Целью данного исследования было изучение связи между сроками инвазивной , MV и исходом в большой многоцентровой когорте пациентов с сепсисом. Мы предположили, что ранняя , MV полезна у пациентов с сепсисом.
Методы
Дизайн исследования и популяция пациентов
Данные о взрослых пациентах с сепсисом в период с сентября 2019 года по декабрь 2021 года собирались проспективно через Korean Sepsis Alliance (20 больниц вторичного или третичного уровня в Корее). В когорту исследования были включены взрослые пациенты в возрасте 19 лет (возраст совершеннолетия в Корее) и старше, у которых сепсис был диагностирован в период исследования и которые были госпитализированы в ОРИТ. Сепсис определялся в соответствии с определениями Sepsis-3 [18], включая как клиническое подозрение на инфекцию, так и дисфункцию органов, определяемую двумя или более баллами по шкале SOFA. Пациенты тслеживались до выписки из больницы или смерти. Данные пациентов собирались при поступлении в ОРИТ, на 1, 2, 3, 7 день и в последний день пребывания в ОРИТ. Пациенты, которым не была проведена инвазивная MV, были исключены из этого исследования. Включенные пациенты были разделены на две группы в зависимости от того, находились ли они на MV в первый день поступления в ОРИТ (группа «ранней MV ») или позже (группа «отсроченной MV »). В этом исследовании MV включала только инвазивную MV. Это исследование было одобрено институциональными наблюдательными советами всех участвующих больниц (номер одобрения: IRB-H1808-135-967). Все данные пациентов были анонимизированы.
Результаты исследования
Первичный результат: смертность в ОРИТ при с "ранней MV" по сравнению с «отсроченной MV ».
Вторичные результаты: внутрибольничная смертность, продолжительность пребывания в больнице, продолжительность пребывания в ОРИТ, продолжительность MV , прогрессирование острого респираторного дистресс-синдрома (ARDS ), применение заместительной почечной терапии во время пребывания в ОРИТ, необходимость поддержки органов при переводе из ОРИТ, включая потребность в кислороде, HFNC, трахеостомию и заместительную почечную терапию в двух исследуемых группах.
Сопоставление оценок склонности
Сопоставление оценок склонности использовалось для балансировки характеристик до лечения. Переменные, используемые для сопоставления, включали базовую биологическую информацию, такую как возраст, пол, индекс массы тела (BMI ), сопутствующие заболевания (сердечно-сосудистые заболевания, хронические заболевания легких, хронические неврологические заболевания, хронические заболевания печени, сахарный диабет, хронические заболевания почек, заболевания соединительной ткани, иммунодефицит, гематологические злокачественные новообразования и солидные злокачественные опухоли) и очаг инфекции (респираторное или нереспираторное).
Хронические неврологические заболевания включали широкий спектр неврологических заболеваний, включая сосудистые заболевания, деменцию и двигательные расстройства. Также были включены сведения о тяжести, такие как начальные уровни лактата, начальная оценка по шкале SOFA, использование вазопрессоров и начальные показатели жизнедеятельности (систолическое артериальное давление, диастолическое артериальное давление, частота сердечных сокращений и частота дыхания). Пациенты в группах «ранней MV» и «отсроченной MV» были сопоставлены 1:1 с оценкой склонности с помощью логистической регрессии, без замены. Стандартизированная средняя разница (SMD) использовалась для оценки адекватности сопоставления, и менее 10% считалось приемлемым балансом между двумя сопоставленными когортами [19, 20]. Анализ чувствительности проводился с использованием теста Hosmer–Lemeshow. Соответствующие и несоответствующие популяции сравнивались в группах «ранней MV » и «отсроченной MV » отдельно (Supplementary Tables 1 and 2).
Статистический анализ
Категориальные переменные были представлены в виде частоты и процентов. Непрерывные переменные были представлены в виде медиан и межквартильных размахов (IQR). Различия между группами в исходных характеристиках оценивались с использованием t-критерия Стьюдента или U-критерия Манна-Уитни для непрерывных переменных и критерия хи-квадрат или точного критерия Фишера для категориальных переменных. Сравнения между первичными и вторичными переменными результата (указанными выше) были представлены в виде отношения шансов (OR) и 95% доверительных интервалов (ДИ). На основе ранее сообщенной частоты (77%)
ранней MV с тем же определением, что и в этом исследовании [22], минимальный размер выборки составил 273 участника, учитывая уровень достоверности 95% и погрешность 5%.
Многофакторный анализ был отдельно выполнен для определения переменных, связанных со смертностью в ОРИТ и ранним применением MV с использованием модели логистической регрессии с методом обратного исключения. Для модели смертности в ОРИТ использовались переменные, используемые для сопоставления оценок склонности. Для модели раннего применения MV , наряду с большинством переменных, используемых для сопоставления оценок склонности, для анализа использовались дополнительные переменные, такие как история поступления пациентов в учреждение, типы учреждений, из которых поступили пациенты (вторичное или третичное), использование антибиотиков в течение последних 30 дней, диализ в течение последних 30 дней, оценка SOFA в первый день поступления в ОРИТ, оценка по Clinical Frailty Scale и тип патогена. Непрерывные переменные были классифицированы на нижние ненормальные, нормальные и верхние ненормальные значения для возможности нелинейных связей. Рассчитывался коэффициент R2 Nagelkerke. Кривые выживаемости оценивались с использованием метода Каплана–Майера, групповые различия сравнивались с использованием логрангового теста. Размер эффекта неизмеренных факторов оценивался с использованием E-значения, рассчитанного с помощью веб-сайта для вычисления E-значений [23, 24]. Анализ чувствительности проводился путем повторного анализа сопоставления баллов склонности с использованием нового набора переменных, которые были составлены из переменных, используемых для первичного анализа, и переменных, обнаруженных связанных с решением о ранней MV. Добавленные переменные включали балл SOFA в первый день пребывания в ОРИТ, использование антибиотиков в течение последних 30 дней, диализ в течение последних 30 дней и балл по Clinical Frailty Scale. Сопоставление баллов склонности с использованием доступных данных в день начала MV было дополнительно проанализировано (Supplementary Table 3). Все анализы были двусторонними, и значения p < 0,05 считались статистически значимыми. Статистический анализ проводился сиспользованием R Statistical Software (версия 4.1.3; R Foundation for Statistical Computing, Vienna, Austria ).
Результаты
Исходные характеристики
В течение периода исследования с сентября 2019 года по декабрь 2021 года Korean SepsisAlliance было зарегистрировано в общей сложности 11 981 пациент с сепсисом. В общей сложности 4890 пациентов были госпитализированы в ОРИТ, из которых 2527 пациентов находились на MV в какой-то момент своего пребывания в ОРИТ (Fig.1). 2527 пациентов с сепсисом, которые были госпитализированы в отделение интенсивной терапии и получили ИВЛ, были включены в когорту исследования и разделены на группы «ранней MV » и «отсроченной MV » (в зависимости от того, был ли пациент переведен на MV в первый день пребывания в ОРИТ или позже). Пациенты с отсутствующими данными (n = 87) по переменным, используемым для сопоставления оценок склонности, были исключены, и 2440 пациентов без отсутствующих данных (2119 случаев «ранней MV » и 321 «отсроченной MV ») были использованы для анализа.
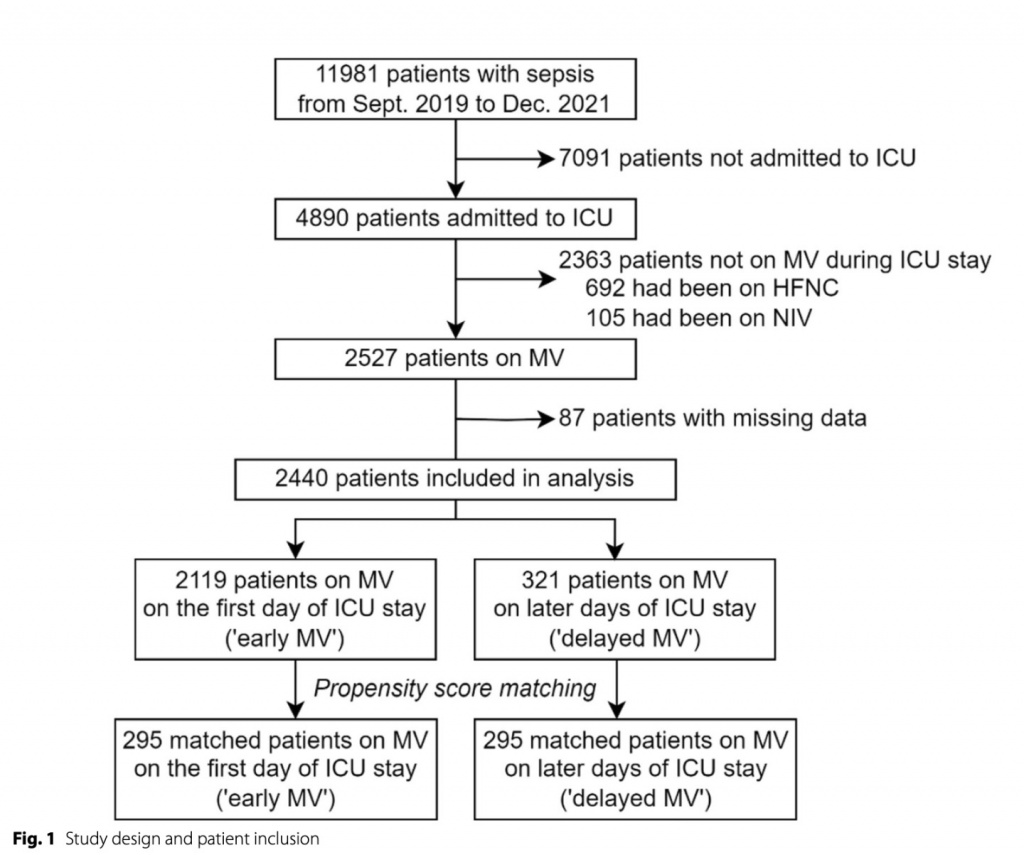
Исходные характеристики непарной когорты показаны в Table 1. Группа «Ранняя MV » была старше (72 [62–80] по сравнению с 70 [59–78] годами, p = 0,01), имела больше септического шока (34,2% по сравнению с 27,7%, p = 0,027), использовала больше вазопрессоров (41,0% по сравнению с 33,6%, p = 0,02), имела более высокие средние уровни лактата (3,8 [2,0–6,9] ммоль/л по сравнению с 3,1 [1,8–5,9] ммоль/л, p < 0,01) и имела более высокую долю хронических неврологических заболеваний (25,0% по сравнению с 18,4%, p = 0,01) и сахарного диабета (38,6% по сравнению с 31,8%, p = 0,02), чем группа «Отсроченная MV ». Группа «ранней MV » имела медианную частоту дыхания ниже, чем в группе «отсроченной MV » (22 [18–27] вдохов/мин против 25 [21–31] вдохов/мин, p < 0,01). Первоначальный балл по шкале SOFA был выше в группе «ранней MV», чем в группе «отсроченной MV » (8 [5–10] против 7 [4–9], p < 0,01). Хотя период исследования совпадает с пандемией коронавирусной болезни 2019 года (COVID-2019), большинство пациентов с COVID-19 были переведены в назначенные правительством специальные клиники лечения COVID-19, и только у 12 из 2440 (0,49%) пациентов был диагностирован COVID-19. Кроме того, 71 из 2440 (2,9%) пациентов находились на экстракорпоральном мембранном оксигенаторе во время пребывания в ОРИТ.
Сопоставление показателей склонности
Используя критерии сопоставления показателей склонности, 295 пациентов в группе «ранней MV » были сопоставлены с 295 пациентами в группе «отсроченной MV » (Table 1). В группе «ранней MV » по сравнению с группой «отсроченной MV » медианный возраст составил 71 [61–80] год по сравнению с 71 [60–79] годом, доля мужчин составила 62,7% по сравнению с 63,4%, потребность в вазопрессоре составила 30,8% по сравнению с 34,2%, медианный уровень лактата составил 3,6 [1,7–5,9] ммоль/л по сравнению с 3,1 [1,8–6,1] ммоль/л, а медианный балл по шкале SOFA составил 6 [5–9] по сравнению с 7 [5–9].
Результаты
Несопоставимая когорта
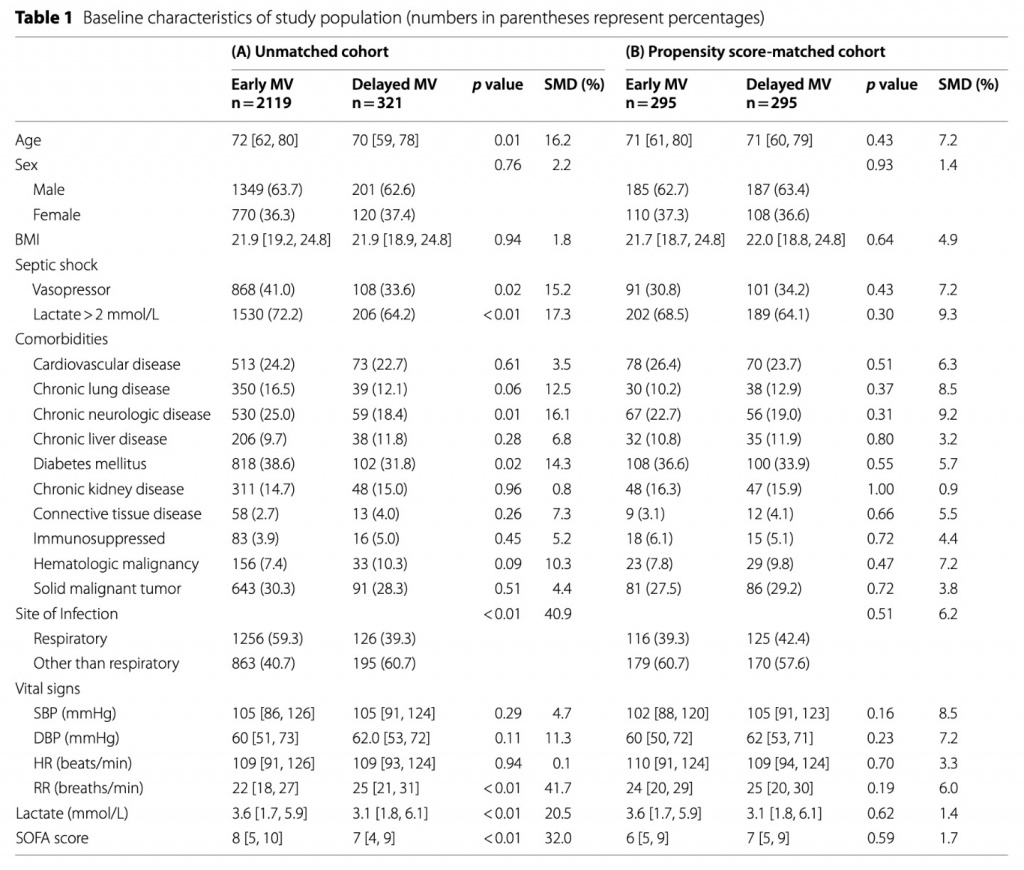
Когда группу «ранней MV » сравнивали с группой «отсроченной MV », наблюдались лучшие результаты по смертности в ОРИТ (38,4% против 45,2%, p = 0,025), внутрибольничной смертности (47,7% против 54,8%, p = 0,020), длительности госпитализации (19 [8–37] дней против 24 [12–50] дней, p < 0,001) и длительности пребывания в ОРИТ (7 [3–15] дней против 12 [6–20] дней, p < 0,001) (Table 2). Длительность MV была одинаковой в группе «ранней MV » и группе «отсроченной MV » (5 [2–12] дней против 6 [2–14] дней, p = 0,249). Частота ARDS во время пребывания в ОРИТ не различалось между двумя группами. Во время пребывания в ОРИТ большему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия, чем в группе «отсроченной MV » (26,7% против 18,1%, p = 0,001), но при выписке из ОРИТ меньшему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия (7,1% против 13,6%, p = 0,004). В группе «ранней MV » реже требовалась трахеостомия (22,2% против 30,1%, p = 0,025), чем в группе «отсроченной MV».
Когорта, соответствующая показателю склонности
Смертность в ОРИТ была значительно ниже в группе «ранней MV» по сравнению с «отсроченной MV » (36,3% по сравнению с 46,4%) с ОШ 0,66 (95% ДИ, 0,47–0,93; p = 0,015) (Table 2). Группа «ранней MV » также показала лучший результат по 28-дневной смертности в ОРИТ (33,6% по сравнению с 42,4%, p = 0,034). Внутрибольничная смертность была ниже в группе «ранней MV » по сравнению с «отсроченной MV » (44,7% по сравнению с 55,9%) с ОШ 0,64 (95% ДИ, 0,46–0,89; p < 0,001). Продолжительность пребывания в ОРИТ также была короче в группе «ранней MV» по сравнению с группой «отсроченной MV » (7 [3–14] дней по сравнению с 12 [6–20] днями, p < 0,001). Медианная продолжительность MV составила 4 [2–10,5] дня и 6 [2–13,5] дня соответственно (p = 0,060). Во время пребывания в ОРИТ частота возникновения ARDS не различалась между двумя группами. Большему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия, чем в группе «отсроченной MV » (28,1% по сравнению с 18,6%, p = 0,009). Однако при выписке из ОРИТ не наблюдалось существенных различий в доле пациентов, которым потребовалась заместительная почечная терапия. При выписке из ОРИТ меньшему числу пациентов в группе «ранней MV » была проведена трахеостомия по сравнению с группой «отсроченной MV » (16,5% против 31,0%, p = 0,002). Кривые смертности Каплана–Майера показали схожую 28-дневную смертность в ОРИТ между группами «ранней MV» и «отсроченной MV» (Supplementary Fig. 1). Логранговый тест не показал существенных различий.
Модель логистической регрессии для смертности в ОРИТ
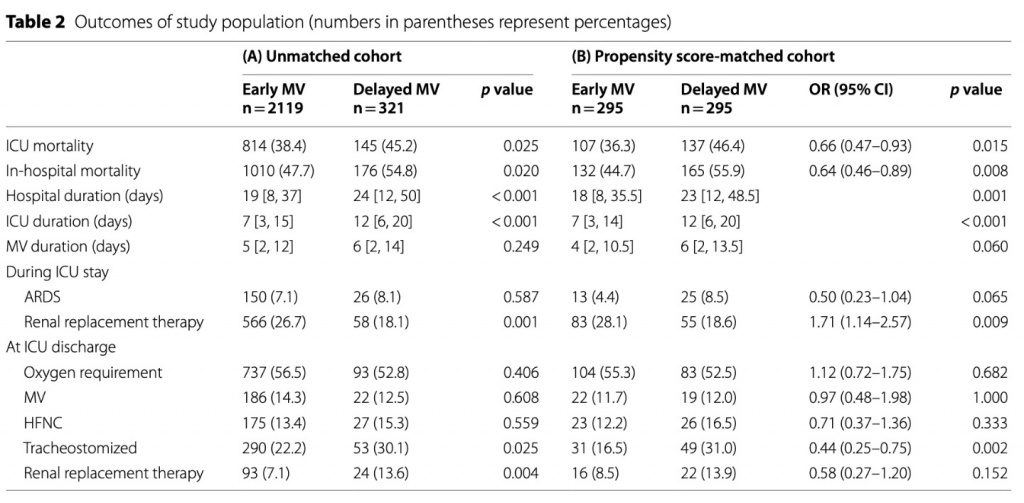
Была выполнена многофакторная модель логистической регрессии с использованием метода обратного исключения. Полученная модель, прогнозирующая смертность в ОРИТ в несоответствующей когорте MV, показала, что «ранняя MV» была связана со смертностью в ОРИТ с OR 0,38 (95% CI, 0,29–0,50; p < 0,001) (Fig. 2). Величина дисперсии, объясненная по оценке Nagelkerke R2, составила 0,22, что позволяет предположить, что 22% различий способствовали результату.
Факторы, связанные с ранним применением MV
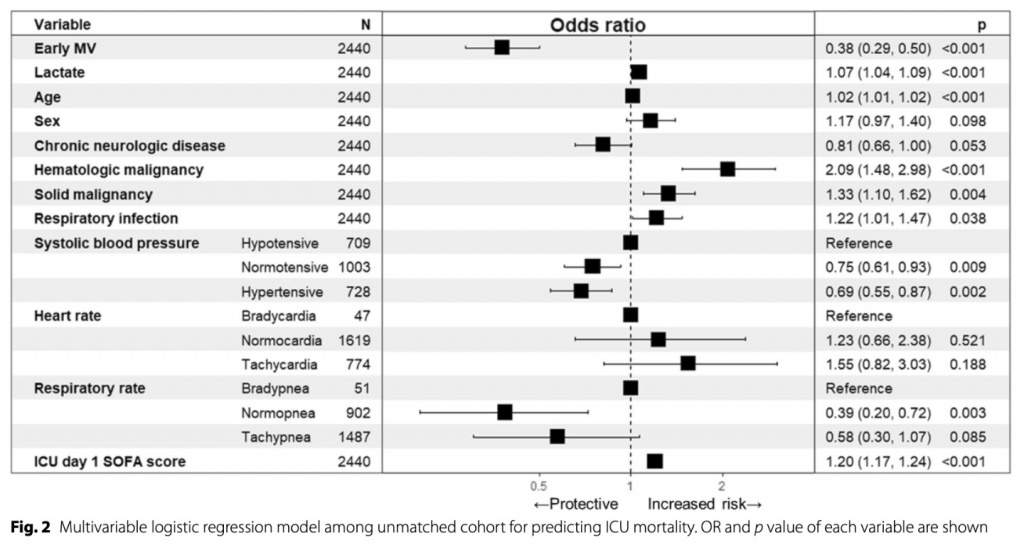
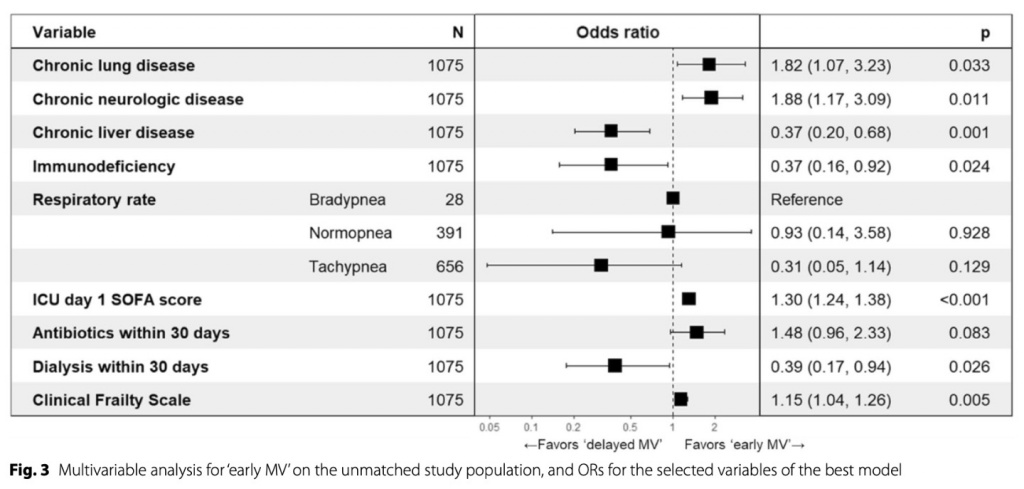
Поскольку сроки MV зависят от многих переменных, мы провели многофакторный анализ с использованием логистической регрессии для изучения детерминант «раннего применения MV» (Fig . 3). Лучшая модель состояла из сопутствующих заболеваний, частоты дыхания, оценки по шкале SOFA в первый день поступления в отделение интенсивной терапии, лечения антибиотиками в течение последних 30 дней, лечения диализом в течение последних 30 дней и оценки по шкале клинической слабости в качестве факторов. Хроническое заболевание легких, хроническое неврологическое заболевание, оценка по шкале SOFA в первый день пребывания в отделении интенсивной терапии и оценка по шкале клинической слабости были связаны с «ранним применением MV». В то время как хроническое заболевание печени, иммунодефицит и диализ в течение последних 30 дней были связаны с «отсроченным применением MV ». Статистическая значимость на обычном уровне была обнаружена в сопутствующих заболеваниях, оценке по шкале SOFA в первый день поступления в ОРИТ, лечении диализом в течение последних 30 дней и оценке по шкале клинической слабости. Объясненная дисперсия, рассчитанная Nagelkerke R2, составила 0,23, что предполагает, что 23% различий способствовали результату. Анализ чувствительности был выполнен путем добавления переменных, связанных с ранним применением MV, сопоставление баллов склонности, и смертность в ОРИТ была последовательно ниже в группе «ранней MV », чем в группе «отсроченной MV » (33,7% против 49,4; OR, 0,52; 95% ДИ, 0,33–0,83; p = 0,005).
Обсуждение
Это многоцентровое когортное исследование с использованием данных реестра Korean SepsisAlliance показало, что у пациентов с сепсисом, находящихся на искусственной вентиляции легких в ОРИТ, «раннее начало искусственной вентиляции легких» в первый день поступления в отделение интенсивной терапии было связано с более низкой смертностью (как смертностью в ОРИТ, так и внутрибольничной смертностью) и сокращением продолжительности пребывания в ОРИТ. После подбора по шкале склонности пациентов, получавших "отсроченную МВ", преимущества в исходе были неизменными.
Хотя несколько исследований сравнивали сроки инвазивной MV в интенсивной терапии, существует лишь несколько исследований, в которых изучалась однородная группа сепсиса. Post hoc анализ рандомизированного контролируемого исследования 776 пациентов с септическим шоком показал, что отсроченная MV была связана с меньшим количеством дней жизни без поддержки органов [15]. Другой ретроспективный анализ 358 пациентов с септическим шоком показал, что интубация в течение 24 часов после начала сепсиса была связана с сокращением дней без госпитализации в течение 28 дней [16]. Однако эти исследования не показали никаких преимуществ ранней MV в плане смертности. Другой вторичный анализ многоцентрового проспективного исследования с участием 735 пациентов с септическим шоком не показал никаких существенных различий в госпитальной смертности или продолжительности пребывания в больнице в группе ранней MV по сравнению с группой отсроченной MV [17].
Результаты исследований сроков MV, проведенных при различных состояниях, показали разные результаты. Исследования пациентов с острой дыхательной недостаточностью (ARF ) показали преимущества ранней MV в плане смертности. Проспективное когортное исследование, изучающее 60-дневную смертность 457 пациентов с ARDS (из которых 40% имели сепсис), показало, что у пациентов в группе с отсроченной интубацией была более высокая смертность, чем у пациентов в группе с ранней интубацией [19]. Аналогичным образом, другой объединенный анализ 11 087 пациентов с ослабленным иммунитетом и ARFпоказал низкую смертность у тех, кто получил раннюю инвазивную MV [25]. Исследования пациентов с COVID-19 также сообщили о сниженной смертности при отсроченной интубации [26–28].
Результаты нашего настоящего исследования пациентов с сепсисом больше согласуются с результатами по ARF, ARDS и COVID-19. В наших результатах «ранняя MV » также была связана с более коротким пребыванием в ОРИТ. Врачи склонны избегать MV у пациентов с сепсисом из-за опасений по поводу длительного пребывания в ОРИТ. MV часто требует использования седативных и парализующих средств, которые, как известно, задерживают экстубацию и увеличивают пребывание в ОРИТ [9]. Вопреки этому распространенному мнению, раннее применение ИВЛ было связано с сокращением продолжительности пребывания в отделении интенсивной терапии в наших когортах, соответствующих показателю предрасположенности. Более короткое пребывание в отделении интенсивной терапии у пациентов, перенесших раннюю ИВЛ, также наблюдалось в других исследованиях, изучающих сроки ИВЛ [29, 30]. Сокращение продолжительности пребывания стало важным вопросом для оптимизации использования ресурсов ОРИТ, особенно в эпоху таких пандемий, как COVID-19. Наше исследование, наряду с предыдущими исследованиями, предполагает, что быстрая кардиореспираторная стабилизация, обеспечиваемая ранней MV , может перевешивать потенциальные недостатки с точки зрения пребывания в ОРИТ. Физиологические преимущества своевременной MV могут не ограничиваться легочной системой. Согласно нашим результатам, заместительная почечная терапия во время пребывания в ОРИТ проводилась чаще в группе «ранней MV », чем в группе «отсроченной MV » (Table 2). Однако при выписке из ОРИТ «ранней MV » была связана с меньшей (хотя и статистически незначимой) долей пациентов, которым требовалась заместительная почечная терапия, чем группа «отсроченной MV ». Известно, что MV оказывает непредсказуемое воздействие на функцию почек. Согласно нескольким исследованиям, MV оказывает отрицательное воздействие на функцию почек [31–33], что может быть связано со снижением сердечного выброса, нарушением почечного кровотока, усилением воспаления и повышением симпатического тонуса. Тем не менее, существует несколько исследований, которые продемонстрировали положительное влияние MV на функцию почек.
В исследовании Delbove et al. доля пациентов без заместительной почечной терапии на 28-й день была значительно выше в группе ранней интубации [15]. Подобная тенденция наблюдалась в когортном исследовании [34]. В соответствии с этими отчетами наши результаты показывают, что «ранняя MV » может способствовать общему риску-пользе почечной функции у пациентов в критическом состоянии с сепсисом. Известно, что ARDS при сепсисе сопровождается более высоким уровнем смертности по сравнению с ARDS от других причин [35].
Однако наши результаты показали, что прогрессирование ARDS было схожим между группами «ранней MV » и «отсроченной MV », что позволяет предположить, что время проведения MV не оказало существенного влияния на прогрессирование ARDS (Table 2). Необходимость в респираторной поддержке при выписке из ОРИТ была исследована для оценки респираторных последствий. Доля пациентов, которым требовалась трахеостомия при выписке из ОРИТ, была значительно ниже в группе «ранней MV ». Врачи, как новички, так и опытные, могут предпочесть лечить респираторный дистресс у пациентов, не прибегая к инвазивной вентиляции. Тем не менее, предыдущие отчеты показали, что ранняя MV привела к сокращению продолжительности MV или увеличению дней без MV [15, 29], что предполагает снижение потребности в трахеостомии при ранней интубации. Наш результат дополняет эти отчеты о том, что своевременная интубация у пациентов с сепсисом может снизить вероятность необходимости трахеостомии. Настоящее исследование показало, что ранняя MV была связана со снижением смертности в ОРИТ и госпитальной смертности у пациентов с сепсисом по результатам теста хи-квадрат и модели логистической регрессии. Наши результаты показали размер эффекта (OR) 0,66 (95% ДИ, 0,47–0,93) для смертности в ОРИТ, а многофакторный анализ, проведенный для непарной когорты MV , также показал OR 0,38 (95% ДИ, 0,29–0,50) для «ранней MV » (Fig . 2). Однако выживаемость не различалась между группами в анализе выживаемости, проведенном с помощью логрангового теста и модели пропорциональных рисков Кокса (Supplementary Fig . 1).
Расхождения в результатах могут быть вызваны разными факторами. Сниженная мощность может быть одним из факторов. Относительно небольшое количество пациентов находилось в группе «отсроченной MV», что привело к уменьшению размера когорты, соответствующей показателю склонности. При смертности, приближающейся к 50%, и наличии выписанных пациентов, что приводит к цензурированным данным, уменьшенная мощность анализа выживаемости может привести к менее точным сравнениям кривых выживаемости между группами «ранней MV » и «отсроченной MV ». Непропорциональные опасности могут повлиять на результаты логрангового теста, что могло повлиять на наши результаты. Для устранения этих несоответствий потребуется большее количество пациентов в группе «отсроченной MV ».
Мы стремились изучить факторы, благоприятствующие применению «ранней MV ». Согласно модели логистической регрессии наилучшего соответствия, мы создали модель, состоящую из сопутствующих заболеваний, частоты дыхания, оценки SOFA на 1-й день поступления в ОРИТ, антибактериальной терапии и диализа в течение последних 30 дней и оценки по Clinical FrailtyScale , которая будет связана с ранней MV (рис. 3). На основе модели хроническое заболевание легких, хроническое неврологическое заболевание, высокий балл по шкале SOFA на 1-й день пребывания в ОРИТ и по шкале Clinical Frailty Scale были связаны с «ранней MV». С другой стороны, хроническое заболевание печени, иммунодефицит и лечение диализом в течение последних 30 дней были связаны с «отсроченной MV».
Только 23,5% решений о «ранней MV » можно объяснить с помощью этой модели, что предполагает, что могут быть и другие факторы, связанные с решением о ранней интубации. Это, очевидно, требует дальнейшего изучения в будущих исследованиях. Решение об интубации и начале инвазивной MV является сложным процессом, включающим множество факторов, таких как клинические параметры, личные предубеждения и институциональная политика/ресурсы. Наблюдательное исследование показало, что такие факторы, как оценка по шкале комы Глазго, использование вспомогательных дыхательных мышц, уровень лактата, доза вазопрессора, pH и невозможность адекватно санировать трахею от экссудата, объясняют 60% решений, связанных с ранней интубацией [29].
Исследование с использованием смешанных методов среди членов бригады интенсивной терапии показало, что такие факторы, как пациенты, врачи и другие системные факторы, влияют на процесс принятия решения об интубации пациентов с сепсисом [36]. Хотя тяжесть ARF является решающим фактором при принятии решения о MV , более 50% участников считали, что следует учитывать и предполагаемое течение заболевания, а не только тяжесть. Интересное наблюдательное исследование показало более высокую частоту интубации и худший исход у пациентов с сепсисом, связанных с госпитализацией в выходные дни [37]. В совокупности врачи должны знать о различных факторах, влияющих на решение о начале MV , и проявлять осторожность, чтобы не откладывать интубацию из-за "немедицинских" факторов
Для выяснения детерминант сроков проведения MV могут потребоваться дополнительные исследования. Наше исследование имеет ограничения. Во-первых, поскольку исследование не было рандомизированным, может присутствовать смещение отбора. В частности, пациенты, которые не были госпитализированы в ОРИТ или не находились на MV , были исключены из исследования. Целью этого исследования было рассмотреть тех, у кого имелась высокая вероятность необходимости проведения MV , и сравнить «раннюю MV » и «отсроченную MV » у пациентов, которым в конечном итоге потребовалась MV , ретроспективно. Хотя мы использовали сопоставление баллов склонности для минимизации смещения, другие характеристики, которые не были сопоставлены, также могли иметь эффект. Оценка E-значения показала, что наблюдаемые эффекты могут быть преодолены неизмеренными факторами с коэффициентом риска 1,76. Во-вторых, поскольку в данных реестра был доступен только календарный день применения MV , почасовое исследование сроков применения MV было невозможно.
Third, time zero of ICU admission may not reflect the exact physiological state of the patient across the population. Fourth, there was a substantial difference in the number of patients between the ’early MV’ and ’delayed MV’ groups. This may have contributed to the selection bias during the process of propensity score matching, and to the reduced power especially for the log-rank test. A different study design to generate less skewed population numbers may improve the robustness. Fifth, information regarding withdrawing life-sustaining treatments, including MV, was not available on the registry data. Advance directives and physician orders for life-sustaining treatment are still in their infancy in Korea, primarily due to conservative culture. Last, although our study included a large population, the study findings cannot be generalized as the data is from selected centers in a single country.
В-третьих, нулевой момент времени поступления в ОРИТ может не отражать точное физиологическое состояние пациента. В-четвертых, наблюдалась существенная разница в количестве пациентов между группами «ранней MV » и «отсроченной MV ». Это могло способствовать смещению отбора в процессе сопоставления оценок склонности и снижению мощности, особенно для логрангового теста. Другой дизайн исследования может повысить надежность. В-пятых, информация об отмене жизнеобеспечивающего лечения, включая MV , не была доступна в данных реестра. Предварительные распоряжения врачей о жизнеобеспечивающем лечении все еще находятся в зачаточном состоянии в Корее, в первую очередь из-за консервативной культуры. Наконец, хотя наше исследование включало большую популяцию, результаты исследования не могут быть обобщены, поскольку данные получены из выбранных центров в одной стране.
Ссылка на документ с дополнительными данными исследования (Supplementary)
References
1. de Vries H, Jonkman A, Shi Z-H, Spoelstra-de Man A, Heunks L. Assessing
breathing effort in mechanical ventilation: physiology and clinical implications.
Ann Transl Med. 2018;6:387.
2. Brochard L, Slutsky A, Pesenti A. Mechanical ventilation to minimize progression of lung injury in acute respiratory failure. Am J Respir Crit Care Med. 2017;195:438–42.
3. Marik PE, Kaufman D. The effects of neuromuscular paralysis on systemic
and splanchnic oxygen utilization in mechanically ventilated patients. Chest. 1996;109:1038–42.
4. Silva PL, Ball L, Rocco PRM, Pelosi P. Physiological and pathophysiological
consequences of mechanical ventilation. Semin Respir Crit Care Med. 2022;43:321–34.
5. Curley GF, Laffey JG, Zhang H, Slutsky AS. Biotrauma and ventilator induced
lung injury: clinical implications. Chest. 2016;150:1109–17.
6. Goligher EC, Brochard LJ, Reid WD, Fan E, Saarela O, Slutsky AS, et al.
Diaphragmatic myotrauma: a mediator of prolonged ventilation and poor patient outcomes in acute respiratory failure. Lancet Respir Med. 2019;7:90–8.
7. Tadie J-M, Behm E, Lecuyer L, Benhmamed R, Hans S, Brasnu D, et al. Post-intubation laryngeal injuries and extubation failure: a fiberoptic endoscopic study. Intensive Care Med. 2010;36:991–8.
8. Gunther ML, Morandi A, Ely EW. Pathophysiology of delirium in the intensive
care unit. Crit Care Clin. 2008;24:45–65.
9. Shehabi Y, Bellomo R, Reade MC, Bailey M, Bass F, Howe B, et al. Early
intensive care sedation predicts long-term mortality in ventilated critically ill patients. Am J Respir Crit Care Med. 2012;186:724–31.
10. Kang BJ, Koh Y, Lim C-M, Huh JW, Baek S, Han M, et al. Failure of high-flow nasal cannula therapy may delay intubation and increase mortality. Intensive
Care Med. 2015;41:623–32.
11. Carteaux G, Millan-Guilarte T, De Prost N, Razazi K, Abid S, Thille AW, et al.
Failure of noninvasive ventilation for de novo acute hypoxemic respiratory failure: role of tidal volume. Crit Care Med. 2016;44:282–90.
12. Antonelli M, Conti G, Moro ML, Esquinas A, Gonzalez-Diaz G, Confalonieri
M, et al. Predictors of failure of noninvasive positive pressure ventilation in patients with acute hypoxemic respiratory failure: a multi-center study. Intensive Care Med. 2001;27:1718–28.
13. Kim E, Jeon K, Oh DK, Cho Y-J, Hong S-B, Lee YJ, et al. Failure of highflow
nasal cannula therapy in pneumonia and non-pneumonia sepsis patients: a prospective cohort study. J Clin Med. 2021;10:3587.
14. Kim W-Y, Hong S-B. Sepsis and acute respiratory distress syndrome: recent
update. Tuberc Respir Dis (Seoul). 2016;79:53–7.
15. Delbove A, Darreau C, Hamel JF, Asfar P, Lerolle N. Impact of endotracheal
intubation on septic shock outcome: a post hoc analysis of the SEPSISPAM trial. J Crit Care. 2015;30:1174–8.
16. Yang T, Shen Y, Park JG, Schulte PJ, Hanson AC, Herasevich V, et al. Outcome after intubation for septic shock with respiratory distress and hemodynamic compromise: an observational study. BMC Anesthesiol. 2021;21:253.
17. Mellado-Artigas R, Ferrando C, Martino F, Delbove A, Ferreyro BL, Darreau
C, et al. Early intubation and patient-centered outcomes in septic shock: a secondary analysis of a prospective multicenter study. Crit Care.2022;26:163.
18. Singer M, Deutschman CS, Seymour CW, Shankar-Hari M, Annane D,Bauer M, et al. The third international consensus definitions for sepsis and septic shock (Sepsis-3). JAMA. 2016;315:801–10.
19. Ahn YH, Lee J, Oh DK, Lee SY, Park MH, Lee H, et al. Association between
the timing of ICU admission and mortality in patients with hospitalonset sepsis: a nationwide prospective cohort study. J Intensive Care. 2023;11:16.
20. Lee HY, Lee J, Jung YS, Kwon WY, Oh DK, Park MH, et al. Preexisting clinical frailty is associated with worse clinical outcomes in patients with sepsis.
Crit Care Med. 2022;50:780–90.
21. Lunt M. Selecting an appropriate caliper can be essential for achieving good balance with propensity score matching. Am J Epidemiol. 2014;179:226–35.
22. Kangelaris KN, Ware LB, Wang CY, Janz DR, Hanjing Z, Matthay MA, et al.
Timing of intubation and clinical outcomes in adults with ARDS. Crit Care Med. 2016;44:120–9.
23. VanderWeele TJ, Ding P. Sensitivity analysis in observational research:introducing the E-value. Ann Intern Med. 2017;167:268–74.
24. Mathur MB, Ding P, Riddell CA, VanderWeele TJ. Web site and R package
for computing E-values. Epidemiology. 2018;29:e45–7.
25. Dumas G, Lemiale V, Rathi N, Cortegiani A, Pene F, Bonny V, et al. Survival
in immunocompromised patients ultimately requiring invasive mechanical ventilation: a pooled individual patient data analysis. Am J Respir Crit Care Med. 2021;204:187–96.
26. Bauer PR, Gajic O, Nanchal R, Kashyap R, Martin-Loeches I, Sakr Y, et al.
Association between timing of intubation and outcome in critically ill patients: a secondary analysis of the ICON audit. J Crit Care. 2017;42:1–5.
27. Riera J, Barbeta E, Tormos A, Mellado-Artigas R, Ceccato A, Motos A,et al. Effects of intubation timing in patients with COVID-19 throughout the four waves of the pandemic: a matched analysis. Eur Respir J. 2023;61:2201426.
28. Vera M, Kattan E, Born P, Rivas E, Amthauer M, Nesvadba A, et al. Intubation
timing as determinant of outcome in patients with acute respiratory distress syndrome by SARS-CoV-2 infection. J Crit Care. 2021;65:164–9.
29. Darreau C, Martino F, Saint-Martin M, Jacquier S, Hamel JF, Nay MA, et al.
Use, timing and factors associated with tracheal intubation in septic shock: a prospective multicentric observational study. Ann Intensive Care.2020;10:62.
30. Xixi NA, Kremmydas P, Xourgia E, Giannopoulou V, Sarri K, Siempos II.
Association between timing of intubation and clinical outcomes of critically ill patients: a meta-analysis. J Crit Care. 2022;71:154062.
31. van den Akker JP, Egal M, Groeneveld JA. Invasive mechanical ventilation as a risk factor for acute kidney injury in the critically ill: a systematic review and meta-analysis. Crit Care. 2013;17:R98.
32. Kuiper JW, Groeneveld ABJ, Slutsky AS, Plotz FB. Mechanical ventilation and acute renal failure. Crit Care Med. 2005;33:1408–15.
33. Singbartl K. Renal-pulmonary crosstalk. Contrib Nephrol. 2011;174:65–70.
34. Bavishi AA, Mylvaganam RJ, Agarwal R, Avery RJ, Cuttica MJ. Timing of
intubation in coronavirus disease 2019: a study of ventilator mechanics, imaging, findings, and outcomes. Crit Care Explor. 2021;3:e0415.
35. Englert JA, Bobba C, Baron RM. Integrating molecular pathogenesis and
clinical translation in sepsis-induced acute respiratory distress syndrome. JCI Insight. 2019;4:e124061.
36. Bauer PR, Kumbamu A, Wilson ME, Pannu JK, Egginton JS, Kashyap R, et al.
Timing of intubation in acute respiratory failure associated with sepsis: a mixed methods study. Mayo Clin Proc. 2017;92:1502–10.
37. Bernet S, Gut L, Baechli C, Koch D, Wagner U, Mueller B, et al. Association
of weekend admission and clinical outcomes in hospitalized patients with sepsis: an observational study. Medicine (Baltimore). 2020;99:e20842.
Источник фотоиллюстрации - www.freepik.com
[~DETAIL_TEXT] =>
Kim et al. Impact of the timing of invasive mechanical ventilation in patients with sepsis: a multicenter cohort study
Critical Care (2024) 28:297 doi.org/10.1186/s13054-024-05064-1
Абстракт
Потенциальные побочные эффекты, связанные с инвазивной искусственной вентиляцией легких (MV), могут привести к задержке принятия решений о начале MV. Мы стремились изучить связь между сроками MV и клиническими исходами у пациентов с сепсисом, находящихся на MV в отделении интенсивной терапии (ОРИТ). Проанализировали данные взрослых пациентов с сепсисом в период с сентября 2019 года по декабрь 2021 года. Данные были собраны через Korean Sepsis Alliance из 20 госпиталей в Корее. Пациенты, поступившие в ОРИТ и получившие MV , были включены в исследование. Пациенты были разделены на группы «ранней MV » и «отсроченной MV » в зависимости от того, находились ли они на MV в первый день поступления в ОРИТ или позже. Применялось сопоставление баллов склонности, и пациенты в двух группах сравнивались в соотношении 1:1 для устранения смещения между группами. Сравнивались результаты, включая смертность в ОРИТ и стационаре, продолжительность пребывания в стационаре и ОРИТ и органную недостаточность при переводе из ОРИТ. Из 2440 пациентов на MV во время пребывания в ОРИТ были проанализированы 2119 случаев «ранней MV » и 321 случай «отсроченной MV ». Сопоставление баллов склонности выявило 295 пациентов в каждой группе со схожими исходными характеристиками. Смертность в ОРИТ была ниже в группе «ранней MV », чем в группе «отсроченной MV » (36,3% против 46,4%; отношение шансов 0,66; 95% ДИ 0,47–0,93; p = 0,015). Группа «ранней MV » имела более низкую внутрибольничную смертность, более короткое пребывание в ОРИТ и требовала трахеостомии реже, чем группа «отсроченной MV ». Многофакторная логистическая регрессионная модель определила, что «ранняя MV » связана с более низкой смертностью в ОРИТ (отношение шансов 0,38; 95% ДИ 0,29–0,50; p < 0,001). У пациентов с сепсисом, находящихся на MV в ОРИТ, более раннее начало (первый день поступления в ОРИТ) MV х может быть связано с более низкой смертностью.
Введение
Искусственная вентиляция легких (MV) — палка о двух концах для пациентов в критическом состоянии. Она улучшает газообмен, снижает работу дыхания и минимизирует риск самоповреждения легких пациентом [1, 2]. Поскольку MV обычно начинается с седативных средств и/или нейромышечных блокаторов, она может снизить общее потребление кислорода и, следовательно, выработку углекислого газа у этих пациентов [3]. У пациентов с сердечными осложнениями повышенное внутригрудное давление из-за MV снижает венозный возврат и снижает постнагрузку левого желудочка [4], что может улучшить функцию сердца. Эти эффекты в совокупности могут помочь стабилизировать гемодинамику и улучшить нарушения кислотно-щелочногобаланса у пациентов с сепсисом. С другой стороны, MV связана с повреждением легких, вызванным вентилятором [5] или дисфункцией диафрагмы [6].
Эндотрахеальная интубация при MV может вызвать травмы гортани [7]. Кроме того, использование седативных средств во время MV может привести к делирию и длительному пребыванию в ОРИТ [8, 9]. Эти недостатки могут помешать принятию решения о ранней интубации и MV . Таким образом, врачи прибегают к альтернативным методам, таким как неинвазивная вентиляция легких (NIV) или высокопоточная носовая канюля (HFNC), чтобы избежать опасностей MV. Однако эта практика, как правило, задерживает использование инвазивной MV и иногда приводит к худшим результатам [10]. Сообщается, что частота неэффективности NIV достигает 51% [11], а HFNC возникает примерно у 30% пациентов [12, 13]. Кроме того, начало MV после более, чем 48 часов HFNC, связано с высоким уровнем смертности в ОРИТ [14].
Существующая литература о сроках интубации у пациентов с сепсисом имеет противоречивые результаты. Хотя некоторые исследования сообщали о полезных эффектах ранней , MV [15, 16], другие исследования не показали существенных преимуществ [17]. Целью данного исследования было изучение связи между сроками инвазивной , MV и исходом в большой многоцентровой когорте пациентов с сепсисом. Мы предположили, что ранняя , MV полезна у пациентов с сепсисом.
Методы
Дизайн исследования и популяция пациентов
Данные о взрослых пациентах с сепсисом в период с сентября 2019 года по декабрь 2021 года собирались проспективно через Korean Sepsis Alliance (20 больниц вторичного или третичного уровня в Корее). В когорту исследования были включены взрослые пациенты в возрасте 19 лет (возраст совершеннолетия в Корее) и старше, у которых сепсис был диагностирован в период исследования и которые были госпитализированы в ОРИТ. Сепсис определялся в соответствии с определениями Sepsis-3 [18], включая как клиническое подозрение на инфекцию, так и дисфункцию органов, определяемую двумя или более баллами по шкале SOFA. Пациенты тслеживались до выписки из больницы или смерти. Данные пациентов собирались при поступлении в ОРИТ, на 1, 2, 3, 7 день и в последний день пребывания в ОРИТ. Пациенты, которым не была проведена инвазивная MV, были исключены из этого исследования. Включенные пациенты были разделены на две группы в зависимости от того, находились ли они на MV в первый день поступления в ОРИТ (группа «ранней MV ») или позже (группа «отсроченной MV »). В этом исследовании MV включала только инвазивную MV. Это исследование было одобрено институциональными наблюдательными советами всех участвующих больниц (номер одобрения: IRB-H1808-135-967). Все данные пациентов были анонимизированы.
Результаты исследования
Первичный результат: смертность в ОРИТ при с "ранней MV" по сравнению с «отсроченной MV ».
Вторичные результаты: внутрибольничная смертность, продолжительность пребывания в больнице, продолжительность пребывания в ОРИТ, продолжительность MV , прогрессирование острого респираторного дистресс-синдрома (ARDS ), применение заместительной почечной терапии во время пребывания в ОРИТ, необходимость поддержки органов при переводе из ОРИТ, включая потребность в кислороде, HFNC, трахеостомию и заместительную почечную терапию в двух исследуемых группах.
Сопоставление оценок склонности
Сопоставление оценок склонности использовалось для балансировки характеристик до лечения. Переменные, используемые для сопоставления, включали базовую биологическую информацию, такую как возраст, пол, индекс массы тела (BMI ), сопутствующие заболевания (сердечно-сосудистые заболевания, хронические заболевания легких, хронические неврологические заболевания, хронические заболевания печени, сахарный диабет, хронические заболевания почек, заболевания соединительной ткани, иммунодефицит, гематологические злокачественные новообразования и солидные злокачественные опухоли) и очаг инфекции (респираторное или нереспираторное).
Хронические неврологические заболевания включали широкий спектр неврологических заболеваний, включая сосудистые заболевания, деменцию и двигательные расстройства. Также были включены сведения о тяжести, такие как начальные уровни лактата, начальная оценка по шкале SOFA, использование вазопрессоров и начальные показатели жизнедеятельности (систолическое артериальное давление, диастолическое артериальное давление, частота сердечных сокращений и частота дыхания). Пациенты в группах «ранней MV» и «отсроченной MV» были сопоставлены 1:1 с оценкой склонности с помощью логистической регрессии, без замены. Стандартизированная средняя разница (SMD) использовалась для оценки адекватности сопоставления, и менее 10% считалось приемлемым балансом между двумя сопоставленными когортами [19, 20]. Анализ чувствительности проводился с использованием теста Hosmer–Lemeshow. Соответствующие и несоответствующие популяции сравнивались в группах «ранней MV » и «отсроченной MV » отдельно (Supplementary Tables 1 and 2).
Статистический анализ
Категориальные переменные были представлены в виде частоты и процентов. Непрерывные переменные были представлены в виде медиан и межквартильных размахов (IQR). Различия между группами в исходных характеристиках оценивались с использованием t-критерия Стьюдента или U-критерия Манна-Уитни для непрерывных переменных и критерия хи-квадрат или точного критерия Фишера для категориальных переменных. Сравнения между первичными и вторичными переменными результата (указанными выше) были представлены в виде отношения шансов (OR) и 95% доверительных интервалов (ДИ). На основе ранее сообщенной частоты (77%)
ранней MV с тем же определением, что и в этом исследовании [22], минимальный размер выборки составил 273 участника, учитывая уровень достоверности 95% и погрешность 5%.
Многофакторный анализ был отдельно выполнен для определения переменных, связанных со смертностью в ОРИТ и ранним применением MV с использованием модели логистической регрессии с методом обратного исключения. Для модели смертности в ОРИТ использовались переменные, используемые для сопоставления оценок склонности. Для модели раннего применения MV , наряду с большинством переменных, используемых для сопоставления оценок склонности, для анализа использовались дополнительные переменные, такие как история поступления пациентов в учреждение, типы учреждений, из которых поступили пациенты (вторичное или третичное), использование антибиотиков в течение последних 30 дней, диализ в течение последних 30 дней, оценка SOFA в первый день поступления в ОРИТ, оценка по Clinical Frailty Scale и тип патогена. Непрерывные переменные были классифицированы на нижние ненормальные, нормальные и верхние ненормальные значения для возможности нелинейных связей. Рассчитывался коэффициент R2 Nagelkerke. Кривые выживаемости оценивались с использованием метода Каплана–Майера, групповые различия сравнивались с использованием логрангового теста. Размер эффекта неизмеренных факторов оценивался с использованием E-значения, рассчитанного с помощью веб-сайта для вычисления E-значений [23, 24]. Анализ чувствительности проводился путем повторного анализа сопоставления баллов склонности с использованием нового набора переменных, которые были составлены из переменных, используемых для первичного анализа, и переменных, обнаруженных связанных с решением о ранней MV. Добавленные переменные включали балл SOFA в первый день пребывания в ОРИТ, использование антибиотиков в течение последних 30 дней, диализ в течение последних 30 дней и балл по Clinical Frailty Scale. Сопоставление баллов склонности с использованием доступных данных в день начала MV было дополнительно проанализировано (Supplementary Table 3). Все анализы были двусторонними, и значения p < 0,05 считались статистически значимыми. Статистический анализ проводился сиспользованием R Statistical Software (версия 4.1.3; R Foundation for Statistical Computing, Vienna, Austria ).
Результаты
Исходные характеристики
В течение периода исследования с сентября 2019 года по декабрь 2021 года Korean SepsisAlliance было зарегистрировано в общей сложности 11 981 пациент с сепсисом. В общей сложности 4890 пациентов были госпитализированы в ОРИТ, из которых 2527 пациентов находились на MV в какой-то момент своего пребывания в ОРИТ (Fig.1). 2527 пациентов с сепсисом, которые были госпитализированы в отделение интенсивной терапии и получили ИВЛ, были включены в когорту исследования и разделены на группы «ранней MV » и «отсроченной MV » (в зависимости от того, был ли пациент переведен на MV в первый день пребывания в ОРИТ или позже). Пациенты с отсутствующими данными (n = 87) по переменным, используемым для сопоставления оценок склонности, были исключены, и 2440 пациентов без отсутствующих данных (2119 случаев «ранней MV » и 321 «отсроченной MV ») были использованы для анализа.

Исходные характеристики непарной когорты показаны в Table 1. Группа «Ранняя MV » была старше (72 [62–80] по сравнению с 70 [59–78] годами, p = 0,01), имела больше септического шока (34,2% по сравнению с 27,7%, p = 0,027), использовала больше вазопрессоров (41,0% по сравнению с 33,6%, p = 0,02), имела более высокие средние уровни лактата (3,8 [2,0–6,9] ммоль/л по сравнению с 3,1 [1,8–5,9] ммоль/л, p < 0,01) и имела более высокую долю хронических неврологических заболеваний (25,0% по сравнению с 18,4%, p = 0,01) и сахарного диабета (38,6% по сравнению с 31,8%, p = 0,02), чем группа «Отсроченная MV ». Группа «ранней MV » имела медианную частоту дыхания ниже, чем в группе «отсроченной MV » (22 [18–27] вдохов/мин против 25 [21–31] вдохов/мин, p < 0,01). Первоначальный балл по шкале SOFA был выше в группе «ранней MV», чем в группе «отсроченной MV » (8 [5–10] против 7 [4–9], p < 0,01). Хотя период исследования совпадает с пандемией коронавирусной болезни 2019 года (COVID-2019), большинство пациентов с COVID-19 были переведены в назначенные правительством специальные клиники лечения COVID-19, и только у 12 из 2440 (0,49%) пациентов был диагностирован COVID-19. Кроме того, 71 из 2440 (2,9%) пациентов находились на экстракорпоральном мембранном оксигенаторе во время пребывания в ОРИТ.

Сопоставление показателей склонности
Используя критерии сопоставления показателей склонности, 295 пациентов в группе «ранней MV » были сопоставлены с 295 пациентами в группе «отсроченной MV » (Table 1). В группе «ранней MV » по сравнению с группой «отсроченной MV » медианный возраст составил 71 [61–80] год по сравнению с 71 [60–79] годом, доля мужчин составила 62,7% по сравнению с 63,4%, потребность в вазопрессоре составила 30,8% по сравнению с 34,2%, медианный уровень лактата составил 3,6 [1,7–5,9] ммоль/л по сравнению с 3,1 [1,8–6,1] ммоль/л, а медианный балл по шкале SOFA составил 6 [5–9] по сравнению с 7 [5–9].
Результаты
Несопоставимая когорта
Когда группу «ранней MV » сравнивали с группой «отсроченной MV », наблюдались лучшие результаты по смертности в ОРИТ (38,4% против 45,2%, p = 0,025), внутрибольничной смертности (47,7% против 54,8%, p = 0,020), длительности госпитализации (19 [8–37] дней против 24 [12–50] дней, p < 0,001) и длительности пребывания в ОРИТ (7 [3–15] дней против 12 [6–20] дней, p < 0,001) (Table 2). Длительность MV была одинаковой в группе «ранней MV » и группе «отсроченной MV » (5 [2–12] дней против 6 [2–14] дней, p = 0,249). Частота ARDS во время пребывания в ОРИТ не различалось между двумя группами. Во время пребывания в ОРИТ большему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия, чем в группе «отсроченной MV » (26,7% против 18,1%, p = 0,001), но при выписке из ОРИТ меньшему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия (7,1% против 13,6%, p = 0,004). В группе «ранней MV » реже требовалась трахеостомия (22,2% против 30,1%, p = 0,025), чем в группе «отсроченной MV».
Когорта, соответствующая показателю склонности
Смертность в ОРИТ была значительно ниже в группе «ранней MV» по сравнению с «отсроченной MV » (36,3% по сравнению с 46,4%) с ОШ 0,66 (95% ДИ, 0,47–0,93; p = 0,015) (Table 2). Группа «ранней MV » также показала лучший результат по 28-дневной смертности в ОРИТ (33,6% по сравнению с 42,4%, p = 0,034). Внутрибольничная смертность была ниже в группе «ранней MV » по сравнению с «отсроченной MV » (44,7% по сравнению с 55,9%) с ОШ 0,64 (95% ДИ, 0,46–0,89; p < 0,001). Продолжительность пребывания в ОРИТ также была короче в группе «ранней MV» по сравнению с группой «отсроченной MV » (7 [3–14] дней по сравнению с 12 [6–20] днями, p < 0,001). Медианная продолжительность MV составила 4 [2–10,5] дня и 6 [2–13,5] дня соответственно (p = 0,060). Во время пребывания в ОРИТ частота возникновения ARDS не различалась между двумя группами. Большему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия, чем в группе «отсроченной MV » (28,1% по сравнению с 18,6%, p = 0,009). Однако при выписке из ОРИТ не наблюдалось существенных различий в доле пациентов, которым потребовалась заместительная почечная терапия. При выписке из ОРИТ меньшему числу пациентов в группе «ранней MV » была проведена трахеостомия по сравнению с группой «отсроченной MV » (16,5% против 31,0%, p = 0,002). Кривые смертности Каплана–Майера показали схожую 28-дневную смертность в ОРИТ между группами «ранней MV» и «отсроченной MV» (Supplementary Fig. 1). Логранговый тест не показал существенных различий.

Модель логистической регрессии для смертности в ОРИТ
Была выполнена многофакторная модель логистической регрессии с использованием метода обратного исключения. Полученная модель, прогнозирующая смертность в ОРИТ в несоответствующей когорте MV, показала, что «ранняя MV» была связана со смертностью в ОРИТ с OR 0,38 (95% CI, 0,29–0,50; p < 0,001) (Fig. 2). Величина дисперсии, объясненная по оценке Nagelkerke R2, составила 0,22, что позволяет предположить, что 22% различий способствовали результату.

Факторы, связанные с ранним применением MV
Поскольку сроки MV зависят от многих переменных, мы провели многофакторный анализ с использованием логистической регрессии для изучения детерминант «раннего применения MV» (Fig . 3). Лучшая модель состояла из сопутствующих заболеваний, частоты дыхания, оценки по шкале SOFA в первый день поступления в отделение интенсивной терапии, лечения антибиотиками в течение последних 30 дней, лечения диализом в течение последних 30 дней и оценки по шкале клинической слабости в качестве факторов. Хроническое заболевание легких, хроническое неврологическое заболевание, оценка по шкале SOFA в первый день пребывания в отделении интенсивной терапии и оценка по шкале клинической слабости были связаны с «ранним применением MV». В то время как хроническое заболевание печени, иммунодефицит и диализ в течение последних 30 дней были связаны с «отсроченным применением MV ». Статистическая значимость на обычном уровне была обнаружена в сопутствующих заболеваниях, оценке по шкале SOFA в первый день поступления в ОРИТ, лечении диализом в течение последних 30 дней и оценке по шкале клинической слабости. Объясненная дисперсия, рассчитанная Nagelkerke R2, составила 0,23, что предполагает, что 23% различий способствовали результату. Анализ чувствительности был выполнен путем добавления переменных, связанных с ранним применением MV, сопоставление баллов склонности, и смертность в ОРИТ была последовательно ниже в группе «ранней MV », чем в группе «отсроченной MV » (33,7% против 49,4; OR, 0,52; 95% ДИ, 0,33–0,83; p = 0,005).

Обсуждение
Это многоцентровое когортное исследование с использованием данных реестра Korean SepsisAlliance показало, что у пациентов с сепсисом, находящихся на искусственной вентиляции легких в ОРИТ, «раннее начало искусственной вентиляции легких» в первый день поступления в отделение интенсивной терапии было связано с более низкой смертностью (как смертностью в ОРИТ, так и внутрибольничной смертностью) и сокращением продолжительности пребывания в ОРИТ. После подбора по шкале склонности пациентов, получавших "отсроченную МВ", преимущества в исходе были неизменными.
Хотя несколько исследований сравнивали сроки инвазивной MV в интенсивной терапии, существует лишь несколько исследований, в которых изучалась однородная группа сепсиса. Post hoc анализ рандомизированного контролируемого исследования 776 пациентов с септическим шоком показал, что отсроченная MV была связана с меньшим количеством дней жизни без поддержки органов [15]. Другой ретроспективный анализ 358 пациентов с септическим шоком показал, что интубация в течение 24 часов после начала сепсиса была связана с сокращением дней без госпитализации в течение 28 дней [16]. Однако эти исследования не показали никаких преимуществ ранней MV в плане смертности. Другой вторичный анализ многоцентрового проспективного исследования с участием 735 пациентов с септическим шоком не показал никаких существенных различий в госпитальной смертности или продолжительности пребывания в больнице в группе ранней MV по сравнению с группой отсроченной MV [17].
Результаты исследований сроков MV, проведенных при различных состояниях, показали разные результаты. Исследования пациентов с острой дыхательной недостаточностью (ARF ) показали преимущества ранней MV в плане смертности. Проспективное когортное исследование, изучающее 60-дневную смертность 457 пациентов с ARDS (из которых 40% имели сепсис), показало, что у пациентов в группе с отсроченной интубацией была более высокая смертность, чем у пациентов в группе с ранней интубацией [19]. Аналогичным образом, другой объединенный анализ 11 087 пациентов с ослабленным иммунитетом и ARFпоказал низкую смертность у тех, кто получил раннюю инвазивную MV [25]. Исследования пациентов с COVID-19 также сообщили о сниженной смертности при отсроченной интубации [26–28].
Результаты нашего настоящего исследования пациентов с сепсисом больше согласуются с результатами по ARF, ARDS и COVID-19. В наших результатах «ранняя MV » также была связана с более коротким пребыванием в ОРИТ. Врачи склонны избегать MV у пациентов с сепсисом из-за опасений по поводу длительного пребывания в ОРИТ. MV часто требует использования седативных и парализующих средств, которые, как известно, задерживают экстубацию и увеличивают пребывание в ОРИТ [9]. Вопреки этому распространенному мнению, раннее применение ИВЛ было связано с сокращением продолжительности пребывания в отделении интенсивной терапии в наших когортах, соответствующих показателю предрасположенности. Более короткое пребывание в отделении интенсивной терапии у пациентов, перенесших раннюю ИВЛ, также наблюдалось в других исследованиях, изучающих сроки ИВЛ [29, 30]. Сокращение продолжительности пребывания стало важным вопросом для оптимизации использования ресурсов ОРИТ, особенно в эпоху таких пандемий, как COVID-19. Наше исследование, наряду с предыдущими исследованиями, предполагает, что быстрая кардиореспираторная стабилизация, обеспечиваемая ранней MV , может перевешивать потенциальные недостатки с точки зрения пребывания в ОРИТ. Физиологические преимущества своевременной MV могут не ограничиваться легочной системой. Согласно нашим результатам, заместительная почечная терапия во время пребывания в ОРИТ проводилась чаще в группе «ранней MV », чем в группе «отсроченной MV » (Table 2). Однако при выписке из ОРИТ «ранней MV » была связана с меньшей (хотя и статистически незначимой) долей пациентов, которым требовалась заместительная почечная терапия, чем группа «отсроченной MV ». Известно, что MV оказывает непредсказуемое воздействие на функцию почек. Согласно нескольким исследованиям, MV оказывает отрицательное воздействие на функцию почек [31–33], что может быть связано со снижением сердечного выброса, нарушением почечного кровотока, усилением воспаления и повышением симпатического тонуса. Тем не менее, существует несколько исследований, которые продемонстрировали положительное влияние MV на функцию почек.
В исследовании Delbove et al. доля пациентов без заместительной почечной терапии на 28-й день была значительно выше в группе ранней интубации [15]. Подобная тенденция наблюдалась в когортном исследовании [34]. В соответствии с этими отчетами наши результаты показывают, что «ранняя MV » может способствовать общему риску-пользе почечной функции у пациентов в критическом состоянии с сепсисом. Известно, что ARDS при сепсисе сопровождается более высоким уровнем смертности по сравнению с ARDS от других причин [35].
Однако наши результаты показали, что прогрессирование ARDS было схожим между группами «ранней MV » и «отсроченной MV », что позволяет предположить, что время проведения MV не оказало существенного влияния на прогрессирование ARDS (Table 2). Необходимость в респираторной поддержке при выписке из ОРИТ была исследована для оценки респираторных последствий. Доля пациентов, которым требовалась трахеостомия при выписке из ОРИТ, была значительно ниже в группе «ранней MV ». Врачи, как новички, так и опытные, могут предпочесть лечить респираторный дистресс у пациентов, не прибегая к инвазивной вентиляции. Тем не менее, предыдущие отчеты показали, что ранняя MV привела к сокращению продолжительности MV или увеличению дней без MV [15, 29], что предполагает снижение потребности в трахеостомии при ранней интубации. Наш результат дополняет эти отчеты о том, что своевременная интубация у пациентов с сепсисом может снизить вероятность необходимости трахеостомии. Настоящее исследование показало, что ранняя MV была связана со снижением смертности в ОРИТ и госпитальной смертности у пациентов с сепсисом по результатам теста хи-квадрат и модели логистической регрессии. Наши результаты показали размер эффекта (OR) 0,66 (95% ДИ, 0,47–0,93) для смертности в ОРИТ, а многофакторный анализ, проведенный для непарной когорты MV , также показал OR 0,38 (95% ДИ, 0,29–0,50) для «ранней MV » (Fig . 2). Однако выживаемость не различалась между группами в анализе выживаемости, проведенном с помощью логрангового теста и модели пропорциональных рисков Кокса (Supplementary Fig . 1).
Расхождения в результатах могут быть вызваны разными факторами. Сниженная мощность может быть одним из факторов. Относительно небольшое количество пациентов находилось в группе «отсроченной MV», что привело к уменьшению размера когорты, соответствующей показателю склонности. При смертности, приближающейся к 50%, и наличии выписанных пациентов, что приводит к цензурированным данным, уменьшенная мощность анализа выживаемости может привести к менее точным сравнениям кривых выживаемости между группами «ранней MV » и «отсроченной MV ». Непропорциональные опасности могут повлиять на результаты логрангового теста, что могло повлиять на наши результаты. Для устранения этих несоответствий потребуется большее количество пациентов в группе «отсроченной MV ».
Мы стремились изучить факторы, благоприятствующие применению «ранней MV ». Согласно модели логистической регрессии наилучшего соответствия, мы создали модель, состоящую из сопутствующих заболеваний, частоты дыхания, оценки SOFA на 1-й день поступления в ОРИТ, антибактериальной терапии и диализа в течение последних 30 дней и оценки по Clinical FrailtyScale , которая будет связана с ранней MV (рис. 3). На основе модели хроническое заболевание легких, хроническое неврологическое заболевание, высокий балл по шкале SOFA на 1-й день пребывания в ОРИТ и по шкале Clinical Frailty Scale были связаны с «ранней MV». С другой стороны, хроническое заболевание печени, иммунодефицит и лечение диализом в течение последних 30 дней были связаны с «отсроченной MV».
Только 23,5% решений о «ранней MV » можно объяснить с помощью этой модели, что предполагает, что могут быть и другие факторы, связанные с решением о ранней интубации. Это, очевидно, требует дальнейшего изучения в будущих исследованиях. Решение об интубации и начале инвазивной MV является сложным процессом, включающим множество факторов, таких как клинические параметры, личные предубеждения и институциональная политика/ресурсы. Наблюдательное исследование показало, что такие факторы, как оценка по шкале комы Глазго, использование вспомогательных дыхательных мышц, уровень лактата, доза вазопрессора, pH и невозможность адекватно санировать трахею от экссудата, объясняют 60% решений, связанных с ранней интубацией [29].
Исследование с использованием смешанных методов среди членов бригады интенсивной терапии показало, что такие факторы, как пациенты, врачи и другие системные факторы, влияют на процесс принятия решения об интубации пациентов с сепсисом [36]. Хотя тяжесть ARF является решающим фактором при принятии решения о MV , более 50% участников считали, что следует учитывать и предполагаемое течение заболевания, а не только тяжесть. Интересное наблюдательное исследование показало более высокую частоту интубации и худший исход у пациентов с сепсисом, связанных с госпитализацией в выходные дни [37]. В совокупности врачи должны знать о различных факторах, влияющих на решение о начале MV , и проявлять осторожность, чтобы не откладывать интубацию из-за "немедицинских" факторов
Для выяснения детерминант сроков проведения MV могут потребоваться дополнительные исследования. Наше исследование имеет ограничения. Во-первых, поскольку исследование не было рандомизированным, может присутствовать смещение отбора. В частности, пациенты, которые не были госпитализированы в ОРИТ или не находились на MV , были исключены из исследования. Целью этого исследования было рассмотреть тех, у кого имелась высокая вероятность необходимости проведения MV , и сравнить «раннюю MV » и «отсроченную MV » у пациентов, которым в конечном итоге потребовалась MV , ретроспективно. Хотя мы использовали сопоставление баллов склонности для минимизации смещения, другие характеристики, которые не были сопоставлены, также могли иметь эффект. Оценка E-значения показала, что наблюдаемые эффекты могут быть преодолены неизмеренными факторами с коэффициентом риска 1,76. Во-вторых, поскольку в данных реестра был доступен только календарный день применения MV , почасовое исследование сроков применения MV было невозможно.
Third, time zero of ICU admission may not reflect the exact physiological state of the patient across the population. Fourth, there was a substantial difference in the number of patients between the ’early MV’ and ’delayed MV’ groups. This may have contributed to the selection bias during the process of propensity score matching, and to the reduced power especially for the log-rank test. A different study design to generate less skewed population numbers may improve the robustness. Fifth, information regarding withdrawing life-sustaining treatments, including MV, was not available on the registry data. Advance directives and physician orders for life-sustaining treatment are still in their infancy in Korea, primarily due to conservative culture. Last, although our study included a large population, the study findings cannot be generalized as the data is from selected centers in a single country.
В-третьих, нулевой момент времени поступления в ОРИТ может не отражать точное физиологическое состояние пациента. В-четвертых, наблюдалась существенная разница в количестве пациентов между группами «ранней MV » и «отсроченной MV ». Это могло способствовать смещению отбора в процессе сопоставления оценок склонности и снижению мощности, особенно для логрангового теста. Другой дизайн исследования может повысить надежность. В-пятых, информация об отмене жизнеобеспечивающего лечения, включая MV , не была доступна в данных реестра. Предварительные распоряжения врачей о жизнеобеспечивающем лечении все еще находятся в зачаточном состоянии в Корее, в первую очередь из-за консервативной культуры. Наконец, хотя наше исследование включало большую популяцию, результаты исследования не могут быть обобщены, поскольку данные получены из выбранных центров в одной стране.
Ссылка на документ с дополнительными данными исследования (Supplementary)
References
1. de Vries H, Jonkman A, Shi Z-H, Spoelstra-de Man A, Heunks L. Assessing
breathing effort in mechanical ventilation: physiology and clinical implications.
Ann Transl Med. 2018;6:387.
2. Brochard L, Slutsky A, Pesenti A. Mechanical ventilation to minimize progression of lung injury in acute respiratory failure. Am J Respir Crit Care Med. 2017;195:438–42.
3. Marik PE, Kaufman D. The effects of neuromuscular paralysis on systemic
and splanchnic oxygen utilization in mechanically ventilated patients. Chest. 1996;109:1038–42.
4. Silva PL, Ball L, Rocco PRM, Pelosi P. Physiological and pathophysiological
consequences of mechanical ventilation. Semin Respir Crit Care Med. 2022;43:321–34.
5. Curley GF, Laffey JG, Zhang H, Slutsky AS. Biotrauma and ventilator induced
lung injury: clinical implications. Chest. 2016;150:1109–17.
6. Goligher EC, Brochard LJ, Reid WD, Fan E, Saarela O, Slutsky AS, et al.
Diaphragmatic myotrauma: a mediator of prolonged ventilation and poor patient outcomes in acute respiratory failure. Lancet Respir Med. 2019;7:90–8.
7. Tadie J-M, Behm E, Lecuyer L, Benhmamed R, Hans S, Brasnu D, et al. Post-intubation laryngeal injuries and extubation failure: a fiberoptic endoscopic study. Intensive Care Med. 2010;36:991–8.
8. Gunther ML, Morandi A, Ely EW. Pathophysiology of delirium in the intensive
care unit. Crit Care Clin. 2008;24:45–65.
9. Shehabi Y, Bellomo R, Reade MC, Bailey M, Bass F, Howe B, et al. Early
intensive care sedation predicts long-term mortality in ventilated critically ill patients. Am J Respir Crit Care Med. 2012;186:724–31.
10. Kang BJ, Koh Y, Lim C-M, Huh JW, Baek S, Han M, et al. Failure of high-flow nasal cannula therapy may delay intubation and increase mortality. Intensive
Care Med. 2015;41:623–32.
11. Carteaux G, Millan-Guilarte T, De Prost N, Razazi K, Abid S, Thille AW, et al.
Failure of noninvasive ventilation for de novo acute hypoxemic respiratory failure: role of tidal volume. Crit Care Med. 2016;44:282–90.
12. Antonelli M, Conti G, Moro ML, Esquinas A, Gonzalez-Diaz G, Confalonieri
M, et al. Predictors of failure of noninvasive positive pressure ventilation in patients with acute hypoxemic respiratory failure: a multi-center study. Intensive Care Med. 2001;27:1718–28.
13. Kim E, Jeon K, Oh DK, Cho Y-J, Hong S-B, Lee YJ, et al. Failure of highflow
nasal cannula therapy in pneumonia and non-pneumonia sepsis patients: a prospective cohort study. J Clin Med. 2021;10:3587.
14. Kim W-Y, Hong S-B. Sepsis and acute respiratory distress syndrome: recent
update. Tuberc Respir Dis (Seoul). 2016;79:53–7.
15. Delbove A, Darreau C, Hamel JF, Asfar P, Lerolle N. Impact of endotracheal
intubation on septic shock outcome: a post hoc analysis of the SEPSISPAM trial. J Crit Care. 2015;30:1174–8.
16. Yang T, Shen Y, Park JG, Schulte PJ, Hanson AC, Herasevich V, et al. Outcome after intubation for septic shock with respiratory distress and hemodynamic compromise: an observational study. BMC Anesthesiol. 2021;21:253.
17. Mellado-Artigas R, Ferrando C, Martino F, Delbove A, Ferreyro BL, Darreau
C, et al. Early intubation and patient-centered outcomes in septic shock: a secondary analysis of a prospective multicenter study. Crit Care.2022;26:163.
18. Singer M, Deutschman CS, Seymour CW, Shankar-Hari M, Annane D,Bauer M, et al. The third international consensus definitions for sepsis and septic shock (Sepsis-3). JAMA. 2016;315:801–10.
19. Ahn YH, Lee J, Oh DK, Lee SY, Park MH, Lee H, et al. Association between
the timing of ICU admission and mortality in patients with hospitalonset sepsis: a nationwide prospective cohort study. J Intensive Care. 2023;11:16.
20. Lee HY, Lee J, Jung YS, Kwon WY, Oh DK, Park MH, et al. Preexisting clinical frailty is associated with worse clinical outcomes in patients with sepsis.
Crit Care Med. 2022;50:780–90.
21. Lunt M. Selecting an appropriate caliper can be essential for achieving good balance with propensity score matching. Am J Epidemiol. 2014;179:226–35.
22. Kangelaris KN, Ware LB, Wang CY, Janz DR, Hanjing Z, Matthay MA, et al.
Timing of intubation and clinical outcomes in adults with ARDS. Crit Care Med. 2016;44:120–9.
23. VanderWeele TJ, Ding P. Sensitivity analysis in observational research:introducing the E-value. Ann Intern Med. 2017;167:268–74.
24. Mathur MB, Ding P, Riddell CA, VanderWeele TJ. Web site and R package
for computing E-values. Epidemiology. 2018;29:e45–7.
25. Dumas G, Lemiale V, Rathi N, Cortegiani A, Pene F, Bonny V, et al. Survival
in immunocompromised patients ultimately requiring invasive mechanical ventilation: a pooled individual patient data analysis. Am J Respir Crit Care Med. 2021;204:187–96.
26. Bauer PR, Gajic O, Nanchal R, Kashyap R, Martin-Loeches I, Sakr Y, et al.
Association between timing of intubation and outcome in critically ill patients: a secondary analysis of the ICON audit. J Crit Care. 2017;42:1–5.
27. Riera J, Barbeta E, Tormos A, Mellado-Artigas R, Ceccato A, Motos A,et al. Effects of intubation timing in patients with COVID-19 throughout the four waves of the pandemic: a matched analysis. Eur Respir J. 2023;61:2201426.
28. Vera M, Kattan E, Born P, Rivas E, Amthauer M, Nesvadba A, et al. Intubation
timing as determinant of outcome in patients with acute respiratory distress syndrome by SARS-CoV-2 infection. J Crit Care. 2021;65:164–9.
29. Darreau C, Martino F, Saint-Martin M, Jacquier S, Hamel JF, Nay MA, et al.
Use, timing and factors associated with tracheal intubation in septic shock: a prospective multicentric observational study. Ann Intensive Care.2020;10:62.
30. Xixi NA, Kremmydas P, Xourgia E, Giannopoulou V, Sarri K, Siempos II.
Association between timing of intubation and clinical outcomes of critically ill patients: a meta-analysis. J Crit Care. 2022;71:154062.
31. van den Akker JP, Egal M, Groeneveld JA. Invasive mechanical ventilation as a risk factor for acute kidney injury in the critically ill: a systematic review and meta-analysis. Crit Care. 2013;17:R98.
32. Kuiper JW, Groeneveld ABJ, Slutsky AS, Plotz FB. Mechanical ventilation and acute renal failure. Crit Care Med. 2005;33:1408–15.
33. Singbartl K. Renal-pulmonary crosstalk. Contrib Nephrol. 2011;174:65–70.
34. Bavishi AA, Mylvaganam RJ, Agarwal R, Avery RJ, Cuttica MJ. Timing of
intubation in coronavirus disease 2019: a study of ventilator mechanics, imaging, findings, and outcomes. Crit Care Explor. 2021;3:e0415.
35. Englert JA, Bobba C, Baron RM. Integrating molecular pathogenesis and
clinical translation in sepsis-induced acute respiratory distress syndrome. JCI Insight. 2019;4:e124061.
36. Bauer PR, Kumbamu A, Wilson ME, Pannu JK, Egginton JS, Kashyap R, et al.
Timing of intubation in acute respiratory failure associated with sepsis: a mixed methods study. Mayo Clin Proc. 2017;92:1502–10.
37. Bernet S, Gut L, Baechli C, Koch D, Wagner U, Mueller B, et al. Association
of weekend admission and clinical outcomes in hospitalized patients with sepsis: an observational study. Medicine (Baltimore). 2020;99:e20842.
Источник фотоиллюстрации - www.freepik.com
[DETAIL_PICTURE] => Array
(
[ID] => 6039
[TIMESTAMP_X] => 19.03.2025 16:02:12
[MODULE_ID] => iblock
[HEIGHT] => 784
[WIDTH] => 998
[FILE_SIZE] => 80784
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99
[FILE_NAME] => 2149191363.jpg
[ORIGINAL_NAME] => 2149191363.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => 33d95ff5535e362c5fe1e06e0f0650bd
[VERSION_ORIGINAL_ID] =>
[META] =>
[SRC] => /upload/iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99/2149191363.jpg
[UNSAFE_SRC] => /upload/iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99/2149191363.jpg
[SAFE_SRC] => /upload/iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99/2149191363.jpg
[ALT] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[TITLE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
)
[~DETAIL_PICTURE] => 6039
[DATE_ACTIVE_FROM] => 19.03.2025 00:01:00
[~DATE_ACTIVE_FROM] => 19.03.2025 00:01:00
[ACTIVE_FROM_X] => 2025-03-19 00:01:00
[~ACTIVE_FROM_X] => 2025-03-19 00:01:00
[ACTIVE_FROM] => 19.03.2025 00:01:00
[~ACTIVE_FROM] => 19.03.2025 00:01:00
[SHOW_COUNTER] => 407
[~SHOW_COUNTER] => 407
[ID] => 8507
[~ID] => 8507
[IBLOCK_ID] => 2
[~IBLOCK_ID] => 2
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_TEXT_TYPE] => html
[~DETAIL_TEXT_TYPE] => html
[PREVIEW_TEXT] =>
[~PREVIEW_TEXT] =>
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[TIMESTAMP_X] => 19.03.2025 16:02:12
[~TIMESTAMP_X] => 19.03.2025 16:02:12
[LIST_PAGE_URL] => /library/articles/
[~LIST_PAGE_URL] => /library/articles/
[DETAIL_PAGE_URL] => /library/articles/vliyanie-srokov-provedeniya-invazivnoy-iskusstvennoy-ventilyatsii-legkikh-u-patsientov-s-sepsisom-mn/
[~DETAIL_PAGE_URL] => /library/articles/vliyanie-srokov-provedeniya-invazivnoy-iskusstvennoy-ventilyatsii-legkikh-u-patsientov-s-sepsisom-mn/
[LANG_DIR] => /
[~LANG_DIR] => /
[CODE] => vliyanie-srokov-provedeniya-invazivnoy-iskusstvennoy-ventilyatsii-legkikh-u-patsientov-s-sepsisom-mn
[~CODE] => vliyanie-srokov-provedeniya-invazivnoy-iskusstvennoy-ventilyatsii-legkikh-u-patsientov-s-sepsisom-mn
[EXTERNAL_ID] => 8507
[~EXTERNAL_ID] => 8507
[IBLOCK_TYPE_ID] => articles
[~IBLOCK_TYPE_ID] => articles
[IBLOCK_CODE] => articles
[~IBLOCK_CODE] => articles
[IBLOCK_EXTERNAL_ID] => content-articles
[~IBLOCK_EXTERNAL_ID] => content-articles
[LID] => s1
[~LID] => s1
[NAV_RESULT] =>
[NAV_CACHED_DATA] =>
[DISPLAY_ACTIVE_FROM] => 19 марта 2025
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[NAME] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[PREVIEW_PICTURE] => Array
(
[ID] => 6038
[TIMESTAMP_X] => 19.03.2025 16:02:12
[MODULE_ID] => iblock
[HEIGHT] => 762
[WIDTH] => 1001
[FILE_SIZE] => 80460
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7
[FILE_NAME] => 2149191363.jpg
[ORIGINAL_NAME] => 2149191363.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => c0ea72fba3a72f37c2870b97cc39d6fd
[VERSION_ORIGINAL_ID] =>
[META] =>
[SRC] => /upload/iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7/2149191363.jpg
[UNSAFE_SRC] => /upload/iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7/2149191363.jpg
[SAFE_SRC] => /upload/iblock/4e7/i8suh3tth1n1wrxejba7lytrqcf9j5u7/2149191363.jpg
[ALT] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[TITLE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
)
[DETAIL_TEXT] =>
Kim et al. Impact of the timing of invasive mechanical ventilation in patients with sepsis: a multicenter cohort study
Critical Care (2024) 28:297 doi.org/10.1186/s13054-024-05064-1
Абстракт
Потенциальные побочные эффекты, связанные с инвазивной искусственной вентиляцией легких (MV), могут привести к задержке принятия решений о начале MV. Мы стремились изучить связь между сроками MV и клиническими исходами у пациентов с сепсисом, находящихся на MV в отделении интенсивной терапии (ОРИТ). Проанализировали данные взрослых пациентов с сепсисом в период с сентября 2019 года по декабрь 2021 года. Данные были собраны через Korean Sepsis Alliance из 20 госпиталей в Корее. Пациенты, поступившие в ОРИТ и получившие MV , были включены в исследование. Пациенты были разделены на группы «ранней MV » и «отсроченной MV » в зависимости от того, находились ли они на MV в первый день поступления в ОРИТ или позже. Применялось сопоставление баллов склонности, и пациенты в двух группах сравнивались в соотношении 1:1 для устранения смещения между группами. Сравнивались результаты, включая смертность в ОРИТ и стационаре, продолжительность пребывания в стационаре и ОРИТ и органную недостаточность при переводе из ОРИТ. Из 2440 пациентов на MV во время пребывания в ОРИТ были проанализированы 2119 случаев «ранней MV » и 321 случай «отсроченной MV ». Сопоставление баллов склонности выявило 295 пациентов в каждой группе со схожими исходными характеристиками. Смертность в ОРИТ была ниже в группе «ранней MV », чем в группе «отсроченной MV » (36,3% против 46,4%; отношение шансов 0,66; 95% ДИ 0,47–0,93; p = 0,015). Группа «ранней MV » имела более низкую внутрибольничную смертность, более короткое пребывание в ОРИТ и требовала трахеостомии реже, чем группа «отсроченной MV ». Многофакторная логистическая регрессионная модель определила, что «ранняя MV » связана с более низкой смертностью в ОРИТ (отношение шансов 0,38; 95% ДИ 0,29–0,50; p < 0,001). У пациентов с сепсисом, находящихся на MV в ОРИТ, более раннее начало (первый день поступления в ОРИТ) MV х может быть связано с более низкой смертностью.
Введение
Искусственная вентиляция легких (MV) — палка о двух концах для пациентов в критическом состоянии. Она улучшает газообмен, снижает работу дыхания и минимизирует риск самоповреждения легких пациентом [1, 2]. Поскольку MV обычно начинается с седативных средств и/или нейромышечных блокаторов, она может снизить общее потребление кислорода и, следовательно, выработку углекислого газа у этих пациентов [3]. У пациентов с сердечными осложнениями повышенное внутригрудное давление из-за MV снижает венозный возврат и снижает постнагрузку левого желудочка [4], что может улучшить функцию сердца. Эти эффекты в совокупности могут помочь стабилизировать гемодинамику и улучшить нарушения кислотно-щелочногобаланса у пациентов с сепсисом. С другой стороны, MV связана с повреждением легких, вызванным вентилятором [5] или дисфункцией диафрагмы [6].
Эндотрахеальная интубация при MV может вызвать травмы гортани [7]. Кроме того, использование седативных средств во время MV может привести к делирию и длительному пребыванию в ОРИТ [8, 9]. Эти недостатки могут помешать принятию решения о ранней интубации и MV . Таким образом, врачи прибегают к альтернативным методам, таким как неинвазивная вентиляция легких (NIV) или высокопоточная носовая канюля (HFNC), чтобы избежать опасностей MV. Однако эта практика, как правило, задерживает использование инвазивной MV и иногда приводит к худшим результатам [10]. Сообщается, что частота неэффективности NIV достигает 51% [11], а HFNC возникает примерно у 30% пациентов [12, 13]. Кроме того, начало MV после более, чем 48 часов HFNC, связано с высоким уровнем смертности в ОРИТ [14].
Существующая литература о сроках интубации у пациентов с сепсисом имеет противоречивые результаты. Хотя некоторые исследования сообщали о полезных эффектах ранней , MV [15, 16], другие исследования не показали существенных преимуществ [17]. Целью данного исследования было изучение связи между сроками инвазивной , MV и исходом в большой многоцентровой когорте пациентов с сепсисом. Мы предположили, что ранняя , MV полезна у пациентов с сепсисом.
Методы
Дизайн исследования и популяция пациентов
Данные о взрослых пациентах с сепсисом в период с сентября 2019 года по декабрь 2021 года собирались проспективно через Korean Sepsis Alliance (20 больниц вторичного или третичного уровня в Корее). В когорту исследования были включены взрослые пациенты в возрасте 19 лет (возраст совершеннолетия в Корее) и старше, у которых сепсис был диагностирован в период исследования и которые были госпитализированы в ОРИТ. Сепсис определялся в соответствии с определениями Sepsis-3 [18], включая как клиническое подозрение на инфекцию, так и дисфункцию органов, определяемую двумя или более баллами по шкале SOFA. Пациенты тслеживались до выписки из больницы или смерти. Данные пациентов собирались при поступлении в ОРИТ, на 1, 2, 3, 7 день и в последний день пребывания в ОРИТ. Пациенты, которым не была проведена инвазивная MV, были исключены из этого исследования. Включенные пациенты были разделены на две группы в зависимости от того, находились ли они на MV в первый день поступления в ОРИТ (группа «ранней MV ») или позже (группа «отсроченной MV »). В этом исследовании MV включала только инвазивную MV. Это исследование было одобрено институциональными наблюдательными советами всех участвующих больниц (номер одобрения: IRB-H1808-135-967). Все данные пациентов были анонимизированы.
Результаты исследования
Первичный результат: смертность в ОРИТ при с "ранней MV" по сравнению с «отсроченной MV ».
Вторичные результаты: внутрибольничная смертность, продолжительность пребывания в больнице, продолжительность пребывания в ОРИТ, продолжительность MV , прогрессирование острого респираторного дистресс-синдрома (ARDS ), применение заместительной почечной терапии во время пребывания в ОРИТ, необходимость поддержки органов при переводе из ОРИТ, включая потребность в кислороде, HFNC, трахеостомию и заместительную почечную терапию в двух исследуемых группах.
Сопоставление оценок склонности
Сопоставление оценок склонности использовалось для балансировки характеристик до лечения. Переменные, используемые для сопоставления, включали базовую биологическую информацию, такую как возраст, пол, индекс массы тела (BMI ), сопутствующие заболевания (сердечно-сосудистые заболевания, хронические заболевания легких, хронические неврологические заболевания, хронические заболевания печени, сахарный диабет, хронические заболевания почек, заболевания соединительной ткани, иммунодефицит, гематологические злокачественные новообразования и солидные злокачественные опухоли) и очаг инфекции (респираторное или нереспираторное).
Хронические неврологические заболевания включали широкий спектр неврологических заболеваний, включая сосудистые заболевания, деменцию и двигательные расстройства. Также были включены сведения о тяжести, такие как начальные уровни лактата, начальная оценка по шкале SOFA, использование вазопрессоров и начальные показатели жизнедеятельности (систолическое артериальное давление, диастолическое артериальное давление, частота сердечных сокращений и частота дыхания). Пациенты в группах «ранней MV» и «отсроченной MV» были сопоставлены 1:1 с оценкой склонности с помощью логистической регрессии, без замены. Стандартизированная средняя разница (SMD) использовалась для оценки адекватности сопоставления, и менее 10% считалось приемлемым балансом между двумя сопоставленными когортами [19, 20]. Анализ чувствительности проводился с использованием теста Hosmer–Lemeshow. Соответствующие и несоответствующие популяции сравнивались в группах «ранней MV » и «отсроченной MV » отдельно (Supplementary Tables 1 and 2).
Статистический анализ
Категориальные переменные были представлены в виде частоты и процентов. Непрерывные переменные были представлены в виде медиан и межквартильных размахов (IQR). Различия между группами в исходных характеристиках оценивались с использованием t-критерия Стьюдента или U-критерия Манна-Уитни для непрерывных переменных и критерия хи-квадрат или точного критерия Фишера для категориальных переменных. Сравнения между первичными и вторичными переменными результата (указанными выше) были представлены в виде отношения шансов (OR) и 95% доверительных интервалов (ДИ). На основе ранее сообщенной частоты (77%)
ранней MV с тем же определением, что и в этом исследовании [22], минимальный размер выборки составил 273 участника, учитывая уровень достоверности 95% и погрешность 5%.
Многофакторный анализ был отдельно выполнен для определения переменных, связанных со смертностью в ОРИТ и ранним применением MV с использованием модели логистической регрессии с методом обратного исключения. Для модели смертности в ОРИТ использовались переменные, используемые для сопоставления оценок склонности. Для модели раннего применения MV , наряду с большинством переменных, используемых для сопоставления оценок склонности, для анализа использовались дополнительные переменные, такие как история поступления пациентов в учреждение, типы учреждений, из которых поступили пациенты (вторичное или третичное), использование антибиотиков в течение последних 30 дней, диализ в течение последних 30 дней, оценка SOFA в первый день поступления в ОРИТ, оценка по Clinical Frailty Scale и тип патогена. Непрерывные переменные были классифицированы на нижние ненормальные, нормальные и верхние ненормальные значения для возможности нелинейных связей. Рассчитывался коэффициент R2 Nagelkerke. Кривые выживаемости оценивались с использованием метода Каплана–Майера, групповые различия сравнивались с использованием логрангового теста. Размер эффекта неизмеренных факторов оценивался с использованием E-значения, рассчитанного с помощью веб-сайта для вычисления E-значений [23, 24]. Анализ чувствительности проводился путем повторного анализа сопоставления баллов склонности с использованием нового набора переменных, которые были составлены из переменных, используемых для первичного анализа, и переменных, обнаруженных связанных с решением о ранней MV. Добавленные переменные включали балл SOFA в первый день пребывания в ОРИТ, использование антибиотиков в течение последних 30 дней, диализ в течение последних 30 дней и балл по Clinical Frailty Scale. Сопоставление баллов склонности с использованием доступных данных в день начала MV было дополнительно проанализировано (Supplementary Table 3). Все анализы были двусторонними, и значения p < 0,05 считались статистически значимыми. Статистический анализ проводился сиспользованием R Statistical Software (версия 4.1.3; R Foundation for Statistical Computing, Vienna, Austria ).
Результаты
Исходные характеристики
В течение периода исследования с сентября 2019 года по декабрь 2021 года Korean SepsisAlliance было зарегистрировано в общей сложности 11 981 пациент с сепсисом. В общей сложности 4890 пациентов были госпитализированы в ОРИТ, из которых 2527 пациентов находились на MV в какой-то момент своего пребывания в ОРИТ (Fig.1). 2527 пациентов с сепсисом, которые были госпитализированы в отделение интенсивной терапии и получили ИВЛ, были включены в когорту исследования и разделены на группы «ранней MV » и «отсроченной MV » (в зависимости от того, был ли пациент переведен на MV в первый день пребывания в ОРИТ или позже). Пациенты с отсутствующими данными (n = 87) по переменным, используемым для сопоставления оценок склонности, были исключены, и 2440 пациентов без отсутствующих данных (2119 случаев «ранней MV » и 321 «отсроченной MV ») были использованы для анализа.

Исходные характеристики непарной когорты показаны в Table 1. Группа «Ранняя MV » была старше (72 [62–80] по сравнению с 70 [59–78] годами, p = 0,01), имела больше септического шока (34,2% по сравнению с 27,7%, p = 0,027), использовала больше вазопрессоров (41,0% по сравнению с 33,6%, p = 0,02), имела более высокие средние уровни лактата (3,8 [2,0–6,9] ммоль/л по сравнению с 3,1 [1,8–5,9] ммоль/л, p < 0,01) и имела более высокую долю хронических неврологических заболеваний (25,0% по сравнению с 18,4%, p = 0,01) и сахарного диабета (38,6% по сравнению с 31,8%, p = 0,02), чем группа «Отсроченная MV ». Группа «ранней MV » имела медианную частоту дыхания ниже, чем в группе «отсроченной MV » (22 [18–27] вдохов/мин против 25 [21–31] вдохов/мин, p < 0,01). Первоначальный балл по шкале SOFA был выше в группе «ранней MV», чем в группе «отсроченной MV » (8 [5–10] против 7 [4–9], p < 0,01). Хотя период исследования совпадает с пандемией коронавирусной болезни 2019 года (COVID-2019), большинство пациентов с COVID-19 были переведены в назначенные правительством специальные клиники лечения COVID-19, и только у 12 из 2440 (0,49%) пациентов был диагностирован COVID-19. Кроме того, 71 из 2440 (2,9%) пациентов находились на экстракорпоральном мембранном оксигенаторе во время пребывания в ОРИТ.

Сопоставление показателей склонности
Используя критерии сопоставления показателей склонности, 295 пациентов в группе «ранней MV » были сопоставлены с 295 пациентами в группе «отсроченной MV » (Table 1). В группе «ранней MV » по сравнению с группой «отсроченной MV » медианный возраст составил 71 [61–80] год по сравнению с 71 [60–79] годом, доля мужчин составила 62,7% по сравнению с 63,4%, потребность в вазопрессоре составила 30,8% по сравнению с 34,2%, медианный уровень лактата составил 3,6 [1,7–5,9] ммоль/л по сравнению с 3,1 [1,8–6,1] ммоль/л, а медианный балл по шкале SOFA составил 6 [5–9] по сравнению с 7 [5–9].
Результаты
Несопоставимая когорта
Когда группу «ранней MV » сравнивали с группой «отсроченной MV », наблюдались лучшие результаты по смертности в ОРИТ (38,4% против 45,2%, p = 0,025), внутрибольничной смертности (47,7% против 54,8%, p = 0,020), длительности госпитализации (19 [8–37] дней против 24 [12–50] дней, p < 0,001) и длительности пребывания в ОРИТ (7 [3–15] дней против 12 [6–20] дней, p < 0,001) (Table 2). Длительность MV была одинаковой в группе «ранней MV » и группе «отсроченной MV » (5 [2–12] дней против 6 [2–14] дней, p = 0,249). Частота ARDS во время пребывания в ОРИТ не различалось между двумя группами. Во время пребывания в ОРИТ большему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия, чем в группе «отсроченной MV » (26,7% против 18,1%, p = 0,001), но при выписке из ОРИТ меньшему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия (7,1% против 13,6%, p = 0,004). В группе «ранней MV » реже требовалась трахеостомия (22,2% против 30,1%, p = 0,025), чем в группе «отсроченной MV».
Когорта, соответствующая показателю склонности
Смертность в ОРИТ была значительно ниже в группе «ранней MV» по сравнению с «отсроченной MV » (36,3% по сравнению с 46,4%) с ОШ 0,66 (95% ДИ, 0,47–0,93; p = 0,015) (Table 2). Группа «ранней MV » также показала лучший результат по 28-дневной смертности в ОРИТ (33,6% по сравнению с 42,4%, p = 0,034). Внутрибольничная смертность была ниже в группе «ранней MV » по сравнению с «отсроченной MV » (44,7% по сравнению с 55,9%) с ОШ 0,64 (95% ДИ, 0,46–0,89; p < 0,001). Продолжительность пребывания в ОРИТ также была короче в группе «ранней MV» по сравнению с группой «отсроченной MV » (7 [3–14] дней по сравнению с 12 [6–20] днями, p < 0,001). Медианная продолжительность MV составила 4 [2–10,5] дня и 6 [2–13,5] дня соответственно (p = 0,060). Во время пребывания в ОРИТ частота возникновения ARDS не различалась между двумя группами. Большему числу пациентов в группе «ранней MV » потребовалась заместительная почечная терапия, чем в группе «отсроченной MV » (28,1% по сравнению с 18,6%, p = 0,009). Однако при выписке из ОРИТ не наблюдалось существенных различий в доле пациентов, которым потребовалась заместительная почечная терапия. При выписке из ОРИТ меньшему числу пациентов в группе «ранней MV » была проведена трахеостомия по сравнению с группой «отсроченной MV » (16,5% против 31,0%, p = 0,002). Кривые смертности Каплана–Майера показали схожую 28-дневную смертность в ОРИТ между группами «ранней MV» и «отсроченной MV» (Supplementary Fig. 1). Логранговый тест не показал существенных различий.

Модель логистической регрессии для смертности в ОРИТ
Была выполнена многофакторная модель логистической регрессии с использованием метода обратного исключения. Полученная модель, прогнозирующая смертность в ОРИТ в несоответствующей когорте MV, показала, что «ранняя MV» была связана со смертностью в ОРИТ с OR 0,38 (95% CI, 0,29–0,50; p < 0,001) (Fig. 2). Величина дисперсии, объясненная по оценке Nagelkerke R2, составила 0,22, что позволяет предположить, что 22% различий способствовали результату.

Факторы, связанные с ранним применением MV
Поскольку сроки MV зависят от многих переменных, мы провели многофакторный анализ с использованием логистической регрессии для изучения детерминант «раннего применения MV» (Fig . 3). Лучшая модель состояла из сопутствующих заболеваний, частоты дыхания, оценки по шкале SOFA в первый день поступления в отделение интенсивной терапии, лечения антибиотиками в течение последних 30 дней, лечения диализом в течение последних 30 дней и оценки по шкале клинической слабости в качестве факторов. Хроническое заболевание легких, хроническое неврологическое заболевание, оценка по шкале SOFA в первый день пребывания в отделении интенсивной терапии и оценка по шкале клинической слабости были связаны с «ранним применением MV». В то время как хроническое заболевание печени, иммунодефицит и диализ в течение последних 30 дней были связаны с «отсроченным применением MV ». Статистическая значимость на обычном уровне была обнаружена в сопутствующих заболеваниях, оценке по шкале SOFA в первый день поступления в ОРИТ, лечении диализом в течение последних 30 дней и оценке по шкале клинической слабости. Объясненная дисперсия, рассчитанная Nagelkerke R2, составила 0,23, что предполагает, что 23% различий способствовали результату. Анализ чувствительности был выполнен путем добавления переменных, связанных с ранним применением MV, сопоставление баллов склонности, и смертность в ОРИТ была последовательно ниже в группе «ранней MV », чем в группе «отсроченной MV » (33,7% против 49,4; OR, 0,52; 95% ДИ, 0,33–0,83; p = 0,005).

Обсуждение
Это многоцентровое когортное исследование с использованием данных реестра Korean SepsisAlliance показало, что у пациентов с сепсисом, находящихся на искусственной вентиляции легких в ОРИТ, «раннее начало искусственной вентиляции легких» в первый день поступления в отделение интенсивной терапии было связано с более низкой смертностью (как смертностью в ОРИТ, так и внутрибольничной смертностью) и сокращением продолжительности пребывания в ОРИТ. После подбора по шкале склонности пациентов, получавших "отсроченную МВ", преимущества в исходе были неизменными.
Хотя несколько исследований сравнивали сроки инвазивной MV в интенсивной терапии, существует лишь несколько исследований, в которых изучалась однородная группа сепсиса. Post hoc анализ рандомизированного контролируемого исследования 776 пациентов с септическим шоком показал, что отсроченная MV была связана с меньшим количеством дней жизни без поддержки органов [15]. Другой ретроспективный анализ 358 пациентов с септическим шоком показал, что интубация в течение 24 часов после начала сепсиса была связана с сокращением дней без госпитализации в течение 28 дней [16]. Однако эти исследования не показали никаких преимуществ ранней MV в плане смертности. Другой вторичный анализ многоцентрового проспективного исследования с участием 735 пациентов с септическим шоком не показал никаких существенных различий в госпитальной смертности или продолжительности пребывания в больнице в группе ранней MV по сравнению с группой отсроченной MV [17].
Результаты исследований сроков MV, проведенных при различных состояниях, показали разные результаты. Исследования пациентов с острой дыхательной недостаточностью (ARF ) показали преимущества ранней MV в плане смертности. Проспективное когортное исследование, изучающее 60-дневную смертность 457 пациентов с ARDS (из которых 40% имели сепсис), показало, что у пациентов в группе с отсроченной интубацией была более высокая смертность, чем у пациентов в группе с ранней интубацией [19]. Аналогичным образом, другой объединенный анализ 11 087 пациентов с ослабленным иммунитетом и ARFпоказал низкую смертность у тех, кто получил раннюю инвазивную MV [25]. Исследования пациентов с COVID-19 также сообщили о сниженной смертности при отсроченной интубации [26–28].
Результаты нашего настоящего исследования пациентов с сепсисом больше согласуются с результатами по ARF, ARDS и COVID-19. В наших результатах «ранняя MV » также была связана с более коротким пребыванием в ОРИТ. Врачи склонны избегать MV у пациентов с сепсисом из-за опасений по поводу длительного пребывания в ОРИТ. MV часто требует использования седативных и парализующих средств, которые, как известно, задерживают экстубацию и увеличивают пребывание в ОРИТ [9]. Вопреки этому распространенному мнению, раннее применение ИВЛ было связано с сокращением продолжительности пребывания в отделении интенсивной терапии в наших когортах, соответствующих показателю предрасположенности. Более короткое пребывание в отделении интенсивной терапии у пациентов, перенесших раннюю ИВЛ, также наблюдалось в других исследованиях, изучающих сроки ИВЛ [29, 30]. Сокращение продолжительности пребывания стало важным вопросом для оптимизации использования ресурсов ОРИТ, особенно в эпоху таких пандемий, как COVID-19. Наше исследование, наряду с предыдущими исследованиями, предполагает, что быстрая кардиореспираторная стабилизация, обеспечиваемая ранней MV , может перевешивать потенциальные недостатки с точки зрения пребывания в ОРИТ. Физиологические преимущества своевременной MV могут не ограничиваться легочной системой. Согласно нашим результатам, заместительная почечная терапия во время пребывания в ОРИТ проводилась чаще в группе «ранней MV », чем в группе «отсроченной MV » (Table 2). Однако при выписке из ОРИТ «ранней MV » была связана с меньшей (хотя и статистически незначимой) долей пациентов, которым требовалась заместительная почечная терапия, чем группа «отсроченной MV ». Известно, что MV оказывает непредсказуемое воздействие на функцию почек. Согласно нескольким исследованиям, MV оказывает отрицательное воздействие на функцию почек [31–33], что может быть связано со снижением сердечного выброса, нарушением почечного кровотока, усилением воспаления и повышением симпатического тонуса. Тем не менее, существует несколько исследований, которые продемонстрировали положительное влияние MV на функцию почек.
В исследовании Delbove et al. доля пациентов без заместительной почечной терапии на 28-й день была значительно выше в группе ранней интубации [15]. Подобная тенденция наблюдалась в когортном исследовании [34]. В соответствии с этими отчетами наши результаты показывают, что «ранняя MV » может способствовать общему риску-пользе почечной функции у пациентов в критическом состоянии с сепсисом. Известно, что ARDS при сепсисе сопровождается более высоким уровнем смертности по сравнению с ARDS от других причин [35].
Однако наши результаты показали, что прогрессирование ARDS было схожим между группами «ранней MV » и «отсроченной MV », что позволяет предположить, что время проведения MV не оказало существенного влияния на прогрессирование ARDS (Table 2). Необходимость в респираторной поддержке при выписке из ОРИТ была исследована для оценки респираторных последствий. Доля пациентов, которым требовалась трахеостомия при выписке из ОРИТ, была значительно ниже в группе «ранней MV ». Врачи, как новички, так и опытные, могут предпочесть лечить респираторный дистресс у пациентов, не прибегая к инвазивной вентиляции. Тем не менее, предыдущие отчеты показали, что ранняя MV привела к сокращению продолжительности MV или увеличению дней без MV [15, 29], что предполагает снижение потребности в трахеостомии при ранней интубации. Наш результат дополняет эти отчеты о том, что своевременная интубация у пациентов с сепсисом может снизить вероятность необходимости трахеостомии. Настоящее исследование показало, что ранняя MV была связана со снижением смертности в ОРИТ и госпитальной смертности у пациентов с сепсисом по результатам теста хи-квадрат и модели логистической регрессии. Наши результаты показали размер эффекта (OR) 0,66 (95% ДИ, 0,47–0,93) для смертности в ОРИТ, а многофакторный анализ, проведенный для непарной когорты MV , также показал OR 0,38 (95% ДИ, 0,29–0,50) для «ранней MV » (Fig . 2). Однако выживаемость не различалась между группами в анализе выживаемости, проведенном с помощью логрангового теста и модели пропорциональных рисков Кокса (Supplementary Fig . 1).
Расхождения в результатах могут быть вызваны разными факторами. Сниженная мощность может быть одним из факторов. Относительно небольшое количество пациентов находилось в группе «отсроченной MV», что привело к уменьшению размера когорты, соответствующей показателю склонности. При смертности, приближающейся к 50%, и наличии выписанных пациентов, что приводит к цензурированным данным, уменьшенная мощность анализа выживаемости может привести к менее точным сравнениям кривых выживаемости между группами «ранней MV » и «отсроченной MV ». Непропорциональные опасности могут повлиять на результаты логрангового теста, что могло повлиять на наши результаты. Для устранения этих несоответствий потребуется большее количество пациентов в группе «отсроченной MV ».
Мы стремились изучить факторы, благоприятствующие применению «ранней MV ». Согласно модели логистической регрессии наилучшего соответствия, мы создали модель, состоящую из сопутствующих заболеваний, частоты дыхания, оценки SOFA на 1-й день поступления в ОРИТ, антибактериальной терапии и диализа в течение последних 30 дней и оценки по Clinical FrailtyScale , которая будет связана с ранней MV (рис. 3). На основе модели хроническое заболевание легких, хроническое неврологическое заболевание, высокий балл по шкале SOFA на 1-й день пребывания в ОРИТ и по шкале Clinical Frailty Scale были связаны с «ранней MV». С другой стороны, хроническое заболевание печени, иммунодефицит и лечение диализом в течение последних 30 дней были связаны с «отсроченной MV».
Только 23,5% решений о «ранней MV » можно объяснить с помощью этой модели, что предполагает, что могут быть и другие факторы, связанные с решением о ранней интубации. Это, очевидно, требует дальнейшего изучения в будущих исследованиях. Решение об интубации и начале инвазивной MV является сложным процессом, включающим множество факторов, таких как клинические параметры, личные предубеждения и институциональная политика/ресурсы. Наблюдательное исследование показало, что такие факторы, как оценка по шкале комы Глазго, использование вспомогательных дыхательных мышц, уровень лактата, доза вазопрессора, pH и невозможность адекватно санировать трахею от экссудата, объясняют 60% решений, связанных с ранней интубацией [29].
Исследование с использованием смешанных методов среди членов бригады интенсивной терапии показало, что такие факторы, как пациенты, врачи и другие системные факторы, влияют на процесс принятия решения об интубации пациентов с сепсисом [36]. Хотя тяжесть ARF является решающим фактором при принятии решения о MV , более 50% участников считали, что следует учитывать и предполагаемое течение заболевания, а не только тяжесть. Интересное наблюдательное исследование показало более высокую частоту интубации и худший исход у пациентов с сепсисом, связанных с госпитализацией в выходные дни [37]. В совокупности врачи должны знать о различных факторах, влияющих на решение о начале MV , и проявлять осторожность, чтобы не откладывать интубацию из-за "немедицинских" факторов
Для выяснения детерминант сроков проведения MV могут потребоваться дополнительные исследования. Наше исследование имеет ограничения. Во-первых, поскольку исследование не было рандомизированным, может присутствовать смещение отбора. В частности, пациенты, которые не были госпитализированы в ОРИТ или не находились на MV , были исключены из исследования. Целью этого исследования было рассмотреть тех, у кого имелась высокая вероятность необходимости проведения MV , и сравнить «раннюю MV » и «отсроченную MV » у пациентов, которым в конечном итоге потребовалась MV , ретроспективно. Хотя мы использовали сопоставление баллов склонности для минимизации смещения, другие характеристики, которые не были сопоставлены, также могли иметь эффект. Оценка E-значения показала, что наблюдаемые эффекты могут быть преодолены неизмеренными факторами с коэффициентом риска 1,76. Во-вторых, поскольку в данных реестра был доступен только календарный день применения MV , почасовое исследование сроков применения MV было невозможно.
Third, time zero of ICU admission may not reflect the exact physiological state of the patient across the population. Fourth, there was a substantial difference in the number of patients between the ’early MV’ and ’delayed MV’ groups. This may have contributed to the selection bias during the process of propensity score matching, and to the reduced power especially for the log-rank test. A different study design to generate less skewed population numbers may improve the robustness. Fifth, information regarding withdrawing life-sustaining treatments, including MV, was not available on the registry data. Advance directives and physician orders for life-sustaining treatment are still in their infancy in Korea, primarily due to conservative culture. Last, although our study included a large population, the study findings cannot be generalized as the data is from selected centers in a single country.
В-третьих, нулевой момент времени поступления в ОРИТ может не отражать точное физиологическое состояние пациента. В-четвертых, наблюдалась существенная разница в количестве пациентов между группами «ранней MV » и «отсроченной MV ». Это могло способствовать смещению отбора в процессе сопоставления оценок склонности и снижению мощности, особенно для логрангового теста. Другой дизайн исследования может повысить надежность. В-пятых, информация об отмене жизнеобеспечивающего лечения, включая MV , не была доступна в данных реестра. Предварительные распоряжения врачей о жизнеобеспечивающем лечении все еще находятся в зачаточном состоянии в Корее, в первую очередь из-за консервативной культуры. Наконец, хотя наше исследование включало большую популяцию, результаты исследования не могут быть обобщены, поскольку данные получены из выбранных центров в одной стране.
Ссылка на документ с дополнительными данными исследования (Supplementary)
References
1. de Vries H, Jonkman A, Shi Z-H, Spoelstra-de Man A, Heunks L. Assessing
breathing effort in mechanical ventilation: physiology and clinical implications.
Ann Transl Med. 2018;6:387.
2. Brochard L, Slutsky A, Pesenti A. Mechanical ventilation to minimize progression of lung injury in acute respiratory failure. Am J Respir Crit Care Med. 2017;195:438–42.
3. Marik PE, Kaufman D. The effects of neuromuscular paralysis on systemic
and splanchnic oxygen utilization in mechanically ventilated patients. Chest. 1996;109:1038–42.
4. Silva PL, Ball L, Rocco PRM, Pelosi P. Physiological and pathophysiological
consequences of mechanical ventilation. Semin Respir Crit Care Med. 2022;43:321–34.
5. Curley GF, Laffey JG, Zhang H, Slutsky AS. Biotrauma and ventilator induced
lung injury: clinical implications. Chest. 2016;150:1109–17.
6. Goligher EC, Brochard LJ, Reid WD, Fan E, Saarela O, Slutsky AS, et al.
Diaphragmatic myotrauma: a mediator of prolonged ventilation and poor patient outcomes in acute respiratory failure. Lancet Respir Med. 2019;7:90–8.
7. Tadie J-M, Behm E, Lecuyer L, Benhmamed R, Hans S, Brasnu D, et al. Post-intubation laryngeal injuries and extubation failure: a fiberoptic endoscopic study. Intensive Care Med. 2010;36:991–8.
8. Gunther ML, Morandi A, Ely EW. Pathophysiology of delirium in the intensive
care unit. Crit Care Clin. 2008;24:45–65.
9. Shehabi Y, Bellomo R, Reade MC, Bailey M, Bass F, Howe B, et al. Early
intensive care sedation predicts long-term mortality in ventilated critically ill patients. Am J Respir Crit Care Med. 2012;186:724–31.
10. Kang BJ, Koh Y, Lim C-M, Huh JW, Baek S, Han M, et al. Failure of high-flow nasal cannula therapy may delay intubation and increase mortality. Intensive
Care Med. 2015;41:623–32.
11. Carteaux G, Millan-Guilarte T, De Prost N, Razazi K, Abid S, Thille AW, et al.
Failure of noninvasive ventilation for de novo acute hypoxemic respiratory failure: role of tidal volume. Crit Care Med. 2016;44:282–90.
12. Antonelli M, Conti G, Moro ML, Esquinas A, Gonzalez-Diaz G, Confalonieri
M, et al. Predictors of failure of noninvasive positive pressure ventilation in patients with acute hypoxemic respiratory failure: a multi-center study. Intensive Care Med. 2001;27:1718–28.
13. Kim E, Jeon K, Oh DK, Cho Y-J, Hong S-B, Lee YJ, et al. Failure of highflow
nasal cannula therapy in pneumonia and non-pneumonia sepsis patients: a prospective cohort study. J Clin Med. 2021;10:3587.
14. Kim W-Y, Hong S-B. Sepsis and acute respiratory distress syndrome: recent
update. Tuberc Respir Dis (Seoul). 2016;79:53–7.
15. Delbove A, Darreau C, Hamel JF, Asfar P, Lerolle N. Impact of endotracheal
intubation on septic shock outcome: a post hoc analysis of the SEPSISPAM trial. J Crit Care. 2015;30:1174–8.
16. Yang T, Shen Y, Park JG, Schulte PJ, Hanson AC, Herasevich V, et al. Outcome after intubation for septic shock with respiratory distress and hemodynamic compromise: an observational study. BMC Anesthesiol. 2021;21:253.
17. Mellado-Artigas R, Ferrando C, Martino F, Delbove A, Ferreyro BL, Darreau
C, et al. Early intubation and patient-centered outcomes in septic shock: a secondary analysis of a prospective multicenter study. Crit Care.2022;26:163.
18. Singer M, Deutschman CS, Seymour CW, Shankar-Hari M, Annane D,Bauer M, et al. The third international consensus definitions for sepsis and septic shock (Sepsis-3). JAMA. 2016;315:801–10.
19. Ahn YH, Lee J, Oh DK, Lee SY, Park MH, Lee H, et al. Association between
the timing of ICU admission and mortality in patients with hospitalonset sepsis: a nationwide prospective cohort study. J Intensive Care. 2023;11:16.
20. Lee HY, Lee J, Jung YS, Kwon WY, Oh DK, Park MH, et al. Preexisting clinical frailty is associated with worse clinical outcomes in patients with sepsis.
Crit Care Med. 2022;50:780–90.
21. Lunt M. Selecting an appropriate caliper can be essential for achieving good balance with propensity score matching. Am J Epidemiol. 2014;179:226–35.
22. Kangelaris KN, Ware LB, Wang CY, Janz DR, Hanjing Z, Matthay MA, et al.
Timing of intubation and clinical outcomes in adults with ARDS. Crit Care Med. 2016;44:120–9.
23. VanderWeele TJ, Ding P. Sensitivity analysis in observational research:introducing the E-value. Ann Intern Med. 2017;167:268–74.
24. Mathur MB, Ding P, Riddell CA, VanderWeele TJ. Web site and R package
for computing E-values. Epidemiology. 2018;29:e45–7.
25. Dumas G, Lemiale V, Rathi N, Cortegiani A, Pene F, Bonny V, et al. Survival
in immunocompromised patients ultimately requiring invasive mechanical ventilation: a pooled individual patient data analysis. Am J Respir Crit Care Med. 2021;204:187–96.
26. Bauer PR, Gajic O, Nanchal R, Kashyap R, Martin-Loeches I, Sakr Y, et al.
Association between timing of intubation and outcome in critically ill patients: a secondary analysis of the ICON audit. J Crit Care. 2017;42:1–5.
27. Riera J, Barbeta E, Tormos A, Mellado-Artigas R, Ceccato A, Motos A,et al. Effects of intubation timing in patients with COVID-19 throughout the four waves of the pandemic: a matched analysis. Eur Respir J. 2023;61:2201426.
28. Vera M, Kattan E, Born P, Rivas E, Amthauer M, Nesvadba A, et al. Intubation
timing as determinant of outcome in patients with acute respiratory distress syndrome by SARS-CoV-2 infection. J Crit Care. 2021;65:164–9.
29. Darreau C, Martino F, Saint-Martin M, Jacquier S, Hamel JF, Nay MA, et al.
Use, timing and factors associated with tracheal intubation in septic shock: a prospective multicentric observational study. Ann Intensive Care.2020;10:62.
30. Xixi NA, Kremmydas P, Xourgia E, Giannopoulou V, Sarri K, Siempos II.
Association between timing of intubation and clinical outcomes of critically ill patients: a meta-analysis. J Crit Care. 2022;71:154062.
31. van den Akker JP, Egal M, Groeneveld JA. Invasive mechanical ventilation as a risk factor for acute kidney injury in the critically ill: a systematic review and meta-analysis. Crit Care. 2013;17:R98.
32. Kuiper JW, Groeneveld ABJ, Slutsky AS, Plotz FB. Mechanical ventilation and acute renal failure. Crit Care Med. 2005;33:1408–15.
33. Singbartl K. Renal-pulmonary crosstalk. Contrib Nephrol. 2011;174:65–70.
34. Bavishi AA, Mylvaganam RJ, Agarwal R, Avery RJ, Cuttica MJ. Timing of
intubation in coronavirus disease 2019: a study of ventilator mechanics, imaging, findings, and outcomes. Crit Care Explor. 2021;3:e0415.
35. Englert JA, Bobba C, Baron RM. Integrating molecular pathogenesis and
clinical translation in sepsis-induced acute respiratory distress syndrome. JCI Insight. 2019;4:e124061.
36. Bauer PR, Kumbamu A, Wilson ME, Pannu JK, Egginton JS, Kashyap R, et al.
Timing of intubation in acute respiratory failure associated with sepsis: a mixed methods study. Mayo Clin Proc. 2017;92:1502–10.
37. Bernet S, Gut L, Baechli C, Koch D, Wagner U, Mueller B, et al. Association
of weekend admission and clinical outcomes in hospitalized patients with sepsis: an observational study. Medicine (Baltimore). 2020;99:e20842.
Источник фотоиллюстрации - www.freepik.com
[DETAIL_PICTURE] => Array
(
[ID] => 6039
[TIMESTAMP_X] => 19.03.2025 16:02:12
[MODULE_ID] => iblock
[HEIGHT] => 784
[WIDTH] => 998
[FILE_SIZE] => 80784
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99
[FILE_NAME] => 2149191363.jpg
[ORIGINAL_NAME] => 2149191363.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => 33d95ff5535e362c5fe1e06e0f0650bd
[VERSION_ORIGINAL_ID] =>
[META] =>
[SRC] => /upload/iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99/2149191363.jpg
[UNSAFE_SRC] => /upload/iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99/2149191363.jpg
[SAFE_SRC] => /upload/iblock/9cf/86trhqiayr5nq2f4jlky8pcr31yfsq99/2149191363.jpg
[ALT] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[TITLE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
)
[DATE_ACTIVE_FROM] => 19.03.2025 00:01:00
[ACTIVE_FROM] => 19.03.2025 00:01:00
[SHOW_COUNTER] => 407
)
[PROPERTIES] => Array
(
[KEYWORDS] => Array
(
[ID] => 1
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Ключевые слова
[ACTIVE] => Y
[SORT] => 100
[CODE] => KEYWORDS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] => 102
[FILE_TYPE] => jpg, gif, bmp, png, jpeg
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] => 830830
[VALUE] => ИВЛ, сепсис,критические состояния, интенсивная терапия, исследование
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => ИВЛ, сепсис,критические состояния, интенсивная терапия, исследование
[~DESCRIPTION] =>
[~NAME] => Ключевые слова
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 64
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Описание
[ACTIVE] => Y
[SORT] => 200
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Описание
[~DEFAULT_VALUE] =>
)
[BROWSER_TITLE] => Array
(
[ID] => 9
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Заголовок окна браузера
[ACTIVE] => Y
[SORT] => 300
[CODE] => BROWSER_TITLE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] => content-articles-property-browser_title
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => Y
[FILTRABLE] => Y
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] => 830831
[VALUE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[~DESCRIPTION] =>
[~NAME] => Заголовок окна браузера
[~DEFAULT_VALUE] =>
)
[MAIN] => Array
(
[ID] => 65
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Показывать на главной странице
[ACTIVE] => Y
[SORT] => 500
[CODE] => MAIN
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => L
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => C
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] => 830881
[VALUE] => да
[DESCRIPTION] =>
[VALUE_ENUM] => да
[VALUE_XML_ID] => Y
[VALUE_SORT] => 500
[VALUE_ENUM_ID] => 1
[~VALUE] => да
[~DESCRIPTION] =>
[~NAME] => Показывать на главной странице
[~DEFAULT_VALUE] =>
)
[vote_count] => Array
(
[ID] => 100
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Количество проголосовавших
[ACTIVE] => Y
[SORT] => 500
[CODE] => vote_count
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Количество проголосовавших
[~DEFAULT_VALUE] =>
)
[vote_sum] => Array
(
[ID] => 101
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Сумма оценок
[ACTIVE] => Y
[SORT] => 500
[CODE] => vote_sum
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Сумма оценок
[~DEFAULT_VALUE] =>
)
[rating] => Array
(
[ID] => 102
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Рейтинг
[ACTIVE] => Y
[SORT] => 500
[CODE] => rating
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Рейтинг
[~DEFAULT_VALUE] =>
)
[FAVORITES] => Array
(
[ID] => 148
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Избранное
[ACTIVE] => Y
[SORT] => 500
[CODE] => FAVORITES
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Избранное
[~DEFAULT_VALUE] =>
)
[LIKE] => Array
(
[ID] => 153
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Понравилось
[ACTIVE] => Y
[SORT] => 500
[CODE] => LIKE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Понравилось
[~DEFAULT_VALUE] =>
)
[SUBTITLE] => Array
(
[ID] => 93
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Подзаголовок
[ACTIVE] => Y
[SORT] => 501
[CODE] => SUBTITLE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Подзаголовок
[~DEFAULT_VALUE] =>
)
[AUTHOR] => Array
(
[ID] => 94
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Автор
[ACTIVE] => Y
[SORT] => 502
[CODE] => AUTHOR
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 830838
)
[VALUE] => Array
(
[0] => 8
)
[DESCRIPTION] => Array
(
[0] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => 8
)
[~DESCRIPTION] => Array
(
[0] =>
)
[~NAME] => Автор
[~DEFAULT_VALUE] =>
)
[QUOTE] => Array
(
[ID] => 95
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Цитата
[ACTIVE] => Y
[SORT] => 503
[CODE] => QUOTE
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Цитата
[~DEFAULT_VALUE] =>
)
[SLIDER] => Array
(
[ID] => 98
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Слайдер
[ACTIVE] => Y
[SORT] => 503
[CODE] => SLIDER
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => F
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] => jpg, gif, bmp, png, jpeg
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => Y
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Слайдер
[~DEFAULT_VALUE] =>
)
[SLIDER_DESC] => Array
(
[ID] => 99
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Слайдер описание
[ACTIVE] => Y
[SORT] => 503
[CODE] => SLIDER_DESC
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Слайдер описание
[~DEFAULT_VALUE] =>
)
[INFO_SOURCES] => Array
(
[ID] => 96
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Информация и источники
[ACTIVE] => Y
[SORT] => 504
[CODE] => INFO_SOURCES
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => Y
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Информация и источники
[~DEFAULT_VALUE] =>
)
[MATERIALS] => Array
(
[ID] => 97
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Материалы к статье
[ACTIVE] => Y
[SORT] => 505
[CODE] => MATERIALS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => F
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => Y
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Материалы к статье
[~DEFAULT_VALUE] =>
)
[SUBJECTS] => Array
(
[ID] => 66
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Тематика
[ACTIVE] => Y
[SORT] => 1000
[CODE] => SUBJECTS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => directory
[USER_TYPE_SETTINGS] => Array
(
[size] => 1
[width] => 0
[group] => N
[multiple] => N
[TABLE_NAME] => b_hlbd_subjects
)
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 830833
[1] => 830834
[2] => 830835
[3] => 830836
[4] => 830837
)
[VALUE] => Array
(
[0] => ivl
[1] => sepsis
[2] => intensivnayaterapiya
[3] => kriticheskiesostoyaniya
[4] => issledovanie
)
[DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
[3] =>
[4] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => ivl
[1] => sepsis
[2] => intensivnayaterapiya
[3] => kriticheskiesostoyaniya
[4] => issledovanie
)
[~DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
[3] =>
[4] =>
)
[~NAME] => Тематика
[~DEFAULT_VALUE] =>
)
[COMMENTS_COUNT] => Array
(
[ID] => 103
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Количество комментариев
[ACTIVE] => Y
[SORT] => 5010
[CODE] => COMMENTS_COUNT
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Количество комментариев
[~DEFAULT_VALUE] =>
)
[FB2] => Array
(
[ID] => 173
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => FB2
[ACTIVE] => Y
[SORT] => 5020
[CODE] => FB2
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => F
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] => fb2
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => FB2
[~DEFAULT_VALUE] =>
)
[ADD_DATES] => Array
(
[ID] => 207
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Дата добавления материалов
[ACTIVE] => Y
[SORT] => 5030
[CODE] => ADD_DATES
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] => Date
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] =>
[VALUE] =>
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] =>
[~DESCRIPTION] =>
[~NAME] => Дата добавления материалов
[~DEFAULT_VALUE] =>
)
[LENGHT] =>
[VIDEO_PREVIEW] =>
[VIDEO_FULL] =>
)
[DISPLAY_PROPERTIES] => Array
(
[MAIN] => Array
(
[ID] => 65
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Показывать на главной странице
[ACTIVE] => Y
[SORT] => 500
[CODE] => MAIN
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => L
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => C
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] => a:0:{}
[HINT] =>
[PROPERTY_VALUE_ID] => 830881
[VALUE] => да
[DESCRIPTION] =>
[VALUE_ENUM] => да
[VALUE_XML_ID] => Y
[VALUE_SORT] => 500
[VALUE_ENUM_ID] => 1
[~VALUE] => да
[~DESCRIPTION] =>
[~NAME] => Показывать на главной странице
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => да
)
[AUTHOR] => Array
(
[ID] => 94
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Автор
[ACTIVE] => Y
[SORT] => 502
[CODE] => AUTHOR
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => N
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 1
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => UserID
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 830838
)
[VALUE] => Array
(
[0] => 8
)
[DESCRIPTION] => Array
(
[0] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => 8
)
[~DESCRIPTION] => Array
(
[0] =>
)
[~NAME] => Автор
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => [8] (info@sepsisforum.ru) Команда Сепсис Форума
)
[SUBJECTS] => Array
(
[ID] => 66
[TIMESTAMP_X] => 2025-08-13 01:26:24
[IBLOCK_ID] => 2
[NAME] => Тематика
[ACTIVE] => Y
[SORT] => 1000
[CODE] => SUBJECTS
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => Y
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => Y
[VERSION] => 1
[USER_TYPE] => directory
[USER_TYPE_SETTINGS] => Array
(
[size] => 1
[width] => 0
[group] => N
[multiple] => N
[TABLE_NAME] => b_hlbd_subjects
)
[HINT] =>
[PROPERTY_VALUE_ID] => Array
(
[0] => 830833
[1] => 830834
[2] => 830835
[3] => 830836
[4] => 830837
)
[VALUE] => Array
(
[0] => ivl
[1] => sepsis
[2] => intensivnayaterapiya
[3] => kriticheskiesostoyaniya
[4] => issledovanie
)
[DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
[3] =>
[4] =>
)
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Array
(
[0] => ivl
[1] => sepsis
[2] => intensivnayaterapiya
[3] => kriticheskiesostoyaniya
[4] => issledovanie
)
[~DESCRIPTION] => Array
(
[0] =>
[1] =>
[2] =>
[3] =>
[4] =>
)
[~NAME] => Тематика
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Array
(
[0] => ИВЛ
[1] => Сепсис
[2] => Интенсивная терапия
[3] => Критические состояния
[4] => Исследование
)
)
)
[IBLOCK] => Array
(
[ID] => 2
[~ID] => 2
[TIMESTAMP_X] => 13.08.2025 01:26:24
[~TIMESTAMP_X] => 13.08.2025 01:26:24
[IBLOCK_TYPE_ID] => articles
[~IBLOCK_TYPE_ID] => articles
[LID] => s1
[~LID] => s1
[CODE] => articles
[~CODE] => articles
[API_CODE] =>
[~API_CODE] =>
[NAME] => Статьи
[~NAME] => Статьи
[ACTIVE] => Y
[~ACTIVE] => Y
[SORT] => 200
[~SORT] => 200
[LIST_PAGE_URL] => /library/articles/
[~LIST_PAGE_URL] => /library/articles/
[DETAIL_PAGE_URL] => /library/articles/#ELEMENT_CODE#/
[~DETAIL_PAGE_URL] => /library/articles/#ELEMENT_CODE#/
[SECTION_PAGE_URL] => /articles/#SECTION_CODE#/
[~SECTION_PAGE_URL] => /articles/#SECTION_CODE#/
[CANONICAL_PAGE_URL] =>
[~CANONICAL_PAGE_URL] =>
[PICTURE] =>
[~PICTURE] =>
[DESCRIPTION] => Статьи
[~DESCRIPTION] => Статьи
[DESCRIPTION_TYPE] => html
[~DESCRIPTION_TYPE] => html
[RSS_TTL] => 24
[~RSS_TTL] => 24
[RSS_ACTIVE] => Y
[~RSS_ACTIVE] => Y
[RSS_FILE_ACTIVE] => N
[~RSS_FILE_ACTIVE] => N
[RSS_FILE_LIMIT] =>
[~RSS_FILE_LIMIT] =>
[RSS_FILE_DAYS] =>
[~RSS_FILE_DAYS] =>
[RSS_YANDEX_ACTIVE] => N
[~RSS_YANDEX_ACTIVE] => N
[XML_ID] => content-articles
[~XML_ID] => content-articles
[TMP_ID] => 79a4a50658ff380feeea3c1c690acaa8
[~TMP_ID] => 79a4a50658ff380feeea3c1c690acaa8
[INDEX_ELEMENT] => Y
[~INDEX_ELEMENT] => Y
[INDEX_SECTION] => Y
[~INDEX_SECTION] => Y
[WORKFLOW] => N
[~WORKFLOW] => N
[BIZPROC] => N
[~BIZPROC] => N
[SECTION_CHOOSER] => L
[~SECTION_CHOOSER] => L
[LIST_MODE] =>
[~LIST_MODE] =>
[RIGHTS_MODE] => S
[~RIGHTS_MODE] => S
[SECTION_PROPERTY] => Y
[~SECTION_PROPERTY] => Y
[PROPERTY_INDEX] => I
[~PROPERTY_INDEX] => I
[VERSION] => 1
[~VERSION] => 1
[LAST_CONV_ELEMENT] => 0
[~LAST_CONV_ELEMENT] => 0
[SOCNET_GROUP_ID] =>
[~SOCNET_GROUP_ID] =>
[EDIT_FILE_BEFORE] =>
[~EDIT_FILE_BEFORE] =>
[EDIT_FILE_AFTER] =>
[~EDIT_FILE_AFTER] =>
[SECTIONS_NAME] => Разделы статей
[~SECTIONS_NAME] => Разделы статей
[SECTION_NAME] => Раздел статей
[~SECTION_NAME] => Раздел статей
[ELEMENTS_NAME] => Статьи
[~ELEMENTS_NAME] => Статьи
[ELEMENT_NAME] => Статья
[~ELEMENT_NAME] => Статья
[REST_ON] => N
[~REST_ON] => N
[FULLTEXT_INDEX] => N
[~FULLTEXT_INDEX] => N
[EXTERNAL_ID] => content-articles
[~EXTERNAL_ID] => content-articles
[LANG_DIR] => /
[~LANG_DIR] => /
[SERVER_NAME] => sepsisforum.ru
[~SERVER_NAME] => sepsisforum.ru
)
[SECTION] => Array
(
[PATH] => Array
(
)
)
[SECTION_URL] =>
[META_TAGS] => Array
(
[TITLE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[BROWSER_TITLE] => Влияние сроков проведения инвазивной искусственной вентиляции легких у пациентов с сепсисом: многоцентровое когортное исследование
[KEYWORDS] => ИВЛ, сепсис,критические состояния, интенсивная терапия, исследование
[DESCRIPTION] =>
)
)




