Связь между временем госпитализации в отделение неотложной помощи и соблюдением алгоритмов лечения "the Surviving Sepsis Campaign» у пациентов с септическим шоком
You et al. Critical Care (2022) 26:43
Исследование
Связь между временем госпитализации в отделение неотложной помощи и соблюдением алгоритмов лечения "the Surviving Sepsis Campaign» у пациентов с септическим шоком.
Перевод оригинальной статьи «Relationship between time of emergency department admission and adherence to the Surviving Sepsis Campaign bundle in patients with septic shock»
Авторы: Je Sung You, Yoo Seok Park, Sung Phil Chung, Hye Sun Lee, Soyoung Jeon, Won Young Kim, Tae Gun Shin, You Hwan Jo, Gu Hyun Kang, Sung Hyuk Choi, Gil Joon Suh, Byuk Sung Ko, Kap Su Han, Jong Hwan Shin, Taeyoung Kong от имени Корейского общества шока (Korean Shock Society [KoSS])
Department of Emergency Medicine, Yonsei University College of Medicine, 211, Eonju-ro, Gangnam-gu, Seoul 06273, Republic of Korea.
Department of Research Affairs, Biostatistics Collaboration Unit, Yonsei University College of Medicine, Seoul 06273, Republic of Korea.
Department of Emergency Medicine, University of Ulsan College of Medicine, Asan Medical Center, Seoul, Republic of Korea.
Department of Emergency Medicine, Samsung Medical Center, Sungkyunkwan University School of Medicine, Seoul, Republic of Korea.
Department of Emergency Medicine, Seoul National University Bundang Hospital, Seongnam, Republic of Korea.
Department of Emergency Medicine, Hallym University College of Medicine, Seoul, Republic of Korea.
Department of Emergency Medicine, Guro Hospital, Korea University Medical Center, Seoul, Republic of Korea.
Department of Emergency Medicine, Seoul National University College of Medicine, Seoul, Republic of Korea.
Department of Emergency Medicine, College of Medicine, Hanyang University, Seoul, Republic of Korea.
Department of Emergency Medicine, Korea University Anam Hospital, Seoul, Republic of Korea.
Department of Emergency Medicine, Seoul National University Boramae Medical Center, Seoul, Republic of Korea.
University of Ulsan College of Medicine, Asan Medical Center, Seoul, Republic of Korea.
Samsung Medical Center, Sungkyunkwan University School of Medicine, Seoul, Republic of Korea.
Seoul National University Bundang Hospital, Seongnam, Republic of Korea.
Yonsei University College of Medicine, Seoul, Republic of Korea.
University College of Medicine, Seoul, Republic of Korea.
Guro Hospital, Korea University Medical Center, Seoul, Republic of Korea.
Seoul National University Hospital, Seoul, Republic of Korea.
College of Medicine, Hanyang University, Seoul, Republic of Korea.
Korea University Anam Hospital, Seoul, Republic of Korea.
Seoul National University Boramae Medical Center, Seoul, Republic of Korea.
Keywords: Sepsis, Septic shock, Off-hour effect, Surviving Sepsis Campaign
Ключевые слова: сепсис, септический шок
Введение
Каждый год в среднем около 850 000 пациентов поступают в отделения неотложной помощи госпиталей США с сепсисом и септическим шоком [1]. The Surviving Sepsis Campaign (SSC), созданная для улучшения клинических исходов пациентов с сепсисом, разработала и утвердила международное клиническое руководство по менеджменту сепсиса и септического шока [2, 3]. В клиническом руководстве содержится алгоритм (англ. bundle) лечения сепсиса, включающий в себя интенсивную инфузионную терапию, своевременное и надлежащее назначения антибиотиков сразу после взятия проб крови на микробиологическую культуру, использование вазопрессоров для поддержания артериального давления и количественные значения концентрации сывороточного лактата [4]. Для пациентов с сепсисом соблюдение требований алгоритма лечения SSC остается краеугольным камнем улучшения качества лечения и, соответственно, клинических исходов [3].
Ночное время суток в силу определенных и неопределенных условий обычно определяется как увеличение риска летальности при разнообразных заболеваниях и состояниях по причине так называемого «выпавшего часа» (англ. off-hour) при поступлении пациента [5—7]. Например, во множестве исследований показаны неблагоприятные эффекты «выпавшего часа» при поступлении пациента в госпиталь в ночное время на точность диагностики, на выбор терапии и клинические исходы при тяжелых заболеваниях, зависящих от своевременного вмешательства, к которым можно отнести политравму, инфаркт миокарда, острое нарушение мозгового кровообращения [8]. По сравнению с дневными часами, ночное время в госпиталях характеризуется снижением количества квалифицированного медицинского персонала, снижением возможностей медицинского обслуживания и снижением ресурсов, включая сюда и снижение количества узкоспециализированных специалистов [8—10]. К тому же, на своевременность диагностики сепсиса может оказывать влияние скученность пациентов в отделении неотложной помощь в ночное время, а ведь большинство требований алгоритма лечения сепсиса очень чувствительны ко времени [11]. В многоцентровом исследовании пациентов с сепсисом в отделении неотложной помощи (ED) показано, что скученность пациентов в ED ассоциируется с более поздней оценкой пациентов и с более поздним назначением антибиотиков [11]. Кроме того, наблюдались суточные колебания загруженности ED, при этом наименьшая заполняемость приходилась на период с полуночи до раннего утра [11, 12].
Принимая во внимание все эти противоречивые факторы, остается дискутабельным насколько поступление пациента в ночное время может неблагоприятно влиять на соблюдение протоколов лечения сепсиса SSC,. Результаты нескольких исследований, в которых изучались связи между адекватностью терапии пациентов с сепсисом и временем поступления этих пациентов в ED, остаются противоречивыми [13]. Все вышеперечисленное стало причиной проведения этого большого, многоцентрового исследования для изучения степени соблюдения алгоритмов SSC-3 в дневное и ночное время при поступлении пациентов в ED, а также клинического влияния степени соблюдения алгоритмов на летальность у пациентов с септическим шоком.
Методы
Дизайн исследования и популяция
Мы провели обсервационное исследование, используя для этого проспективный многоцентровой регистр данных по септическому шоку, предоставленный Корейским обществом шока (the Korean Shock Society [KoSS]), в отношении пациентов, которым проводилось лечение с ноября 2015 года по декабрь 2017 года. Web-Регистр септического шока KoSS проспективно собирает данные о пациентах с септическим шоком, которые поступают в ED 11 клинических госпиталей Южной Кореи, начиная с октября 2015 года [14—16]. Все данные собираются с использованием стандартизированной web-формы сообщений о случае при участии научных координаторов, находящихся в каждом из 11 клинических госпиталей. Каждая форма содержит около 200 переменных и включает в себя клинические характеристики, лабораторные данные, данные о лечебных вмешательствах, клинические исходы пациентов, которым проводилась терапия септического шока [16]. Дизайн исследования был рассмотрен и одобрен институциональными наблюдательными советами отдельных участвующих учреждений до начала сбора данных. В исследование были включены пациенты старше 18 лет и которые отвечали критериям включения. Внедрение регистра KoSS началось до публикации критериев Сепсис-3, так что критерии включения базировались на очевидной рефрактерной гипотензии или гиперлактатемии у пациентов с подозрением на инфекцию или с подтвержденной инфекцией. В этом исследовании мы определяли гипотензию, как систолическое давление (СиАД) < 90 мм Hg, среднее артериальное давление (САД) < 65 мм Hg, или снижение СиАД более чем на 40 мм Hg. Рефракторная гипотензия определялась как персистирующая гипотензия, сохраняющаяся после адекватного болюса инфузионных растворов (20—30 мл/кг или не менее 1 л кристаллоидного раствора, введенного в течение 30 мин) или как необходимость во введении вазопрессоров после интенсивной инфузионной терапии [14—16]. Гипоперфузия определялась как концентрация сывороточного лактата ≥ 4 ммоль/л [14—16].
Пациенты не включались в исследование в случаях: их не было в регистре KoSS; которые не отвечали критериям включения после 6 часов нахождения в ED; пациенты, переведенные из других лечебных учреждений; пациенты, которые были переведены в другие лечебные учреждения из ED; пациенты с требованием «не проводить реанимационные мероприятия». KoSS был создан в 2013 году, когда в Южной Корее был внедрен 6-ти часовой протокол SSC, как стандартный протокол менеджмента сепсиса в ED. Для минимизации несоответствий, связанных с применением разных протоколов, мы исключили пациентов, отвечающих критериям включения после 6 часов нахождения их в ED.
Сбор данных
Мы собирали все демографические и клинические данные от всех субъектов данного исследования, включая сюда возраст, пол, анамнез, начальные показатели жизненно важных параметров, данные лабораторных тестов на момент поступления в ED, оценки по шкале последовательной оценки органной недостаточности (SOFA) и по шкале APACHE II, терапевтические вмешательства и клинические исходы.
Соблюдение индивидуальных компонентов алгоритма SSC также фиксировалось, сами компоненты включали в себя: количественное определения уровня сывороточного лактата, клиренс сывороточного лактата, длительность между первым и вторым измерением концентрации сывороточного лактата, интенсивная инфузионная терапия, применение вазопрессоров для поддержания среднего артериального давления ≥ 65 мм Hg, взятие проб крови и других тканей на микробиологические посевы, назначение антибиотиков. Дневное и ночное время были определены на основе средней дежурной смены, которые являются временем с наибольшим изменением количества медицинского персонала в приемном отделении 11 участвующих учреждений. Включенные в исследование пациенты были классифицированы на две группы, основываясь на времени их поступления в ED — дневное время с 09:00 до 18:59 и ночное время с 19:00 до 08:59.
Дополнительно мы собрали информацию о количестве пациентов в ED на момент поступления пациентов с сепсисом, основываясь на данных Корейской национальной информационной системы отделения неотложной помощи (the Korea National Emergency Department Information System [NEDIS]) [17]. NEDIS — общенациональная государственная система, которая собирает клинические и административные данные из всех отделений неотложной помощи, согласно данным Министерства здравоохранения и социального обеспечения Южной Кореи. NEDIS содержит следующие данные о пациенте: пол, возраст, тип страховки, транспортные средства, уровень сознания при поступлении, неотложные оперативные процедуры, переменные времени (посещение, выписка и госпитализация), потребность в интенсивной терапии, состояние после обращения в отделение неотложной помощи, пребывание в стационаре после госпитализации и окончательные результаты (информация о выписке, переводе и смерти) [18]. Чтобы определить доступную информацию об инфраструктуре в расчете на рабочее время для 11 участвующих учреждений, мы определили объем пациентов, посещающих отделение неотложной помощи, и соотношение пациентов/медицинского персонала в зависимости в зависимости от времени поступления.
Клинические исходы
Первичным исходом стало завершение алгоритма SSC-3, что включает в себя измерение сывороточного лактата, взятие проб крови на микробиологические посевы до начала введения антибиотиков, надлежащее назначение антибиотиков широкого спектра действия, надлежащее проведение нагрузки жидкостью у пациентов со средним артериальным давлением ниже 65 мм Hg и/или с концентрацией лактата 4 ммоль/л и более [13]. Вторичными исходами стало соблюдение индивидуальных компонентов алгоритма SSC-3. Коэффициент соблюдения алгоритма SSC-3 рассчитывался на основании времени поступления в ED. Также анализу подверглись госпитальная летальность и 28-дневная летальность.
Статистический анализ
Демографические и клинические данные представлены в виде медианных значений с межквартильными диапазонами, средними значениями ± стандартные отклонения (SD), процентами или частотами, в зависимости от обстоятельств. Непрерывные переменные сравнивались с использованием двух-выборочных t-тестов или U-тестов Манна-Уитни для параметрических и непараметрических переменных, соответственно. Категориальные переменные сравнивались с использованием точных тестов Хи-квадрат или теста Фишера. Отсутствующие данные не заменялись. Для оценки взаимосвязи между клиническими характеристиками и соблюдением отдельных компонентов алгоритма SSC были проведены однопараметрические анализы. Чтобы выявить независимые факторы, влияющие на соблюдение отдельных компонентов алгоритма, был проведен многофакторный логистический регрессионный анализ, интегрирующий основные ко-варианты, выявленные в результате одномерного анализа (для выявления независимых факторов, влияющих на соблюдение полного комплекта алгоритма SSC по дневным и ночным поступлениям пациентов). Мы провели стратифицированную логистическую регрессию (слои: госпиталь), используя госпитали в качестве факторов стратификации и исходя из предположения, что каждому госпиталю присущи разные характеристики и основные риски. Этот анализ также показал, что согласно полученным результатам поступление пациента в ED в ночное время имело независимую связь с улучшением показателей в группе SSC. В зависимости от тяжести заболевания, мы провели анализ чувствительности для того, чтобы выявить различия в соблюдении алгоритма SSC в зависимости от тяжести заболевания. Мы разделили пациентов на подгруппы следующим образом: оценка по шкале SOFA < 8 или оценка по шкале SOFA ≥ 8 и уровень лактата < 4 или уровень лактата ≥ 4. Мы выявили связь между госпитализацией в ночное время и соблюдением алгоритма SSC. Используя одномерный и многомерный регрессионный анализы пропорциональных рисков Кокса, независимые прогностические факторы, связанные с госпитальной и 28-дневной летальностью были определены на основе показателей соблюдения отдельных компонентов алгоритма SSC. Кривые выживаемости Каплана-Мейера и логарифмический ранговый критерий использовались для выявления значимых взаимосвязей между соблюдением 3-часового алгоритма SSC, госпитальной легальностью и 28-дневной летальностью. Результаты выражаются в виде отношения шансов (ORs) или отношения рисков (HR) и 95% доверительных интервалов (CI). Статистический анализ проводили с использованием SAS версии 9.2 (SAS Institute Inc., Кэри, Северная Каролина) и статистического программного обеспечения MedCalc версии 16.4.3 (MedCalc Software bvba, Остенде, Бельгия). Значения p <0,05 считались статистически значимыми.
Результаты
Характеристики участников
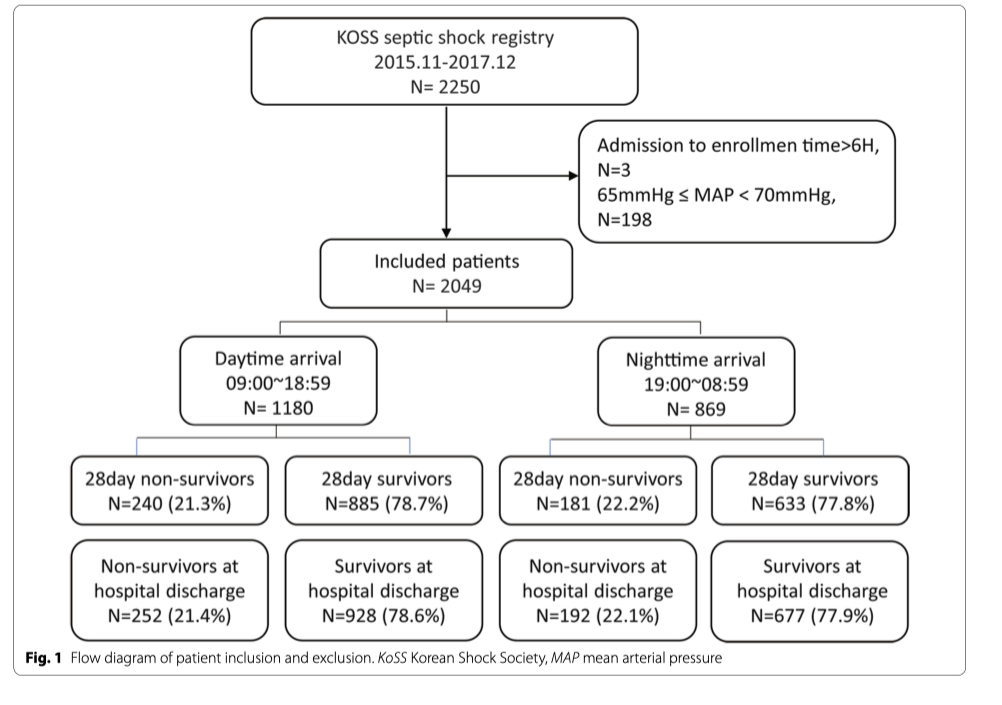
Во время периода исследования в регистре KoSS были доступны данные 2347 пациентов. Из анализа были исключены 298 пациентов согласно предустановленным критериям. После чего в исследование было включено 2049 пациентов с септическим шоком. Данные об этих пациентах показаны на рисунке 1.
Все включенные пациенты были стратифицированы в зависимости от времени поступления в ED — день (1180; 58%) и ночь (869; 42%). В таблице 1 показано сравнение клинических характеристик пациентов с септическим шоком между поступившими в ED днем и ночью. Между этими двумя группами нет существенных различий в терминах возраст, пол, оценка по шкалам SOFA и APACHE II, частота перевода в отделение интенсивной терапии (ОИТ), госпитальная и 28-дневная летальность (Таб.1). Стандартизированный сепсис-протокол применяется в девяти из 11 госпиталей (Additional file 1: Table S1). Но при этом в этих двух госпиталях мониторируется своевременность назначения антибиотиков в соответствии с требованиями медицинского страхования Южной Кореи, а также имеется высокое соответствие своевременным измерениям концентрации лактата, взятие проб крови на микробиологические посевы даже без наличия стандартизированного сепсис-протокола. Однако, здесь наблюдается низкое соответствие временным требованиям по инфузионной терапии и назначению вазопрессоров. Независимо от наличия или отсутствия стандартизированного сепсис-протокола, не было найдено разницы в соблюдении полного алгоритма SSC (Additional file 1: Table S2)&
Поток пациентов в ED во дневное время (n=74,929/ час, 5.2%/час) был значительно большим по сравнению с потоком пациентов в ED в ночное время (n = 50,773/h, 3.9%/h; p < 0.001). В дополнительных материалах эти потоки представлены более подробно (Additional file 1: Table S3).
Инфраструктура согласно времени и выполнение алгоритма SSC
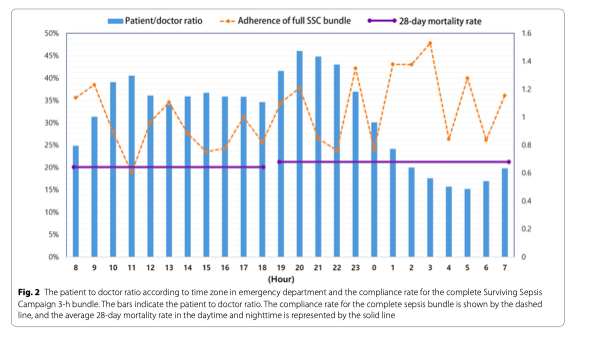
В таблице 1 и на рисунке 2 показано частота визитов пациентов в ED и соотношение пациенты/медицинский штат, коэффициент соблюдения алгоритма SSC и частота летальности в 11 госпиталях согласно временным зонам (Таб. 1; Рис. 2). Видна существенная разница между днем и ночью в соотношении пациенты/медицинский штат, когда днем отношение пациенты/врачи и пациенты/медицинские сестры намного выше. (Таб.1 и Additional file 1: Table S4). Количество коек в ED и в ОИТ в каждом госпитале показано в дополнительных материалах (Additional file 1: Table S1). Все 11 госпиталей являются клиническими базами и локальными медицинскими центрами неотложной помощи.
Связь между временем поступления в ED и соблюдением 3-х часового протокола SSC.
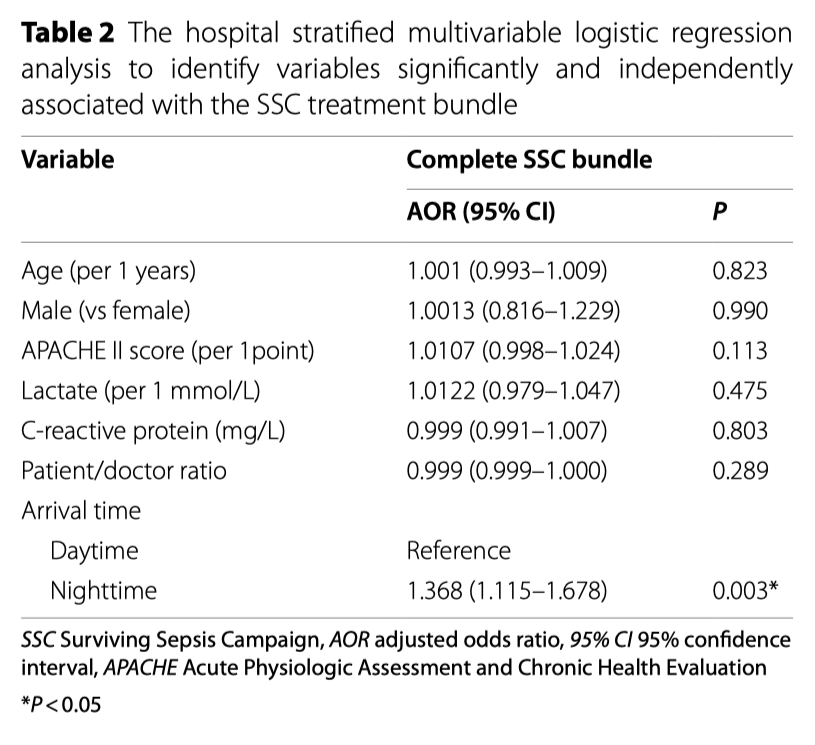
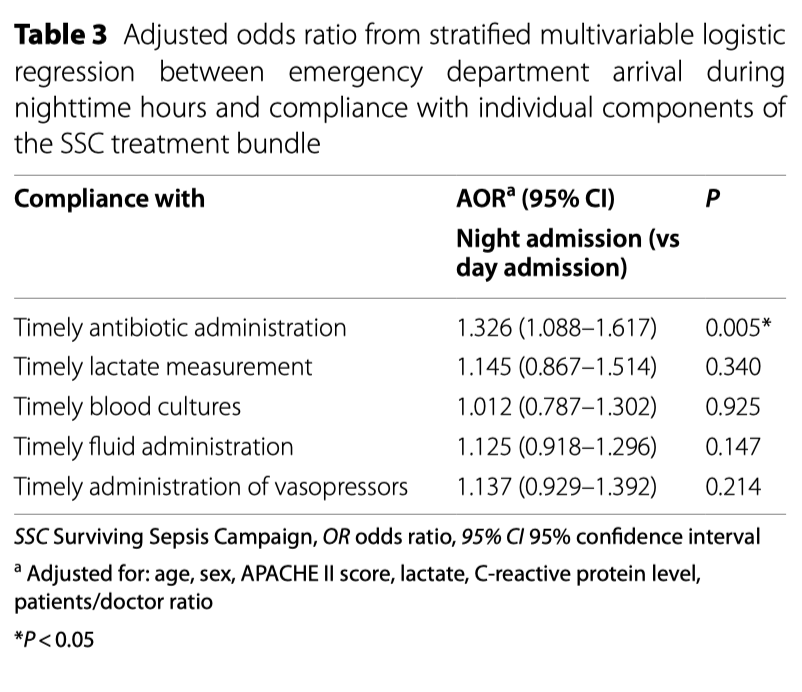
У пациентов, поступивших в ED в ночное время, было более частое соблюдение своевременности назначения антибиотиков по сравнению с пациентами, поступившими в дневное время, при этом коэффициент соблюдения протокола по отношению к его компонентам не различается между двумя группами. Основываясь на этих результатах, время поступления пациента в ED оказывает влияние на соблюдение 3-часового алгоритма SSC (Таб. 1). Однофакторный логистический регрессионный анализ показал, что поступление в ED в ночное время было связано с более высоким соблюдением требования о быстрой инфузионной терапии, своевременного введения антибиотиков и завершением алгоритма SSC (Additional file 1: Table S6). В тоже время, поступление в ED в ночное время не было связано со своевременным взятием образцов крови на микробиологические посевы, с введением вазопрессоров и измерением лактата (Additional file 1:Table S7). Многофакторный логистический регрессионный анализ, после корректировки на вмешивающие факторы, показал, что по сравнению с пациентами, поступившими в дневное время, у пациентов, поступивших в ночное время выше шансы соблюдения требований протокола по введению антибиотиков в течение первых трех часов (djOR, 1.326; 95% CI, 1.088–1.617, p = 0.005) и выше шансы на полное соблюдение всего трехчасового алгоритма SSC (adjOR, 1.368; 95% CI, 1.115–1.678; p = 0.003) (Таб. 2 и 3).
Связь между соблюдением 3-х часового алгоритма SSC и тяжестью заболевания
Были выявлены значительные и независимые связи между показателями эффективности выполнения 3-х часового алгоритма SSC и ночным поступлением при оценке по шкале SOFA < 8 баллов и при концентрации лактата < 4 ммоль/л. Не было независимых связей между показателями эффективности при выполнении 3-часового протокола при ночном поступлении при оценке по шкале SOFA ≥ 8 баллов и при уровне лактата ≥ 4 ммоль/л (Additional file 1: Table S8). Анализ чувствительности показал, что время поступления оказало более сильное влияние на показатели эффективности при выполнении 3-часового алгоритма SSC в группе пациентов с менее выраженной тяжестью состояния, но такого влияния не было при более тяжелом состоянии пациента.
Связь между соблюдением 3-часового алгоритма SS и клиническими исходами
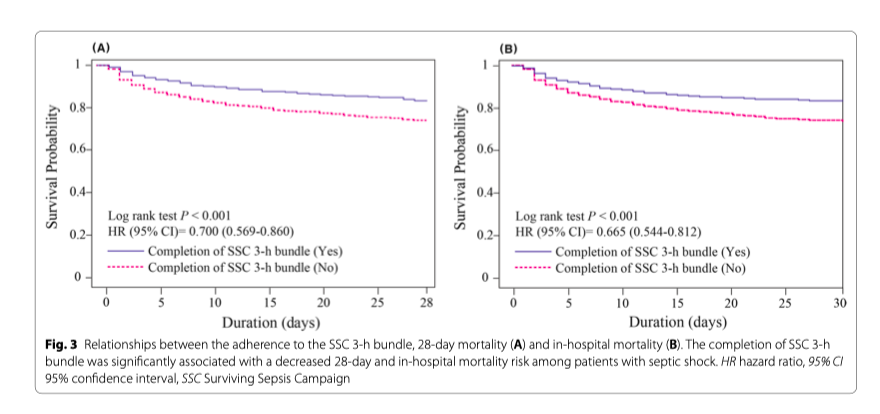
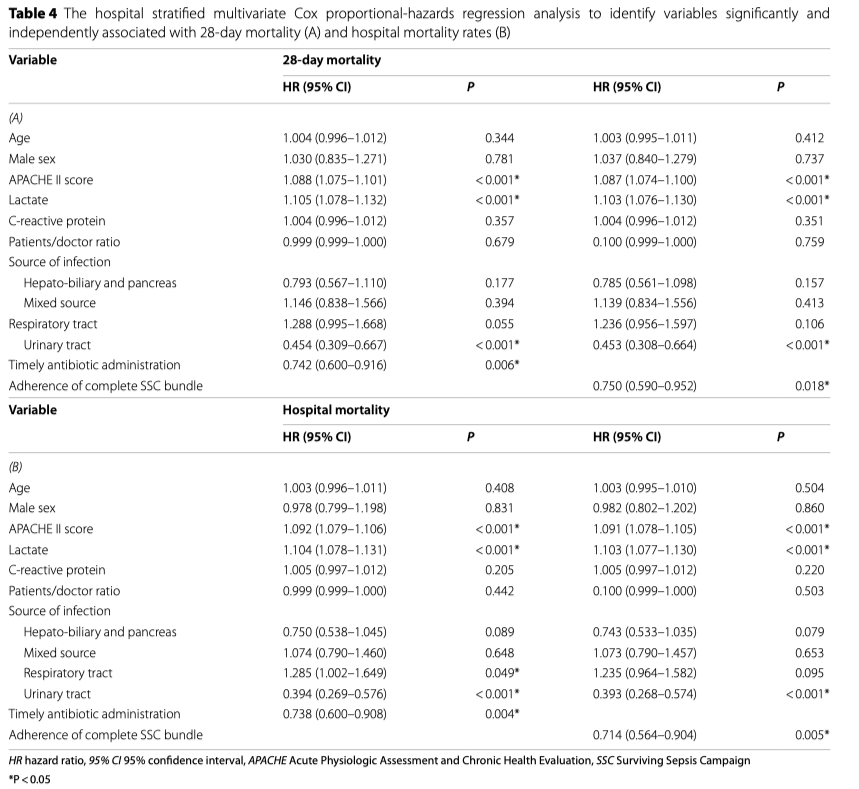
Всего 452 (20,1%) пациента умерли в течение 28 дней после поступления в ED и 476 пациентов (21,2%) умерли во время госпитализации. Однофакторный анализ показал значительные различия в соблюдении полного алгоритма SSC у которых развилась и не развилась 28-дневная и госпитальная летальность (Additional file 1: Table S9). В многомерном регрессионном анализе пропорциональных рисков Cox, отношения рисков для групп «Ночь» и «День» в отношении 28-дневной летальности и госпитальной летальности составили: для полного 3-часового алгоритма SSC — 0,750 (95% CI 0,590–0,952, p = 0,018) и 0,714 (95% CI 0,564–0,904, p = 0,005), соответственно; для своевременного введения антибиотиков в течение 3 ч — 0,742 (95% ДИ 0,600–0,916, p = 0,006) и 0,738 (95% ДИ 0,6000,908, p = 0,004) (Таб. 4). Хотя оказание неотложной помощи днем и ночью не отличалась по летальности, своевременное соблюдение полного 3-часового алгоритма и назначение антибиотиков достоверно ассоциировалось со снижением показателей 28-дневной и госпитальной летальности (Рис. 3).
Обсуждение
Первичной целью этого исследования стало изучение разницы в соблюдении 3-часового алгоритма лечения SSC в зависимости от времени поступления пациента в ED. Основные результаты — пациенты с септическим шоком, поступающие в ED в ночное время, с большей вероятностью получат своевременное назначение антибиотиков, а алгоритм лечения SSC будет выполнен по сравнению с пациентами, поступающими в ED в дневное время. Но эти результаты, что основаны на анализе проспективно собранных многоцентровых данных, касающихся менеджмента септического шока, противоречат данным, которые были получены при изучении других заболеваний, когда неблагоприятные клинические исходы и более высокий риск летальности связан с ночным поступлением пациентов, при котором большую роль играют эффекты «выпадающего часа» (off-hour effects) [8].
В этом исследовании указывается на важность относительного количества медицинского персонала как ключевого фактора лучшего соблюдения алгоритма лечения SSC при менеджменте септического шока. В этом исследовании показано, что как общий поток пациентов в ED, так и отношение количества пациентов к количеству медицинского персонала в дневное время выше по сравнению с ночным временем. В нескольких исследованиях указывается на перегруженность ED, что ведет к задержке менеджмента сепсиса [11, 19]. Например, в исследовании Shin et al. [19] сообщалось, что чрезмерная загруженность ED существенно снижает не только соблюдение алгоритма назначения инфузионной терапии, но и своевременное выполнение всех компонентов алгоритма лечения пациентов с тяжелым сепсисом. В большом когортном исследовании, что было проведено Peltan et al. [11], сообщалось, что увеличение загруженности ED на 10% в значительной степени ассоциировано с 4-минутной задержкой в назначении антибиотиков (время «от двери до первого введения антибиотика) и на 10% увеличивает вероятность несвоевременного назначения антибиотиков в течение первых трёх часов после поступления. Несмотря на то, что коэффициент загруженности ED невозможно было оценить по причине ретроспективного характера настоящего исследования, мы все же смогли изучить как количество пациентов, посещающих отделение неотложной помощи, так и количество работающего медицинского персонала за каждый период времени. При том, что большинство учреждений внедрили стандартные SSC протоколы лечения, количество пациентов, поступающих в ED в дневное время, было на 35% больше, чем количество пациентов, поступающих в ED в ночное время, что может объяснить снижение соблюдения 3-часового алгоритма лечения SSC в дневное время. Это согласуется с результатами исследования, проведённого в Португалии, и в котором было показано, что снижение числа пациентов привело к повышению доступности медицинского персонала, что, в свою очередь, позволило быстрее вводить антибиотики и инфузии вазопрессоров [20].
За годы, прошедшие с первой публикации SSC в 2002 году, в менеджмент сепсиса было внесено множество изменений, включая сюда внедрение более простых и стандартизированных терапевтических стратегий [21, 22]. Большинство госпиталей, принявших участие в этом исследовании, внедрили у себя протокол «Code Sepsis», основанный на рекомендациях международных клинических руководств и национальных медицинских властей. Стандартизированный протокол менеджмента сепсиса обязателен к выполнению в независимости от времени поступления пациента в госпиталь, от характеристик лечащего врача и уровня его компетенции [22]. Следовательно, внедрение протокола лечения сепсиса, основанного на рекомендациях SSС, могло сгладить эффект ночного времени в нашем исследовании.
Заслуживает внимания то, что в нашем анализе более высокое соблюдение алгоритма лечения SSC в ночное время было заметно у пациентов с относительно менее тяжелым течением заболевания, но при этом не было найдено каких-либо различий в показателях эффективности при выполнении полного алгоритма SSC между дневным и ночным поступлениями у пациентов с более тяжелым течением заболевания. Предполагается, что в ночное время медицинский персонал старается поддерживать строгое управление, несмотря на снижение своей численности. Наш результат согласуется с предыдущими исследованиями о том, что медицинский персонал, как правило, поддерживает более высокий уровень мониторинга в группе пациентов с более тяжелым течение заболевания [23].
До настоящего времени не было показано какой-либо очевидной связи между временем (ночь или день) лечения и соблюдения алгоритма SSC у пациентов с септическим шоком. Независимо от того, внедрен или нет алгоритм SSC, следует пересмотреть организационные факторы для того, чтобы лучше понять наблюдаемые связи и улучшить соблюдение рекомендаций по лечению сепсиса. Ретроспективное исследование пациентов отделения интенсивной терапии показало, что соблюдение 6-часового алгоритма SSC было выше в ночное время [20], что согласуется с нашими данными. Однако это исследование не предоставило информации о точном количестве пациентов, пролеченных в каждый период времени, хотя авторы его предположили, что возможным объяснением результатов может быть тот факт, что меньшее количество пациентов, поступивших в отделение ED в ночное время, имели доступ к тому же количеству медсестер, что и пациенты, поступившие днем [20]. В другом исследовании, проведенном Matsumura et al [10], сообщалось, что ни ночное время, ни выходные дни не были ассоциированы с увеличением госпитальной летальности пациентов с сепсисом. Более того, авторы показали, что время до первого введения антибиотиков в ночное время было короче по сравнению с дневным временем, что, возможно, снижало эффекты ночного «выпадающего часа» при лечении сепсиса, а количество пациентов с сепсисом в дневное время вдвое превышало количество пациентов с сепсисом в ночное время, что снижало нагрузку на ночной медицинский персонал [10].
В противоположность нашим результатам, Ranzani et al. [13] сообщили, что у пациентов, лечение которым проводилось в дневное время, чаще измерялся уровень сывороточного лактата, раньше вводились антибиотики и было более высокое соблюдение 3-часового алгоритма SSC. Объяснением этому может быть следующее. Во-первых, в это исследование были включены не только пациенты ED, но и пациенты общих палат и отделений интенсивной терапии (ОИТ). В отличие от ED, в палатах и ОИТ в ночное время соотношение пациенты/доктор (П/Д) и пациент/медицинская сестра (П/М) более высокое, чем в дневное время. В госпиталях общего профиля палаты и отделения интенсивной терапии могут работать гибко, несмотря на уменьшение количества работающего персонала в ночное время, а количество госпитализированных пациентов между дневным и ночным временем существенно не меняется. Таким образом, общее укомплектование палаты и отделения интенсивной терапии в отношении соотношения П/Д и П/М в зависимости от дня или ночи может привести к эффекту, противоположному эффекту отделения неотложной помощи. Во-вторых, в целом отделение неотложной помощи поддерживает относительно постоянный уровень наблюдения за всеми пациентами, независимо от времени пребывания. В общей палате может случиться более низкий уровень наблюдения за пациентом в ночное время по сравнению с ED [24]. Кроме того, в ED круглосуточно дежурят несколько врачей. В общей палате качество помощи, скорее всего, ухудшится из-за снижения оперативной доступности врача в ночное время [24]. В-третьих, своевременное соблюдение полного алгоритма SSC может быть критическим показателем для ED, влияющим на рейтинг, финансирование и поддержку национального страхования [25]. В результате администрация ED может быть особенно чувствительна к этому вопросу по сравнению с другими клиническими отделениями, что может положительно сказаться на медицинском персонале. Но такое состояние дел может быть одной из важнейших проблем, связанных с выводом о том, что поступление в ED в ночное время может привести к лучшим клиническим исходам, чем в дневное время, по сравнению с другими отделениями. Эти же различия могут привести к несоответствиям результатов между исследованиями. Необходимы дальнейшие исследования для выяснения социально-экономических последствий своевременного выполнения алгоритма лечения SSC у пациентов с сепсисом.
Поскольку внедрение в клиническую практику алгоритма лечения SSC само по себе не может гарантировать выживаемость пациентов с сепсисом, от медицинского персонала всех госпиталей требуются постоянные усилия в целях лучшего соблюдения рекомендаций SSC для улучшения клинических результатов. Во всех ранее проведенных исследованиях, в которых изучались различия в лечении и прогнозе у пациентов с сепсисом в зависимости от времени (дневное и ночное), были получены противоречивые результаты и отсутствовал анализ причин и следствий этих различий. Наше исследование было направлено на выявление глубинных причин, лежащих в основе различий при соблюдении алгоритма лечения SSC между дневным и ночным временем. Результат — в ночное время наблюдалось значительное увеличение степени соблюдения алгоритма SSC по сравнению с дневным временем. Поскольку это исследование было ограничено только лечением сепсиса в отделении неотложной помощи, предполагается, что увеличение относительного количества медицинского персонала, такого как соотношение П/Д и П/М, окажет большее влияние на соблюдение протокола, чем увеличение числа опытных клиницистов и/или наличие специализированных процедур. В нашем исследовании было предложено существенное отличие от предыдущих исследований, заключающееся в том, что здесь предлагаются новые ключевые факторы, влияющие на улучшение показателей эффективности алгоритма SSC при лечении сепсиса.
После поправки на вмешивающие факторы, наше исследование не обнаружило существенной разницы в показателях летальности в дневное и ночное время в течение 28 дней после поступления. Тем не менее, наблюдалась независимая связь между полным выполнением 3-часового алгоритма SSC и 28-дневной госпитальной летальностью после поправки на клинические потенциальные вмешивающие факторы, при этом низкая приверженность к алгоритму лечения сепсиса SSC увеличивала риск летальности, что согласуется с результатами предыдущих исследований [26]. Следовательно, увеличение степени соблюдения алгоритма лечения сепсиса SSC в дневное время (определяемое как время прибытия в ED) может улучшить прогноз пациентов с сепсисом.
Ограничения
Это исследование имело некоторые ограничения, которые следует признать. Во-первых, несмотря на то, что данные были получены из проспективного многоцентрового регистра последовательных пациентов с использованием стандартизированного и заранее определенного протокола, существует вероятность отсутствия пациентов. Тем не менее, главный исследователь и назначенный местный координатор исследования в каждом участвующем учреждении несли ответственность за проверку точности данных и регистрацию последовательных пациентов, а наличие отсутствующих пациентов регулярно проверялось. Во-вторых, данные были проанализированы ретроспективно. Поэтому было трудно полностью контролировать потенциальные вмешивающие факторы и четко определить, являются ли отношения между переменными причинно-следственными. В-третьих, критерии регистрации в реестре KoSS остались без изменений даже после внедрения определений Sepsis-3. Тем не менее, мы подтвердили, что не было никаких изменений в процессе лечения сепсиса после объявления определений сепсиса-3 во всех участвующих учреждениях до декабря 2017 года. Период этого исследования — с ноября 2015 года по декабрь 2017 года. В-четвертых, мы сравнивали только разницу между днем и ночью, не сравнивая при этом будни и выходные. Для выходных дней есть сходства и различия с ночным временем. Есть сходство в снижении опыта медицинского персонала и доступности современных методов лечения и диагностики. Однако разница заключается в увеличении числа пациентов, поступивших в ED в выходные дни и в снижении их числа в ночное время. Поэтому необходимы дальнейшие исследования для уточнения характеристик путем сравнения выходных и будних дней. Наконец, показатели, связанные с рабочей нагрузкой медицинского персонала, такие как текучесть кадров, уровень занятости и уровень опыта отдельных медицинских работников, также следует рассматривать как очень важные для понимания результатов этого исследования. В связи с ретроспективным характером исследования получить эти данные было невозможно. Необходимы дальнейшие исследования для выяснения влияния на лечение пациентов с сепсисом рабочей нагрузки медицинского персонала и уровня опыта отдельных медицинских работников. Необходимы дальнейшие проспективные многоцентровые исследования для выявления сопутствующих факторов и подтверждения связи между временем прибытия в отделение неотложной помощи и соблюдением алгоритма лечения SSC у пациентов с септическим шоком.
Выводы
При лечении пациентов с септическим шоком, поступающим в ED в дневное время, есть больше вероятность снижения соблюдения алгоритма лечения SSC по сравнению с лечением пациентов с септическим шоком, поступающим в ED в ночное время. Как большее количество пациентов в ED в дневное время, так большее отношение «Пациент/Медицинский персонал» в дневное время могут быть факторами, несущими ответственность за снижение соблюдения алгоритма лечения SSC. Увеличение соблюдения алгоритма SSC в дневное время может улучшить прогноз у пациентов с сепсисом. Следует пересмотреть факторы, что ведут к снижению соблюдения протокола SSC у пациентов с септическим шоком.
Список литературы
1. Wang HE, Jones AR, Donnelly JP. Revised national estimates of emergency department visits for sepsis in the United States. Crit Care Med. 2017;45(9):1443–9.
2. Rhodes A, Evans LE, Alhazzani W, Levy MM, Antonelli M, Ferrer R, Kumar A, Sevransky JE, Sprung CL, Nunnally ME, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock: 2016. Intensive Care Med. 2017;43(3):304–77.
3. Levy MM, Evans LE, Rhodes A. The surviving sepsis campaign bundle: 2018 update. Intensive Care Med. 2018;44(6):925–8.
4. Spiegel R, Farkas JD, Rola P, Kenny JE, Olusanya S, Marik PE, Weingart SD. The 2018 surviving sepsis campaign’s treatment bundle: when guidelines outpace the evidence supporting their use. Ann Emerg Med. 2019;73(4):356–8.
5. Yang JM, Park YS, Chung SP, Chung HS, Lee HS, You JS, Lee SH, Park I. Implementation of a clinical pathway based on a computerized physician order entry system for ischemic stroke attenuates off-hour and weekend effects in the ED. Am J Emerg Med. 2014;32(8):884–9.
6. Bell CM, Redelmeier DA. Mortality among patients admitted to hospitals on weekends as compared with weekdays. N Engl J Med. 2001;345(9):663–8.
7. Cram P, Hillis SL, Barnett M, Rosenthal GE. Effects of weekend admission and hospital teaching status on in-hospital mortality. Am J Med. 2004;117(3):151–7.
8. Zhou Y, Li W, Herath C, Xia J, Hu B, Song F, Cao S, Lu Z. Off-hour admission and mortality risk for 28 specific diseases: a systematic review and metaanalysis of 251 cohorts. J Am Heart Assoc. 2016;5(3):e003102.
9. Raghavan M, Marik PE. Management of sepsis during the early “golden hours.” J Emerg Med. 2006;31(2):185–99.
10. Matsumura Y, Nakada TA, Abe T, Ogura H, Shiraishi A, Kushimoto S, Saitoh D, Fujishima S, Mayumi T, Shiino Y, et al. Nighttime and non-business days are not associated with increased risk of in-hospital mortality in patients with severe sepsis in intensive care units in Japan: the JAAM FORECAST study. J Crit Care. 2019;52:97–102.
11. Peltan ID, Bledsoe JR, Oniki TA, Sorensen J, Jephson AR, Allen TL, Samore MH, Hough CL, Brown SM. Emergency department crowding is associated with delayed antibiotics for sepsis. Ann Emerg Med. 2019;73(4):345–55.
12. Rowe BH, McRae A, Rosychuk RJ. Temporal trends in emergency department volumes and crowding metrics in a western Canadian province: a population-based, administrative data study. BMC Health Serv Res. 2020;20(1):356.
13. Ranzani OT, Monteiro MB, Besen B, Azevedo LCP. Association of sepsis diagnosis at daytime and on weekdays with compliance with the 3-hour sepsis treatment bundles. A multicenter cohort study. Ann Am Thorac Soc. 2020;17(8):980–7.
14. Ryoo SM, Han KS, Ahn S, Shin TG, Hwang SY, Chung SP, Hwang YJ, Park YS, Jo YH, Chang HL, et al. The usefulness of C-reactive protein and procalcitonin to predict prognosis in septic shock patients: a multicenter prospective registry-based observational study. Sci Rep. 2019;9(1):6579.
15. Ko BS, Choi SH, Kang GH, Shin TG, Kim K, Jo YH, Ryoo SM, Kim YJ, Park YS, Kwon WY, et al. Time to antibiotics and the outcome of patients with septic shock: a propensity score analysis. Am J Med. 2020;133(4):485-491. e484.
16. Ryoo SM, Kang GH, Shin TG, Hwang SY, Kim K, Jo YH, Park YS, Choi SH, Yoon YH, Kwon WY, et al. Clinical outcome comparison of patients with septic shock defined by the new sepsis-3 criteria and by previous criteria. J Thorac Dis. 2018;10(2):845–53.
17. Ryu JH, Min MK, Lee DS, Yeom SR, Lee SH, Wang IJ, Cho SJ, Hwang SY, Lee JH, Kim YH. Changes in relative importance of the 5-Level triage system, Korean triage and acuity scale, for the disposition of emergency patients induced by forced reduction in its level number: a multi-center registrybased retrospective cohort study. J Korean Med Sci. 2019;34(14):e114.
18. Yoon YH, Kim JY, Choi SH. Analysis of patients with acute toxic exposure between 2009 and 2013: data from the Korea health insurance review and assessment service and the national emergency department information system. J Korean Med Sci. 2018;33(39):e254.
19. Shin TG, Jo IJ, Choi DJ, Kang MJ, Jeon K, Suh GY, Sim MS, Lim SY, Song KJ, Jeong YK. The adverse effect of emergency department crowding on compliance with the resuscitation bundle in the management of severe sepsis and septic shock. Crit Care. 2013;17(5):R224.
20. Almeida M, Ribeiro O, Aragão I, Costa-Pereira A, Cardoso T. Differences in compliance with Surviving Sepsis Campaign recommendations according to hospital entrance time: day versus night. Crit Care. 2013;17(2):R79.
21. Hayden GE, Tuuri RE, Scott R, Losek JD, Blackshaw AM, Schoenling AJ, Nietert PJ, Hall GA. Triage sepsis alert and sepsis protocol lower times to fluids and antibiotics in the ED. Am J Emerg Med. 2016;34(1):1–9.
22. Whitfield PL, Ratliff PD, Lockhart LL, Andrews D, Komyathy KL, Sloan MA, Leslie JC, Judd WR. Implementation of an adult code sepsis protocol and its impact on SEP-1 core measure perfect score attainment in the ED. Am J Emerg Med. 2020;38(5):879–82.
23. Schmidt T, Bech CN, Brabrand M, Wiil UK, Lassen A. Factors related to monitoring during admission of acute patients. J Clin Monit Comput. 2017;31(3):641–9.
24. Sundararajan K, Flabouris A, Thompson C. Diurnal variation in the performance of rapid response systems: the role of critical care services-a review article. J Intensive Care. 2016;4:15.
25. Gatewood MO, Wemple M, Greco S, Kritek PA, Durvasula R. A quality improvement project to improve early sepsis care in the emergency department. BMJ Qual Saf. 2015;24(12):787–95.
26. Seymour CW, Gesten F, Prescott HC, Friedrich ME, Iwashyna TJ, Phillips GS, Lemeshow S, Osborn T, Terry KM, Levy MM. Time to treatment and mortality during mandated emergency care for sepsis. N Engl J Med. 2017;376(23):2235–44.
You et al. Critical Care (2022) 26:43